Transkript
Insektengiftallergie
Notfallset nicht vergessen!
FORTBILDUNG
Insekten-, besonders Bienen- und Wespenstiche sind ein häufiges Problem in der Allgemeinarztpraxis. Solange es sich dabei nur um Lokalreaktionen handelt, kann eine entsprechende Therapie mit Eis, essigsaurer Tonerde oder Lokalantihistaminika gut helfen. Gefährlich wird es, wenn eine allergische Reaktion vorliegt, weil hierbei auch systemische Kreislaufreaktionen bis hin zum tödlichen anaphylaktischen Schock drohen.
WOLFGANG SIEBER
Schätzungsweise 50 Menschen pro Jahr kommen durch anaphylaktische Reaktionen nach Bienen- und Wespenstichen ums Leben, wobei es sicher zusätzlich eine hohe Dunkelziffer gibt. Im nachfolgenden Artikel soll auf die Epidemiologie, Diagnostik und Therapie der Insektengiftallergie eingegangen werden. Relevant für Allergiker sind vor allem Biene und Wespe, welche für zirka 25 Prozent (Biene) beziehungsweise 73 Prozent (Wespe) der Reaktionen verantwortlich sind. Die anaphylaktischen Reaktionen auf Hornisse betragen zirka 2 bis 3 Prozent, anaphylaktische Reaktionen nach Hummelstichen werden nur anekdotisch berichtet.
Häufigkeit von Insektengiftallergien Knapp 60 Prozent aller Deutschen sind schon einmal von einem Insekt gestochen worden, dabei geben 4 Prozent an, allergisch zu sein. Die Daten der Europäischen Allergiegesellschaft gehen von einer Prävalenz systemischer Reaktionen auf Insektenstiche von 0,8 bis 5 Prozent aus. Aufsehen erregte eine Studie von 1995, die bei vielen ungeklärten Todes-
Merksätze
fällen im Freien signifikant erhöhte IgE-Spiegel auf Biene und Wespe zeigte. Damit kann eventuell auch ein bestimmter Prozentsatz der plötzlichen Todesfälle, zum Beispiel auf Sportplätzen, erklärt werden. Andererseits sind rund 25 Prozent aller Erwachsenen auf Biene und Wespe serologisch sensibilisiert, wobei die meisten dieser Personen keine systemischen Reaktionen zeigen. Der Stechapparat der Wespe besteht aus einem Stachel, den sie wieder herauszieht, der Stachel der Biene bleibt meistens stecken, da er Widerhaken hat. Das Hauptallergen der Biene ist die Phospholipase A2, der Wespe die Hyaluronidase. Reaktionen auf Insektenstiche können lebensgefährlich sein aufgrund der Lokalisation (z.B. ein einzelner Stich im Bereich der oberen Luftwege) oder aufgrund der hohen Menge an Histamin bei mehreren 100 bis 1000 Stichen. Was den Schweregrad der allergischen Reaktion angeht, so unterscheidet man hier anaphylaktische Reaktionen nach Grad I bis IV (Tabelle). Von einer starken Lokalreaktion (Abbildung 1) geht man aus, wenn über mehr als 24 Stunden eine Schwellung von mehr als 10 cm besteht. Fortbildungsbedarf besteht offensichtlich vor allem bei der Diagnostik und Therapie der Insektengiftallergie. Relativ erschreckend war die Auswertung von Münchner Notarztprotokollen aus dem Jahr 1995. Dabei erhielten nur 2 Prozent der Patienten nach Notarzteinsatz und Verbringen des Patienten in die Klinik trotz nachgewiesener Anaphylaxie auf Insektenstiche das richtige Notfallset, nur 20 Prozent erhielten die Empfehlung, zum Allergologen zu gehen, und nur 4 Prozent wurden direkt der potenziell lebensrettenden Hyposensibilisierung zugeführt.
Diagnostische Massnahmen Die Diagnostik der Insektengiftallergie besteht einerseits aus der Anamnese, andererseits aus Hauttests (Prick-Test, Intrakutantest) sowie Labortests, wobei hier der Rast-Test mit spezifischen IgE auf Bienen- und Wespengift durchgeführt wird. Bei bestimmten Fällen sind hier auch zusätzliche Tests wie zum Beispiel der Basophilen-Degranulationstest durchzuführen.
❖ In 73 Prozent der Fälle sind Wespen für ein anaphylaktische Reaktion nach einem Insektenstich verantwortlich.
❖ Ein Notfallset bei Insektengiftallergie sollte aus einem schnell wirksamen Antihistaminikum, einem oralen Prednisolonpräparat und einem Adrenalinpen bestehen.
Beratung des Patienten Wird durch diese Tests (systemische Reaktion und Nachweis von spezifischem IgE) eine Insektengiftallergie diagnostiziert, sollte der Patient entsprechend beraten werden. Eine Meidung der Insekten ist, ausser natürlich im Winter, kaum möglich. Tipps, wie zum Beispiel sich im Sommer nicht im Freien aufzuhalten, keine bunten Kleider anzuziehen sowie nicht draussen zu essen, sind nicht praktikabel.
ARS MEDICI 8 ■ 2012
385
FORTBILDUNG
Tabelle:
Schweregrade der allergischen Reaktion
Grad 0 starke Lokalreaktion: 0 > 10 cm, länger als 24 h
Allgemeinreaktionen Grad I generalisierte Urtikaria, Pruritus, Übelkeit Grad II Angioödem, Engegefühl, Erbrechen, Durchfall, Schwindel
(Abbildung 2) Grad III Atemnot, Giemen, Stridor, Dysphagie, Dysarthrie, Heiserkeit,
Schwäche, Benommenheit, Todesangst Grad IV Blutdruckabfall, Kollaps, Bewusstlosigkeit, Inkontinenz,
Zyanose, Atemstillstand, Kreislaufstillstand
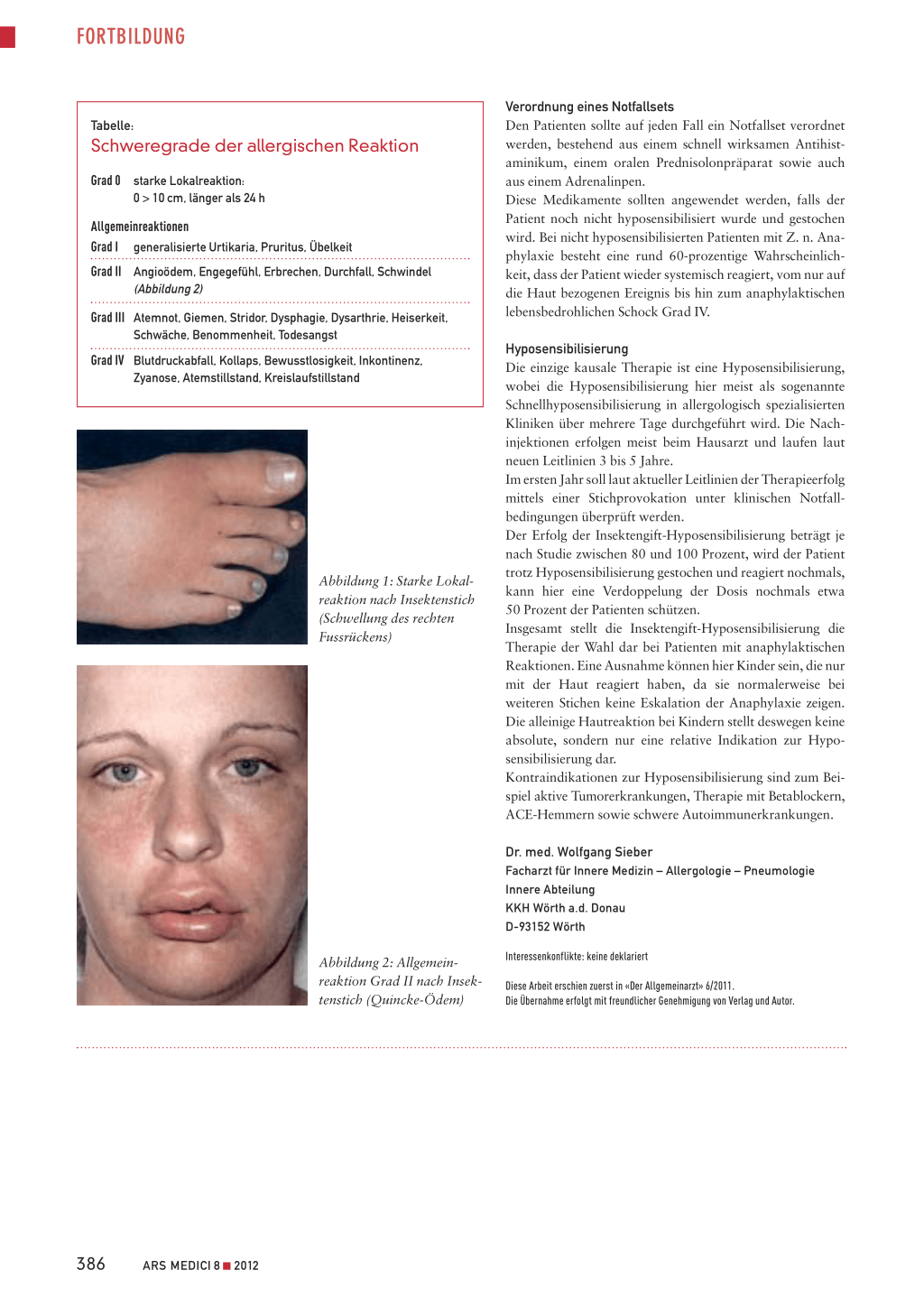
Abbildung 1: Starke Lokalreaktion nach Insektenstich (Schwellung des rechten Fussrückens)
Verordnung eines Notfallsets Den Patienten sollte auf jeden Fall ein Notfallset verordnet werden, bestehend aus einem schnell wirksamen Antihistaminikum, einem oralen Prednisolonpräparat sowie auch aus einem Adrenalinpen. Diese Medikamente sollten angewendet werden, falls der Patient noch nicht hyposensibilisiert wurde und gestochen wird. Bei nicht hyposensibilisierten Patienten mit Z. n. Anaphylaxie besteht eine rund 60-prozentige Wahrscheinlichkeit, dass der Patient wieder systemisch reagiert, vom nur auf die Haut bezogenen Ereignis bis hin zum anaphylaktischen lebensbedrohlichen Schock Grad IV.
Hyposensibilisierung Die einzige kausale Therapie ist eine Hyposensibilisierung, wobei die Hyposensibilisierung hier meist als sogenannte Schnellhyposensibilisierung in allergologisch spezialisierten Kliniken über mehrere Tage durchgeführt wird. Die Nachinjektionen erfolgen meist beim Hausarzt und laufen laut neuen Leitlinien 3 bis 5 Jahre. Im ersten Jahr soll laut aktueller Leitlinien der Therapieerfolg mittels einer Stichprovokation unter klinischen Notfallbedingungen überprüft werden. Der Erfolg der Insektengift-Hyposensibilisierung beträgt je nach Studie zwischen 80 und 100 Prozent, wird der Patient trotz Hyposensibilisierung gestochen und reagiert nochmals, kann hier eine Verdoppelung der Dosis nochmals etwa 50 Prozent der Patienten schützen. Insgesamt stellt die Insektengift-Hyposensibilisierung die Therapie der Wahl dar bei Patienten mit anaphylaktischen Reaktionen. Eine Ausnahme können hier Kinder sein, die nur mit der Haut reagiert haben, da sie normalerweise bei weiteren Stichen keine Eskalation der Anaphylaxie zeigen. Die alleinige Hautreaktion bei Kindern stellt deswegen keine absolute, sondern nur eine relative Indikation zur Hyposensibilisierung dar. Kontraindikationen zur Hyposensibilisierung sind zum Beispiel aktive Tumorerkrankungen, Therapie mit Betablockern, ACE-Hemmern sowie schwere Autoimmunerkrankungen.
Abbildung 2: Allgemeinreaktion Grad II nach Insektenstich (Quincke-Ödem)
Dr. med. Wolfgang Sieber Facharzt für Innere Medizin – Allergologie – Pneumologie Innere Abteilung KKH Wörth a.d. Donau D-93152 Wörth
Interessenkonflikte: keine deklariert
Diese Arbeit erschien zuerst in «Der Allgemeinarzt» 6/2011. Die Übernahme erfolgt mit freundlicher Genehmigung von Verlag und Autor.
386
ARS MEDICI 8 ■ 2012