Transkript
FORTBILDUNG
Hormonersatztherapie
Nutzen und Risiken
Seit Veröffentlichung der amerikanischen Studie Women’s Health Initiative (WHI) sind Nutzen und Risiken der Hormonersatztherapie (Hormone Replacement Therapy, HRT) heiss diskutiert worden. Wie ist der Stand der Dinge? Welche Frauen profitieren in welcher Lebensphase vom Hormonersatz und in welcher Hinsicht? In welchen Situationen sollte man damit eher zurückhaltend sein? Auf diese Fragen soll der nachfolgende Beitrag unter Bewertung der WHIStudie, aber auch anderer Untersuchungen, eingehen.
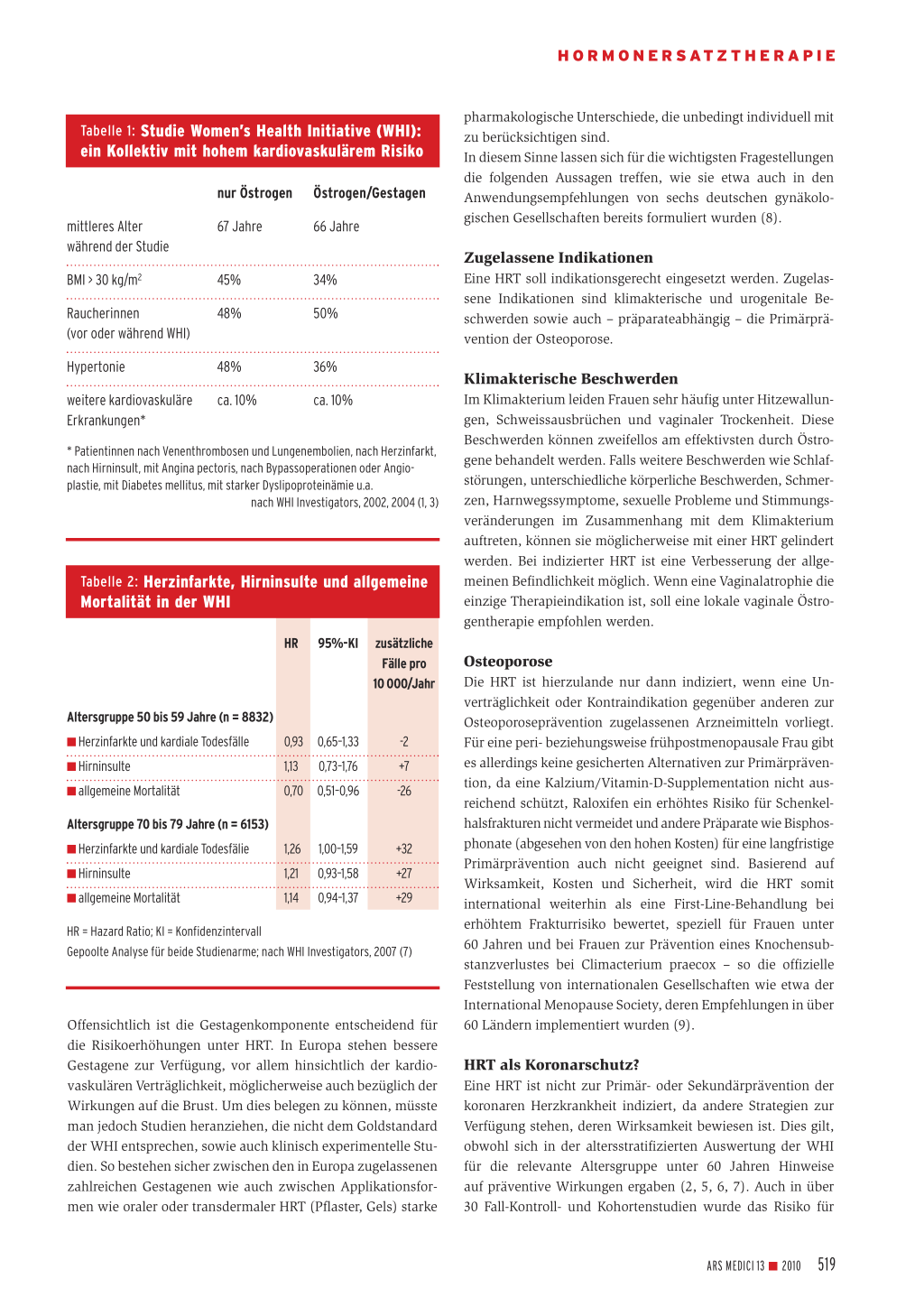
Zu später Beginn der HRT In der WHI-Studie waren die Frauen mit einem mittleren Alter von zirka 65 Jahren für einen Beginn mit HRT zu alt, und sie waren sehr häufig mit den wichtigsten Risikofaktoren wie Hypertonie, starke Adipositas und Nikotinkonsum belastet; rund 10 Prozent hatten bereits kardiovaskuläre Vorerkrankungen (Tabelle 1). Allgemein günstiger sind die Ergebnisse in den neuen altersstratifizierten Analysen der WHI speziell für die Altersgruppe unter 60 Jahren, in der üblicherweise eine HRT durchgeführt wird. So war unter Östrogentherapie die Häufigkeit der Herzinfarkte, kardialen Todesfälle und koronaren Revaskularisationen signifikant reduziert (5). Im Vergleich zur Plazebogruppe zeigten sich zudem um zirka 50 Prozent geringere Koronarverkalkungen (6). In den letzten Analysen berechneten die WHI-Autoren bei Pooling der beiden Studienarme (und damit Erreichen hoher Fallzahlen auch in den Subgruppen) für die Frauen unter 60 Jahren sogar eine signifikante 30-prozentige Senkung der allgemeinen Mortalität (Tabelle 2) (7).
ALFRED O. MUECK
HRT bedeutet Östrogen-Mono- oder Östrogen/Gestagen-Kombinationstherapie für peri- und postmenopausale Frauen. Für diese Therapie ist die amerikanische WHI-Studie leider die bis heute einzige Untersuchung, in der mit hinreichend hohen Patientinnenzahlen nach klinischen Endpunkten geprüft wurde. In dieser viel diskutierten Studie wurde nach fünfjähriger kombinierter HRT ein erhöhtes Risiko für Brustkrebs, Schlaganfall und venöse Thrombosen festgestellt (1). Demgegenüber fiel der Nutzen insgesamt deutlich geringer als erwartet aus, nämlich die Reduktion osteoporotischer Frakturen oder von Kolonkarzinomen. Initial war zudem das Risiko für Herzinfarkte erhöht, allerdings nur dann, wenn mit der HRT erst 20 Jahre nach Eintritt in die Menopause begonnen wurde, was zumindest in Deutschland so gut wie nie vorkommt (2). Im Studienarm mit Östrogenmonotherapie für hysterektomierte Frauen wurde ein erhöhtes Risiko für Hirninsult und venöse Thrombosen festgestellt (3), das Brustkrebsrisiko war jedoch für Frauen mit gesicherter Compliance zur Östrogentherapie signifikant erniedrigt (4).
Gestagenkomponente entscheidend Verwendet wurden in der WHI-Studie sogenannte konjugierte equine Östrogene (CEE) mit oder ohne Kombination mit Medroxyprogesteronacetat. CEE stellen ein variables Gemisch von mindestens zehn östrogenen Substanzen dar, die zum grossen Teil nur im Pferdeurin gefunden werden. Meiner Ansicht nach sollten heute CEE nicht mehr verwendet werden, da mittlerweile Präparate mit physiologischem Estradiol eingeführt worden sind. Der Gestagenzusatz erfolgt im Wesentlichen nur, um eine übermässige Endometriumproliferation und damit das Risiko für ein Endometriumkarzinom zu verhindern.
Merksätze
■ Offensichtlich ist die Gestagenkomponente entscheidend für die Risikoerhöhung unter einer Hormonersatztherapie.
■ Bei früher Substitution unter 60 Jahren überwiegt für Frauen ohne spezielle Risikofaktoren oder Vorerkrankungen der Nutzen einer HRT die Risiken.
518 ARS MEDICI 13 ■ 2010
H O R M O N E R S AT Z T H E R A P I E
Tabelle 1: Studie Women’s Health Initiative (WHI): ein Kollektiv mit hohem kardiovaskulärem Risiko
nur Östrogen Östrogen/Gestagen
mittleres Alter während der Studie
67 Jahre
66 Jahre
BMI > 30 kg/m2
45% 34%
Raucherinnen
48%
(vor oder während WHI)
50%
Hypertonie
48% 36%
weitere kardiovaskuläre ca. 10% Erkrankungen*
ca. 10%
* Patientinnen nach Venenthrombosen und Lungenembolien, nach Herzinfarkt, nach Hirninsult, mit Angina pectoris, nach Bypassoperationen oder Angioplastie, mit Diabetes mellitus, mit starker Dyslipoproteinämie u.a.
nach WHI Investigators, 2002, 2004 (1, 3)
Tabelle 2: Herzinfarkte, Hirninsulte und allgemeine Mortalität in der WHI
HR 95%-KI zusätzliche Fälle pro
10 000/Jahr
Altersgruppe 50 bis 59 Jahre (n = 8832)
■ Herzinfarkte und kardiale Todesfälle 0,93 0,65–1,33
■ Hirninsulte
1,13 0,73–1,76
■ allgemeine Mortalität
0,70 0,51–0,96
-2 +7 -26
Altersgruppe 70 bis 79 Jahre (n = 6153)
■ Herzinfarkte und kardiale Todesfälie 1,26 1,00–1,59
■ Hirninsulte
1,21 0,93–1,58
■ allgemeine Mortalität
1,14 0,94–1,37
+32 +27 +29
HR = Hazard Ratio; KI = Konfidenzintervall Gepoolte Analyse für beide Studienarme; nach WHI Investigators, 2007 (7)
Offensichtlich ist die Gestagenkomponente entscheidend für die Risikoerhöhungen unter HRT. In Europa stehen bessere Gestagene zur Verfügung, vor allem hinsichtlich der kardiovaskulären Verträglichkeit, möglicherweise auch bezüglich der Wirkungen auf die Brust. Um dies belegen zu können, müsste man jedoch Studien heranziehen, die nicht dem Goldstandard der WHI entsprechen, sowie auch klinisch experimentelle Studien. So bestehen sicher zwischen den in Europa zugelassenen zahlreichen Gestagenen wie auch zwischen Applikationsformen wie oraler oder transdermaler HRT (Pflaster, Gels) starke
pharmakologische Unterschiede, die unbedingt individuell mit zu berücksichtigen sind. In diesem Sinne lassen sich für die wichtigsten Fragestellungen die folgenden Aussagen treffen, wie sie etwa auch in den Anwendungsempfehlungen von sechs deutschen gynäkologischen Gesellschaften bereits formuliert wurden (8).
Zugelassene Indikationen Eine HRT soll indikationsgerecht eingesetzt werden. Zugelassene Indikationen sind klimakterische und urogenitale Beschwerden sowie auch – präparateabhängig – die Primärprävention der Osteoporose.
Klimakterische Beschwerden Im Klimakterium leiden Frauen sehr häufig unter Hitzewallungen, Schweissausbrüchen und vaginaler Trockenheit. Diese Beschwerden können zweifellos am effektivsten durch Östrogene behandelt werden. Falls weitere Beschwerden wie Schlafstörungen, unterschiedliche körperliche Beschwerden, Schmerzen, Harnwegssymptome, sexuelle Probleme und Stimmungsveränderungen im Zusammenhang mit dem Klimakterium auftreten, können sie möglicherweise mit einer HRT gelindert werden. Bei indizierter HRT ist eine Verbesserung der allgemeinen Befindlichkeit möglich. Wenn eine Vaginalatrophie die einzige Therapieindikation ist, soll eine lokale vaginale Östrogentherapie empfohlen werden.
Osteoporose Die HRT ist hierzulande nur dann indiziert, wenn eine Unverträglichkeit oder Kontraindikation gegenüber anderen zur Osteoporoseprävention zugelassenen Arzneimitteln vorliegt. Für eine peri- beziehungsweise frühpostmenopausale Frau gibt es allerdings keine gesicherten Alternativen zur Primärprävention, da eine Kalzium/Vitamin-D-Supplementation nicht ausreichend schützt, Raloxifen ein erhöhtes Risiko für Schenkelhalsfrakturen nicht vermeidet und andere Präparate wie Bisphosphonate (abgesehen von den hohen Kosten) für eine langfristige Primärprävention auch nicht geeignet sind. Basierend auf Wirksamkeit, Kosten und Sicherheit, wird die HRT somit international weiterhin als eine First-Line-Behandlung bei erhöhtem Frakturrisiko bewertet, speziell für Frauen unter 60 Jahren und bei Frauen zur Prävention eines Knochensubstanzverlustes bei Climacterium praecox – so die offizielle Feststellung von internationalen Gesellschaften wie etwa der International Menopause Society, deren Empfehlungen in über 60 Ländern implementiert wurden (9).
HRT als Koronarschutz? Eine HRT ist nicht zur Primär- oder Sekundärprävention der koronaren Herzkrankheit indiziert, da andere Strategien zur Verfügung stehen, deren Wirksamkeit bewiesen ist. Dies gilt, obwohl sich in der altersstratifizierten Auswertung der WHI für die relevante Altersgruppe unter 60 Jahren Hinweise auf präventive Wirkungen ergaben (2, 5, 6, 7). Auch in über 30 Fall-Kontroll- und Kohortenstudien wurde das Risiko für
ARS MEDICI 13 ■ 2010 519
FORTBILDUNG
Herzinfarkte reduziert. Insgesamt ist bei frühzeitigem Beginn eher ein kardiovaskulärer Nutzen zu erwarten (Übersicht z.B. [10]). Für den Beginn einer HRT bei Frauen über 60 Jahren wurde in der WHI für die kombinierte HRT kein Nutzen, sondern zumindest in der Initialbehandlung eher ein erhöhtes Risiko gesehen (2). Eine HRT soll daher bei älteren Frauen nur ausnahmsweise erstmals begonnen werden. Die Gefahr erscheint gross, dass vorhandene arteriosklerotische Plaques speziell durch die Östrogenkomponente mobilisiert und durch die Gestagenkompente aufgrund vasokonstriktorischer Wirkung ischämische Reaktionen ausgelöst werden. Vermutlich ist dieses Risiko unter transdermaler HRT geringer (10).
Hormonabhängige Tumoren Die Anwendung einer kombinierten HRT erhöht das Brustkrebsrisiko. In der WHI zeigte sich dies ab 5 oder mehr Jahren (1). Nach Absetzen sank das Risiko und ist nach 2 bis 3 Jahren genauso hoch wie das von Frauen, die niemals eine HRT angewendet haben (12). Obwohl unter Östrogenmonotherapie in der WHI nach 7-jähriger Behandlung keine Risikoerhöhung, bei gesicherter Anwendung sogar eine signifikante Risikosenkung nachgewiesen wurde (4), muss auch unter Östrogenen allein mit einer Risikoerhöhung gerechnet werden. Dies ist biologisch plausibel und wurde auch in Beobachtungsstudien nachgewiesen. Da sich die Risikoerhöhung aufgrund der Stimulation bereits vorhandener Brustkrebszellen ergibt, kann auch nicht vorausgesagt werden, nach welchen Behandlungszeiten das Risiko besteht, dass das bereits vorhandene Karzinom sichtbar wird – die HRT erhöht somit die Wahrscheinlichkeit einer früheren Diagnose. Allgemein erscheint jedoch gesichert, dass das Risiko unter kombinierter HRT höher als unter Östrogenmonobehandlung ist. Eine Östrogentherapie führt sicher zu einem erhöhten Endometriumkarzinomrisiko. Dieser Effekt ist zeit- und dosisabhängig. Eine kombinierte HRT mit einem Gestagen in adäquater Dosierung für mindestens 10 Tage pro Behandlungsmonat erhöht dieses Risiko nicht. Eine niedrig dosierte vaginale Östrogentherapie, wie sie zur Vermeidung der Vaginalatrophie eingesetzt wird, erhöht das Endometriumkarzinomrisiko wahrscheinlich auch nicht. Das Risiko für die häufigen Kolon- und Rektumkarzinome sinkt auf Basis von über 25 Studien unter HRT, und zwar
bereits nach kurzfristiger Therapie. In der WHI wurde dies allerdings nur für die kombinierte HRT festgestellt (1). Hieraus ergibt sich jedoch derzeit keine Indikation für eine HRT. Es sollte jedoch eine Nutzen/Risiko-Abwägung (speziell bei Prädisposition) erfolgen.
Nutzen bei frühem Beginn
Nach derzeitiger Datenlage ist zu erwarten, dass bei früher
Substitution (im Alter unter ca. 60 Jahren) für nicht mit spe-
ziellen Risikofaktoren oder Vorerkrankungen belastete Frauen
der Nutzen einer indizierten HRT die Risiken meist überwiegt.
Alternativen mit besserem, in validen Studien dokumentier-
tem Nutzen-Risiko-Profil existieren nicht – dies gilt insbeson-
dere auch für pflanzliche Präparate.
Die prämature Menopause stellt eine eigenständige Indikation
zur HRT dar, vor allem zur Behandlung von Hitzewallungen
und vaginaler Atrophie sowie zur Vermeidung eines Knochen-
verlustes. Es erscheint für diese Frauen klinisch sinnvoll, eine
HRT mindestens bis zum durchschnittlichen Menopausealter
(ca. 50 Jahre) einzusetzen.
Wie für jede andere Therapieentscheidung auch muss stets
eine individuelle Nutzen/Risiko-Abwägung gemeinsam mit
der Patientin erfolgen. Diese sollte mindestens jährlich über-
prüft werden. Falls eine HRT abgesetzt wird, sollte sie ausge-
schlichen werden – kardiovaskuläre Risiken sind vor allem zu
Beginn und vermutlich auch bei abruptem Absetzen erhöht.
Über die speziell in der WHI beobachteten Risiken, die in
absoluten Zahlen etwa im Promillebereich pro Jahr liegen,
sollte aufgeklärt werden, unter Vergleich mit den allgemeinen
Risikofaktoren.
■
Literatur unter www.allgemeinarzt-online.de/downloads
Prof. Dr. med. Dr. rer. nat. Alfred O. Mueck Universitäts-Frauenklinik
Schwerpunkt für Endokrinologie und Menopause D-72076 Tübingen
Interessenkonflikte: keine
Diese Arbeit erschien zuerst in «Der Allgemeinarzt» 17/2009. Die Übernahme erfolgt mit freundlicher Genehmigung von Verlag und Autor.
520 ARS MEDICI 13 ■ 2010