Transkript
Neues zur Therapie bei neuropathischen Schmerzen
Schmerzprofile, Capsaicin, Botulinumtoxin und Tapentadol
BERICHT
Neuropathische Schmerzen sind nach wie vor eine therapeutische Herausforderung. An der Jahrestagung der Schweizerischen Gesellschaft für Pharmakologie und Toxikologie in Bern berichtete der Schmerzspezialist Professor Ralf Baron über neue Wege in Diagnostik und Therapie.
Neurobiologie des Schmerzes
Symposium der Schweiz. Gesellschaft für Pharmakologie und Toxikologie 4. Februar 2010, Bern
RENATE BONIFER
Bekanntermassen werden zur Linderung neuropathischer Schmerzen Antidepressiva, Antikonvulsiva, Tramadol oder Opioide verwendet, doch auch topische Medikamente wie Lidocain, Capsaicin oder Botulinumtoxin kommen zum Einsatz – mit individuell mehr oder minder grossem Erfolg. Gar nicht erst zu versuchen brauche man es bei neuropathischen Schmerzen hingegen mit NSAR, Paracetamol oder Metamizol: «Es gibt viele Studien, die zeigen, dass diese Substanzen bei neuropathischen Schmerzen nur wenig oder gar nicht wirksam sind», sagte Professor Ralf Baron, Universität Kiel. Um die Erfolgsrate bei der Behandlung von Patienten mit neuropathischen Schmerzen zu steigern, forderte Baron eine möglichst massgeschneiderte Therapie. Letztlich steht zwar immer eine Nervenläsion am Beginn neuropathischer Schmerzen, doch verläuft die Schmerzchronifizierung je nach Art der Läsion unterschiedlich. Dies hat Konsequenzen für den Erfolg oder Misserfolg der Therapie. Wenn man die verschiedenen Symptome nur genau genug anschaue, könne man Aussagen über den zu erwartenden Therapieerfolg wagen, so Baron. Der Kieler Schmerzmediziner ist einer der beiden Sprecher des Deut-
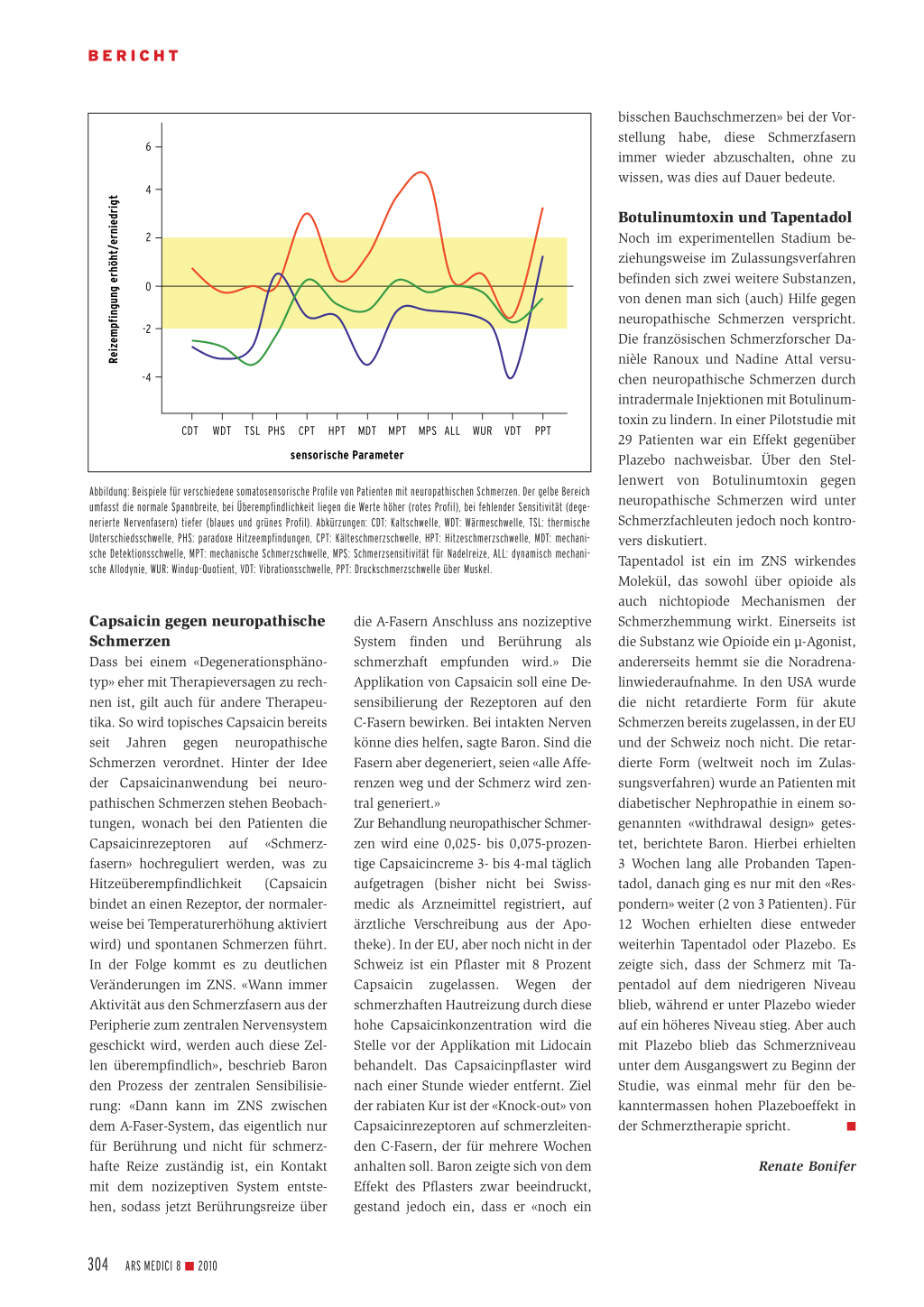
schen Forschungsverbunds Neuropathischer Schmerz (DFNS), in dessen Rahmen seit einigen Jahren ein Projekt zur quantitativen und qualitativen Erfassung neuropathischer Schmerzen läuft. Ziel ist die Klassifizierung neuropathischer Schmerzen anhand bestimmter somatosensorischer Profile. Die standardisierte Testbatterie besteht aus sieben Tests mit insgesamt 13 Parametern. Getestet werden unter anderem Hitze- und Kältesensitivität, Berührungs- oder Druckschmerzen. Mithilfe eines gesunden Probandenkollektivs wurden für jeden Test standardisierte Normwerte ermittelt. Die Messwerte der Patienten liegen individuell darunter oder darüber, so dass sich verschiedene Schmerzprofile ergeben (Abbildung).
Typische Schmerzprofile Mit den Tests werden die Empfindungsschwellen auf verschiedene Reize analysiert. «Der Charme dieser Batterie sensorischer Tests ist es, dass wir alle Funktionen der afferenten Fasern in einem somatischen Nerv damit analysieren können», erläuterte Baron. Unterschiedliche Nervenfasern, wie beispielsweise dünne, langsam leitende C-Fasern oder dicke, schnell leitende A-beta- oder A-deltaFasern vermitteln normalerweise unterschiedliche Reize an das zentrale Nervensystem. Bis anhin wurden bei mehr
als 2000 Patienten sensorische Schmerzprofile erfasst. Man habe dabei alle möglichen Profile gesehen, konnte jedoch mithilfe statistischer Verfahren 11 Subgruppen relativ typischer Profile definieren. Baron und sein Team sind davon überzeugt, damit einen Schlüssel in der Hand zu halten, um Patienten mit ähnlichen Schmerzmechanismen identifizieren und massgeschneidert behandeln zu können.
Schlechtere Aussichten bei degenerierten Nervenfasern Prinzipiell ist so etwas möglich, wie ein Fallbeispiel illustriert, das Ralf Baron in Bern schilderte: Bei einem Patienten verursachte eine Wirbelfraktur Schäden an den spinalen Nerven auf beiden Seiten. In der Folge entwickelten sich starke, gürtelförmige Schmerzen auf der rechten und der linken Seite des Rückens. Mit Pregabalin kam es nach zirka einer Woche zu einer deutlichen Schmerzreduktion – aber nur auf der rechten Seite, auf der linken Seite waren die Schmerzen wie zuvor. Die Analyse des Schmerzprofils ergab, dass auf der rechten Seite sensorische Funktionen erhalten und kaum eine Degeneration festzustellen war. Auf der linken Seite hingegen sah das Profil ganz anders aus. Hier war eine Degeneration aller Nervenfaserklassen zu verzeichnen, was offenbar das Therapieversagen auf dieser Körperhälfte bewirkte.
ARS MEDICI 8 ■ 2010 303
BERICHT
Reizempfingung erhöht/erniedrigt
6 4 2 0 -2 -4
CDT WDT TSL PHS CPT HPT MDT MPT MPS ALL WUR VDT PPT
sensorische Parameter
Abbildung: Beispiele für verschiedene somatosensorische Profile von Patienten mit neuropathischen Schmerzen. Der gelbe Bereich umfasst die normale Spannbreite, bei Überempfindlichkeit liegen die Werte höher (rotes Profil), bei fehlender Sensitivität (degenerierte Nervenfasern) tiefer (blaues und grünes Profil). Abkürzungen: CDT: Kaltschwelle, WDT: Wärmeschwelle, TSL: thermische Unterschiedsschwelle, PHS: paradoxe Hitzeempfindungen, CPT: Kälteschmerzschwelle, HPT: Hitzeschmerzschwelle, MDT: mechanische Detektionsschwelle, MPT: mechanische Schmerzschwelle, MPS: Schmerzsensitivität für Nadelreize, ALL: dynamisch mechanische Allodynie, WUR: Windup-Quotient, VDT: Vibrationsschwelle, PPT: Druckschmerzschwelle über Muskel.
Capsaicin gegen neuropathische Schmerzen Dass bei einem «Degenerationsphänotyp» eher mit Therapieversagen zu rechnen ist, gilt auch für andere Therapeutika. So wird topisches Capsaicin bereits seit Jahren gegen neuropathische Schmerzen verordnet. Hinter der Idee der Capsaicinanwendung bei neuropathischen Schmerzen stehen Beobachtungen, wonach bei den Patienten die Capsaicinrezeptoren auf «Schmerzfasern» hochreguliert werden, was zu Hitzeüberempfindlichkeit (Capsaicin bindet an einen Rezeptor, der normalerweise bei Temperaturerhöhung aktiviert wird) und spontanen Schmerzen führt. In der Folge kommt es zu deutlichen Veränderungen im ZNS. «Wann immer Aktivität aus den Schmerzfasern aus der Peripherie zum zentralen Nervensystem geschickt wird, werden auch diese Zellen überempfindlich», beschrieb Baron den Prozess der zentralen Sensibilisierung: «Dann kann im ZNS zwischen dem A-Faser-System, das eigentlich nur für Berührung und nicht für schmerzhafte Reize zuständig ist, ein Kontakt mit dem nozizeptiven System entstehen, sodass jetzt Berührungsreize über
die A-Fasern Anschluss ans nozizeptive System finden und Berührung als schmerzhaft empfunden wird.» Die Applikation von Capsaicin soll eine Desensibilierung der Rezeptoren auf den C-Fasern bewirken. Bei intakten Nerven könne dies helfen, sagte Baron. Sind die Fasern aber degeneriert, seien «alle Afferenzen weg und der Schmerz wird zentral generiert.» Zur Behandlung neuropathischer Schmerzen wird eine 0,025- bis 0,075-prozentige Capsaicincreme 3- bis 4-mal täglich aufgetragen (bisher nicht bei Swissmedic als Arzneimittel registriert, auf ärztliche Verschreibung aus der Apotheke). In der EU, aber noch nicht in der Schweiz ist ein Pflaster mit 8 Prozent Capsaicin zugelassen. Wegen der schmerzhaften Hautreizung durch diese hohe Capsaicinkonzentration wird die Stelle vor der Applikation mit Lidocain behandelt. Das Capsaicinpflaster wird nach einer Stunde wieder entfernt. Ziel der rabiaten Kur ist der «Knock-out» von Capsaicinrezeptoren auf schmerzleitenden C-Fasern, der für mehrere Wochen anhalten soll. Baron zeigte sich von dem Effekt des Pflasters zwar beeindruckt, gestand jedoch ein, dass er «noch ein
bisschen Bauchschmerzen» bei der Vorstellung habe, diese Schmerzfasern immer wieder abzuschalten, ohne zu wissen, was dies auf Dauer bedeute.
Botulinumtoxin und Tapentadol
Noch im experimentellen Stadium be-
ziehungsweise im Zulassungsverfahren
befinden sich zwei weitere Substanzen,
von denen man sich (auch) Hilfe gegen
neuropathische Schmerzen verspricht.
Die französischen Schmerzforscher Da-
nièle Ranoux und Nadine Attal versu-
chen neuropathische Schmerzen durch
intradermale Injektionen mit Botulinum-
toxin zu lindern. In einer Pilotstudie mit
29 Patienten war ein Effekt gegenüber
Plazebo nachweisbar. Über den Stel-
lenwert von Botulinumtoxin gegen
neuropathische Schmerzen wird unter
Schmerzfachleuten jedoch noch kontro-
vers diskutiert.
Tapentadol ist ein im ZNS wirkendes
Molekül, das sowohl über opioide als
auch nichtopiode Mechanismen der
Schmerzhemmung wirkt. Einerseits ist
die Substanz wie Opioide ein µ-Agonist,
andererseits hemmt sie die Noradrena-
linwiederaufnahme. In den USA wurde
die nicht retardierte Form für akute
Schmerzen bereits zugelassen, in der EU
und der Schweiz noch nicht. Die retar-
dierte Form (weltweit noch im Zulas-
sungsverfahren) wurde an Patienten mit
diabetischer Nephropathie in einem so-
genannten «withdrawal design» getes-
tet, berichtete Baron. Hierbei erhielten
3 Wochen lang alle Probanden Tapen-
tadol, danach ging es nur mit den «Res-
pondern» weiter (2 von 3 Patienten). Für
12 Wochen erhielten diese entweder
weiterhin Tapentadol oder Plazebo. Es
zeigte sich, dass der Schmerz mit Ta-
pentadol auf dem niedrigeren Niveau
blieb, während er unter Plazebo wieder
auf ein höheres Niveau stieg. Aber auch
mit Plazebo blieb das Schmerzniveau
unter dem Ausgangswert zu Beginn der
Studie, was einmal mehr für den be-
kanntermassen hohen Plazeboeffekt in
der Schmerztherapie spricht.
■
Renate Bonifer
304 ARS MEDICI 8 ■ 2010