Transkript
FORTBILDUNG
Grundsätze hausärztlicher Schmerztherapie
Zuwendung, Massnahmen und Medikamente
Wenn ein Patient wegen Schmerzen seinen Hausarzt aufsucht, hat er meist schon selbst versucht, mit Hausmitteln oder Medikamenten seine Beschwerden zu lindern. Deshalb erwartet er nun rasche und wirksame Abhilfe. Unsere Kompetenz bei der Minderung beziehungsweise Beseitigung von Schmerzen ist ein wesentliches Qualitätsmerkmal der Hausarztpraxis. Die hausärztliche Schmerztherapie basiert auf der Kombination
■ Im Verlauf der Schmerztherapie ist die Notwendigkeit und Wirksamkeit kontinuierlich zu hinterfragen und auf Nebenwirkungen einzugehen. Multimorbidität stellt hohe Anforderungen an die optimale Therapieführung und sorgfältige Abwägung der Prioritäten. Dazu ist ein Stufenprogramm der Diagnostik und Therapie sinnvoll, um systematisch und somit rationell vorgehen zu können.
Nicht jede ICD-Ziffer ist eine Diagnose Es gibt viele Diagnosen mit ICD-Nummern, die keine sind und zum Beispiel nur Lokalisationen angeben, wie Schulter-ArmSyndrom oder Lumboischialgie. Das mag zur Abrechnungsrechtfertigung ausreichen, nicht aber zur Therapieplanung. Dazu zwei Beispiele:
von Zuwendung, Massnahmen und Medikamenten.
Fall 1:
DIETHARD STURM
Jeder Schmerz ist behandelbar, aber nicht jeder Schmerz muss oder soll vollständig beseitigt werden. Der Patient bestimmt das Therapieziel. Das vermeidet sowohl Unter- als auch Überbehandlung und sichert die Mitwirkung des Patienten.
Prinzipien der Schmerztherapie ■ Ursachenbehandlung ist besser als alleinige symptomati-
sche Schmerztherapie, aber auch während der Diagnostik und neben der Ursachentherapie ist begleitend eine wirksame Symptomtherapie erforderlich. ■ Bei der Erstkonsultation kann das Beratungsergebnis noch lückenhaft sein, es ist aber im Verlauf zu vervollständigen, um Fehler, Verzögerungen und Irrwege zu vermeiden. Abwartendes Offenhalten der Diagnose erfordert die Eskalation der Diagnostik und Therapie bis zur Problemlösung. Das dient dem Patientenschutz, es sichert die anhaltende Aufmerksamkeit für einen abwendbar gefährlichen Verlauf. Ein vorzeitiges Festlegen auf eine nicht ausreichend gesicherte Diagnose statt auf ein (vorläufiges) Beratungsergebnis kann zu Misserfolgen führen, zu beidseitiger Unzufriedenheit. ■ Das Beratungsergebnis im umfassenden Sinn, wie in den Beispielen unten dargestellt, ist die Grundlage für die Therapiezielbestimmung und Vereinbarung mit dem Patienten.
63-jähriger Patient mit seit rund sechs Wochen bestehendem Lumbalschmerz zunehmender Stärke, jetzt zwischen 5 und 7. Stark depressiv. Hypertonie und Diabetes zurzeit nicht optimal eingestellt. Der Schmerz ist lebensbestimmend, Meidung sozialer Kontakte. Erwartet Wiederherstellung ad integrum. Beratungsergebnis: abwendbar gefährlicher Verlauf: dringender Verdacht auf Tumorerkrankung, rasche Diagnostik in Kooperation unter begleitender Schmerztherapie.
Merksätze
■ Schmerztherapie ist auch ohne bewusstes Schmerzerlebnis erforderlich.
■ Eine Quantifizierung von Schmerzen (Schmerzmessung) ist subjektiv, spiegelt jedoch das Schmerzerleben des Patienten wider.
■ Bei der Schmerzkrankheit oder dem chronifizierten Schmerz korreliert der Schmerz nicht mehr mit der Organpathologie, sondern hat sich verselbstständigt.
■ Die Therapieziele sollten möglichst zusammen mit dem Patienten festgelegt werden und umfassen den Grad der Schmerzlinderung, die angestrebte Mobilität beziehungsweise Aktivitäten und den Eigenbeitrag.
ARS MEDICI 20 ■ 2009 843
FORTBILDUNG
Tabelle 1: Wirkansatz verschiedener Analgetika
Die Folgereaktionen sind unabhängig von der Schmerzwahrnehmung.
Schmerz- Schmerz- Schmerz-
Schmerz-
entstehung leitung
verarbeitung wahrnehmung
Physiologie des Schmerzes Das klassische Schmerzmodell geht
Periphere Analgetika
+++
Lokalanästhetika
++ ++
von der Reizung beziehungsweise Schädigung von Nozizeptoren aus. Das sind freie Nervenendigungen von Aδ-
Membranstabilisatoren Kalium-Kanal-Öffner
++ ++ +++
und C-Nervenfasern, die in der Haut, aber auch in Muskelgewebe, Periost, in den Kapseln innerer Organe und in den
Zentrale Analgetika
+++ +
Wänden der Gefässe und Hohlorgane
Antidepressiva, Neuroleptika
+ +++
vorkommen. Sie können durch verschiedene Reize, zum Beispiel ther-
Schmerz ist sehr variabel nach Art und Stärke, das individuelle Schmerzempfinden ist sehr variabel.
misch, mechanisch und chemisch, er-
regt werden.
Sensible Nervenfasern leiten den
Fall 2:
Schmerzreiz zum Hinterhorn des Rückenmarks, hier erfolgt die erste Stufe der Schmerzverarbei-
46-jährige Patientin mit Nacken-Arm-Schmerz re. jetzt seit einer tung, sowohl innerhalb des Segments zu den schnellen Flucht-
Woche, Stärke 3 bis 6, rezidivierend seit 14 Jahren mit Progre- reflexen und zur Regulierung der Muskelspannung als auch
dienz. Muskelspannungs- und Reflexschmerz bei Blockierung zum Hirnstamm.
der HWS und oberen BWS. Adipositas BMI 32, Hypertonie un- Im Stammhirn werden die Schmerzimpulse weiterverarbeitet
behandelt. Genervt, unleidlich. Zurzeit familiäre Konfliktspan- und moduliert sowie vegetative Reaktionen, unbewusste Ab-
nung sowie Unsicherheit wegen des Arbeitsplatzes. Schmerz wehrbewegungen, Gefühle und Stimmungen ausgelöst. Hier
stört Konzentration auf Arbeit (Büro), Nachtschlaf stark beein- wirken auch die schmerzdämpfenden Mechanismen, nur ein
trächtigt. Erwartet Linderung ohne eigene Anstrengung, aber Teil dringt bis ins Grosshirn und wird zum wahrgenommenen
mit wenig Zuversicht.
Schmerz. Diese grobe Skizzierung der Schmerzverarbeitung
Einschätzung: grosse Gefahr der Chronifizierung, intensive soll uns helfen, die unterschiedlichen Etagen der Schmerzver-
Schmerztherapie erforderlich unter Einbeziehung der psychi- arbeitung zu nutzen und gezielt die Einflussnahme zu kombi-
schen Symptome, gegebenenfalls psychologische Mitbetreuung. nieren (Tabelle 1).
Daneben ist wichtig, dass in allen an der Schmerzverarbeitung
Schmerzdefinition/Schmerzmessung
beteiligten Strukturen auch eigenständige Schmerzen entste-
Schmerz ist ein unangenehmes Sinnes- und Gefühlserlebnis, hen können: der neuropathische Schmerz in den peripheren
das mit aktueller oder potenzieller Gewebsschädigung ver- Nerven, der vegetative oder psychogene Schmerz in den Hirn-
knüpft ist oder mit Begriffen einer solchen Gewebsschädigung strukturen.
beschrieben wird (Internationale Gesellschaft zum Studium
des Schmerzes). Diese Definition wird der Wirklichkeit nicht Schmerz ist immer subjektiv
vollständig gerecht, denn beim Bewusstlosen gibt es kein Die Vielzahl von schmerzverstärkenden und schmerzhemmen-
«Erlebnis», aber vegetative Folgereaktionen. Deshalb muss der den Strukturen, Substanzen (Mediatoren) und der Einfluss der
Schmerz auch hier konsequent behandelt werden.
Umstände, unter denen der Schmerz ausgelöst und verarbeitet
Die Schmerzmessung ermöglicht eine Skalierung des indivi- wird, verdeutlichen die Subjektivität des Schmerzes.
duellen Schmerzempfindens – und damit eine Einschätzung Besser ist es, von der Individualität des Schmerzerlebens zu
der angemessenen Therapie sowie eine Verlaufsbeurteilung.
sprechen, um nicht Vorbehalte gegenüber dem Schmerz-
patienten zu nähren. Schmerz ist messbar, wobei die Mess-
Sinn der Schmerzbekämpfung
methoden selbst subjektiv sind. Die Messergebnisse spiegeln
Eine konsequente Schmerzbehandlung ist in jedem Fall not- aber das Erleben des Schmerzpatienten wider, und dieses ist
wendig:
der vorrangige Behandlungsgegenstand. So ist eine erfolgreiche
■ wegen der vegetativen Begleitreaktionen (Stressauslösung mit Plazebowirkung auch von Nutzen für den Patienten: Die Droge
anhaltender Blutdruckerhöhung, auch Diabetesentgleisung) Arzt ist in der Schmerztherapie von grundlegender Bedeutung
■ wegen der psychischen Folgereaktionen (Schlafstörung und und ein wichtiger Faktor der erfolgreichen Behandlung.
Depression)
Akuter Schmerz wird kurzzeitig eher hingenommen, er ist ver-
■ wegen der segmentalen Folgestörungen (muskuläre Ver- ständlich. Unter ungünstigen psychosozialen Voraussetzungen
spannungen, Blockierungen), die weitere Schmerzstörun- und unsachgerechter Therapie besteht die Gefahr der Chroni-
gen nach sich ziehen.
fizierung.
844 ARS MEDICI 20 ■ 2009
GRUNDSÄTZE HAUSÄRZTLICHER SCHMERZTHERAPIE
Chronischer und chronifizierter Schmerz Chronischer und chronifizierter Schmerz werden oft zu Unrecht in einen Topf geworfen beziehungsweise es wird sorglos mit der Begrifflichkeit umgegangen. Viele unserer Patienten haben chronische Schmerzen, vor allem bei Arthrosen und bei der chronischen Polyarthritis. Diese Schmerzen sind eng an eine Ursache gekoppelt, weiter abhängig von der Organpathologie und durch die Behandlung der Grundkrankheit zu mindern, sie verändern sich auch mit der Grundkrankheit. Schmerz löst unter bestimmten Umständen einen Lernprozess («Konditionierung») aus, in dessen Verlauf immer geringere Reize einen immer stärkeren und anhaltenderen Schmerz auslösen. Die Beeinträchtigung des Betroffenen und der Aufwand für die Behandlung steigen stark an. Deshalb die Bezeichnung «Schmerzkrankheit» oder «chronifizierter Schmerz». Sie weist auf eine eigenständige und für die Therapie auch sehr bedeutsame Pathogenese hin, weil sich der Schmerz verselbstständigt hat.
Kriterien der Schmerzkrankheit Der Schmerz ■ hat seine organpathologische Warnfunktion verloren ■ ist zum Hauptproblem/Leitsymptom geworden ■ korreliert nicht mehr mit der Organpathologie ■ tritt in den Mittelpunkt des Erlebens ■ ist Kommunikationsmittel (erlerntes Sozialverhalten) ■ führt zur Einschränkung der Erlebnisfähigkeit (Fixierung
auf das Schmerzerlebnis).
Wir sprechen nunmehr von der Schmerzkrankheit, die jetzt (nach langem Ringen auf Initiative der Schmerztherapeuten) einen eigenen Diagnoseschlüssel bekommen hat: «Chronische Schmerzstörung mit somatischen und psychischen Faktoren» ICD-10: F45.41. Für die Chronifizierung ist eine Persönlichkeitsstruktur beziehungsweise soziale Situation wesentlich, aber auch ärztliche (Fehl-)Handlungen tragen zu dem fatalen Verlauf bei. Faktoren, die eine Chronifizierung fördern, sind: ■ Schwerer Schmerz und seine nicht ausreichende bezie-
hungsweise zu späte Behandlung ■ Primärer Krankheitsgewinn (Persönlichkeit) ■ Sekundärer (Partnerschaft) und tertiärer (Zuwendung, Rente)
Krankheitsgewinn ■ Lebensschicksale, frühe Schmerzerfahrung oder Traumati-
sierung wie körperliche Misshandlung oder sexueller Missbrauch, schlechte emotionale Beziehung zu mindestens einem Elternteil, gestörtes Bindungsverhalten, kritische Familiensituation als Kind: Trennung, Tod eines Elternteils, Disharmonie oder Gewalt, «Familienbetrieb» ■ Verhalten von Ärzten: Krankheitsverständnis, primäre Therapien, pathologische Interaktionen ■ Kombination mit affektiven Störungen.
Der Behandler sollte unbedingt aufmerksam werden, wenn ihn das Erscheinen des Patienten «stört», etwa die Dauer der
Erkrankung, der Misserfolg seiner Bemühungen, das Verhalten des Patienten oder das Missverhältnis von medizinischem Aufwand und beobachteter Beeinträchtigung, Dann sollte rasch eine Zweitmeinung eingeholt werden, um eine Fixierung eines ungünstigen Arzt-Patienten-Verhältnisses zu vermeiden. Oft handelt es sich bei chronifizierten Schmerzen um Rückenschmerzen. Eingriffe ohne gesicherte Notwendigkeit und immer wiederkehrende Diagnostik fördern den Chronifizierungsprozess. Hingegen sind günstige Faktoren zur Überwindung der Schmerzkrankheit: ■ Funktionierende Primärbeziehungen: Spontanheilungspotenz ■ Positive Wirkung supportiver Beziehungen ■ Bewältigungsorientierte Psychotherapie ■ Entlastung durch Zugang zu auslösenden Situationen und
Faktoren.
Der Patient sollte unbedingt psychotherapeutisch mitbetreut werden.
Therapieoptionen bei Schmerzen Grundsätzlich stehen wir vor der Entscheidung, ob wir eine ursachenorientierte Behandlung oder eine symptomatische Schmerztherapie einleiten wollen. Die Ursachenbehandlung erfordert ein belastbares Beratungsergebnis, oft auch eine Diagnostik in Kooperation mit anderen Fachgruppen. So lange können wir die Schmerztherapie nicht aufschieben. Der Patient erwartet sofortige Minderung der Beschwerden. Zum Schutz des Patienten müssen wir bis zur vollständigen Problemlösung die Diagnose abwartend offenhalten. Eine sorgfältige Erfassung der Symptome bei der Erstkonsultation brauchen wir, um nicht durch die symptomatische Therapie veränderte Beschwerdebilder gering zu schätzen. Ein progredienter oder auf andere Weise unerwarteter Verlauf erfordert die konsequente Eskalation der Diagnostik und Therapie. Die symptomatische Schmerzbehandlung soll die Ursachensuche nicht behindern, sondern unterstützen. Sie bessert die Mobilität und die emotionale sowie die soziale Situation des Patienten und hat dadurch eine eigene Heilwirkung. Sie ist von Anfang an zur psychosozialen Stabilisierung im Rahmen der Therapievereinbarung erforderlich. Für die Einleitung einer ursachenorientierten Therapie ist die Schmerzdifferenzierung nach Art der Schädigung anzustreben.
Klassifikation von Schmerzen Entzündung, Kompression, Ischämie und Zerstörung lösen einen vorwiegend nozizeptiven Schmerz aus. Ein Spasmus kann auch ein vegetativ vermittelter Schmerz sein. Neuralgie/Neuropathie stehen für den neuropathischen Schmerz unterschiedlicher Genese. Daneben gehören die vegetativ vermittelten Bilder der segmentalen Reflexstörung bei Wirbelgelenksblockierung (Verkettungsyndrom) und die neuronale Fernstörung (Störfelder) zu den neuropathischen Schmerzen. Aufgrund des uncharakteristischen und sehr variablen Schmerzes
ARS MEDICI 20 ■ 2009 845
FORTBILDUNG
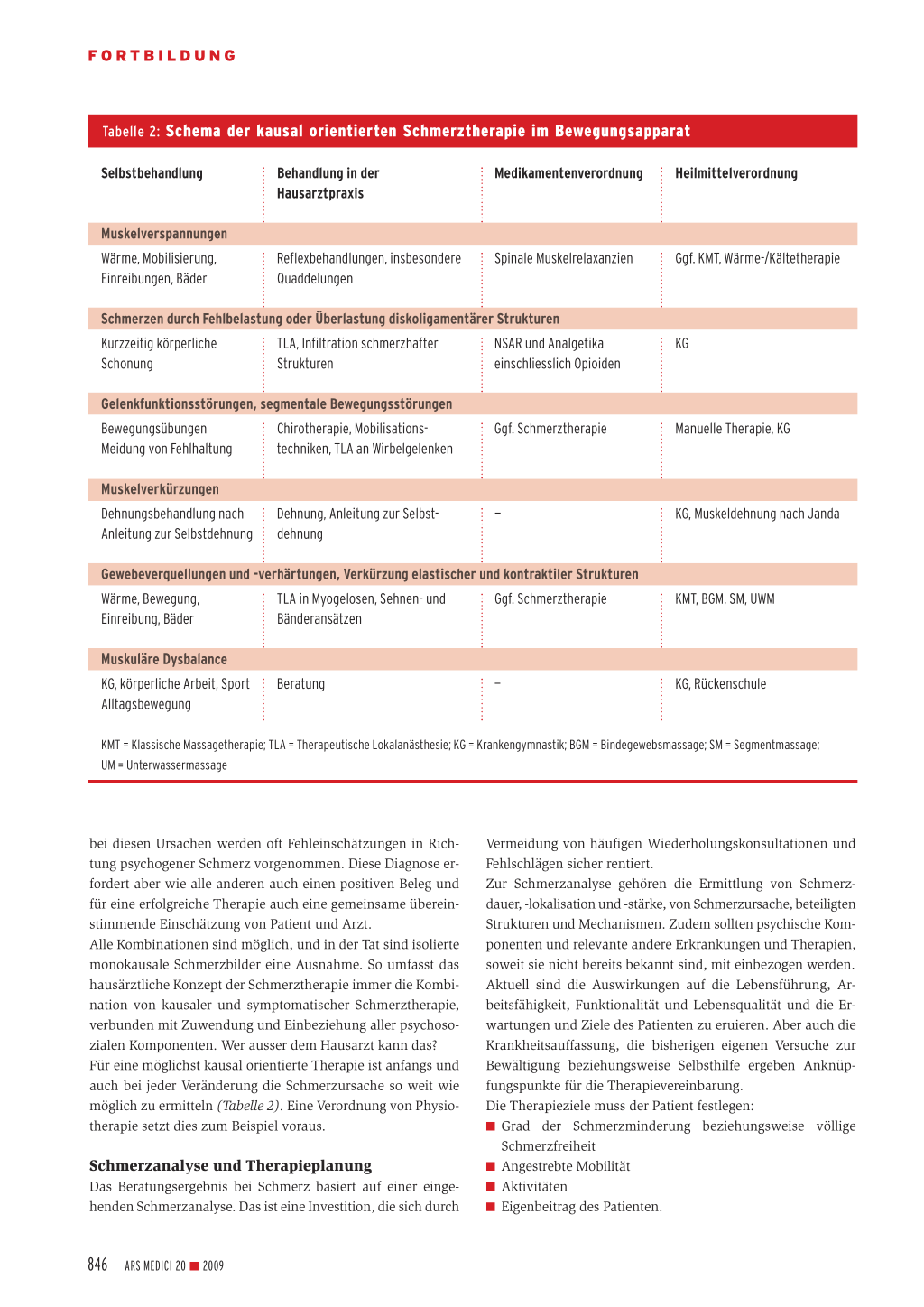
Tabelle 2: Schema der kausal orientierten Schmerztherapie im Bewegungsapparat
Selbstbehandlung
Behandlung in der Hausarztpraxis
Medikamentenverordnung Heilmittelverordnung
Muskelverspannungen
Wärme, Mobilisierung, Einreibungen, Bäder
Reflexbehandlungen, insbesondere Quaddelungen
Spinale Muskelrelaxanzien
Ggf. KMT, Wärme-/Kältetherapie
Schmerzen durch Fehlbelastung oder Überlastung diskoligamentärer Strukturen
Kurzzeitig körperliche Schonung
TLA, Infiltration schmerzhafter Strukturen
NSAR und Analgetika einschliesslich Opioiden
KG
Gelenkfunktionsstörungen, segmentale Bewegungsstörungen
Bewegungsübungen Meidung von Fehlhaltung
Chirotherapie, Mobilisationstechniken, TLA an Wirbelgelenken
Ggf. Schmerztherapie
Manuelle Therapie, KG
Muskelverkürzungen
Dehnungsbehandlung nach Anleitung zur Selbstdehnung
Dehnung, Anleitung zur Selbstdehnung
—
KG, Muskeldehnung nach Janda
Gewebeverquellungen und -verhärtungen, Verkürzung elastischer und kontraktiler Strukturen
Wärme, Bewegung, Einreibung, Bäder
TLA in Myogelosen, Sehnen- und Bänderansätzen
Ggf. Schmerztherapie
KMT, BGM, SM, UWM
Muskuläre Dysbalance
KG, körperliche Arbeit, Sport Alltagsbewegung
Beratung
—
KG, Rückenschule
KMT = Klassische Massagetherapie; TLA = Therapeutische Lokalanästhesie; KG = Krankengymnastik; BGM = Bindegewebsmassage; SM = Segmentmassage; UM = Unterwassermassage
bei diesen Ursachen werden oft Fehleinschätzungen in Richtung psychogener Schmerz vorgenommen. Diese Diagnose erfordert aber wie alle anderen auch einen positiven Beleg und für eine erfolgreiche Therapie auch eine gemeinsame übereinstimmende Einschätzung von Patient und Arzt. Alle Kombinationen sind möglich, und in der Tat sind isolierte monokausale Schmerzbilder eine Ausnahme. So umfasst das hausärztliche Konzept der Schmerztherapie immer die Kombination von kausaler und symptomatischer Schmerztherapie, verbunden mit Zuwendung und Einbeziehung aller psychosozialen Komponenten. Wer ausser dem Hausarzt kann das? Für eine möglichst kausal orientierte Therapie ist anfangs und auch bei jeder Veränderung die Schmerzursache so weit wie möglich zu ermitteln (Tabelle 2). Eine Verordnung von Physiotherapie setzt dies zum Beispiel voraus.
Schmerzanalyse und Therapieplanung Das Beratungsergebnis bei Schmerz basiert auf einer eingehenden Schmerzanalyse. Das ist eine Investition, die sich durch
Vermeidung von häufigen Wiederholungskonsultationen und Fehlschlägen sicher rentiert. Zur Schmerzanalyse gehören die Ermittlung von Schmerzdauer, -lokalisation und -stärke, von Schmerzursache, beteiligten Strukturen und Mechanismen. Zudem sollten psychische Komponenten und relevante andere Erkrankungen und Therapien, soweit sie nicht bereits bekannt sind, mit einbezogen werden. Aktuell sind die Auswirkungen auf die Lebensführung, Arbeitsfähigkeit, Funktionalität und Lebensqualität und die Erwartungen und Ziele des Patienten zu eruieren. Aber auch die Krankheitsauffassung, die bisherigen eigenen Versuche zur Bewältigung beziehungsweise Selbsthilfe ergeben Anknüpfungspunkte für die Therapievereinbarung. Die Therapieziele muss der Patient festlegen: ■ Grad der Schmerzminderung beziehungsweise völlige
Schmerzfreiheit ■ Angestrebte Mobilität ■ Aktivitäten ■ Eigenbeitrag des Patienten.
846 ARS MEDICI 20 ■ 2009
GRUNDSÄTZE HAUSÄRZTLICHER SCHMERZTHERAPIE
Bei aller Mitbestimmung ist der Wunsch zur Regression dennoch zu respektieren, die Entscheidungen können den Patienten überfordern, ihn hilflos machen. Also sollte man den Patienten nicht zur Mitbestimmung verpflichten, ihm nur das Angebot machen. Aus unserem Beratungsergebnis, den Therapiezielen des Patienten und unserem Therapieplan entwickelt sich die Therapievereinbarung als gute Grundlage einer erfolgreichen Problembewältigung. Das klingt theoretisch und vielleicht abgehoben, aber Entscheidungen über medikamentöse und nicht medikamentöse Therapie, vor allem aber über Eingriffe sollten schon gemeinsam getragen werden. Sie sind im Verlauf zu überprüfen und zu modifizieren. Der Arzt gewinnt durch das so aufgebaute Vertrauen stark an Rechtssicherheit. Im Verlauf des Behandlungsprozesses ist von den häufigen, naheliegenden Störungen und den bewährten, meist wirksamen Therapiemitteln ausgehend ein Stufenplan bis hin zu seltenen Erkrankungen und weniger gesicherten Therapien «abzuarbeiten». Diese als Eskalation der Diagnostik und Therapie bezeichnete Vorgehensweise sichert die Lösung des Patientenproblems, gegebenenfalls auch unter Inanspruchnahme von Kooperationspartnern. Wir haben zum einen das Stufenschema der WHO, das für die Tumorschmerztherapie inauguriert wurde. Dort ist die Eskalation der medikamentösen Schmerztherapie beschrieben. Ein klar strukturiertes Vorgehen bei nicht zufriedenstellendem Verlauf ist zu empfehlen: ■ Bei der Ursachensuche und den resultierenden Therapien ist
zunächst die Schmerzregion, dann zumindest der gesamte Körperquadrant zu untersuchen. ■ Bei Schmerzen im Bewegungsapparat sollte man die Muskulatur untersuchen beziehungsweise die Physiotherapeuten um Beurteilung und Therapievorschlag bitten. Verspannte Reflexzonen können helfen, innere Erkrankungen zu lokalisieren. ■ Bei nicht zufriedenstellendem Verlauf sollte man noch einmal eingehender den psychosozialen Befund erheben, Depressivität ausschliessen, Berufssituation und andere Konfliktfelder abklopfen und schliesslich nach Störfeldern suchen und diese mittels der Lokalanästhesie löschen.
Wir benötigen ein breites Arsenal von Methoden für eine erfolgreiche Schmerztherapie und sollten uns nicht zu spät der Kooperation bedienen, sei es im Qualitätszirkel oder in der Balintgruppe, sei es mit Kollegen anderer Fachbereiche, aber wie schon erwähnt auch mit Physiotherapeuten mit ihrem spezifischen profunden Fachwissen. Allein eine medikamentöse Schmerztherapie ist meist unzureichend, sie ist ausserdem nicht gefahrlos. Gefahren unsachgemässer Schmerztherapie mit Arzneimitteln: ■ Abhängigkeit bei schnell wirksamen Opioiden Stufe II + III,
Missbrauch ■ Gastrointestinale, kardiovaskuläre, renale Nebenwirkungen
bei NSAR/Coxiben ■ Übertherapie mit Entwicklung von Allgemeinsymptomen wie
Leistungsverlust, exogener Psychose und Atemdepression ■ Untertherapie mit Folge der Chronifizierung des Schmerzes
mit allen negativen Folgen.
Zum gesamten Thema sei auf die Leitlinie der Leitliniengruppe
Hessen (www.kvhessen.de) hingewiesen, die in exzellenter
Weise die Evidenz zur medikamentösen Schmerztherapie all-
gemein und diagnosebezogen darlegt.
■
Dr. med. Diethard Sturm Facharzt für Allgemeinmedizin D-09337 Hohenstein-Ernstthal
Interessenlage: Der Autor ist Mitglied des Advisory-Boards der PAIN-Fortbildungsinitiative der Grünenthal GmbH Aachen.
Diese Arbeit erschien zuerst in «Der Allgemeinarzt» 6/2009. Die Übernahme erfolgt mit freundlicher Genehmigung von Verlag und Autor.
ARS MEDICI 20 ■ 2009 847