Transkript
BERICHT
COPD: Anticholinergikum verbessert Lungenfunktion und Lebensqualität
Die Ergebnisse der UPLIFT-Studie
Die chronisch obstruktive Lungenerkrankung (COPD) ist eine vielfach unterschätzte Erkrankung, die mit Invalidität und drastischer Verkürzung der Lebenserwartung einhergeht. Wichtigste «Therapiemassnahme» ist der Rauchstopp. Die Patienten profitieren zudem von einer medikamentösen Intervention mit Bronchodilatatoren, wobei sich hier besonders
«COPD — Mit Herz und Lunge dabei»
Satellitensymposium Boehringer Ingelheim (Schweiz) GmbH und Pfizer AG anlässlich der Jahrestagung der Schweiz. Ges. für Innere Medizin
(SGIM), Basel, 13. Mai 2009.
das lang wirksame Anticholinergikum Tiotropium empfiehlt. Dies zeigt die UPLIFT-Studie, die am 13. Mai 2009 auf einem Satellitensymposium während des Jahreskongresses der Schweizerischen Gesellschaft für Innere Medizin (SGIM) in Basel vorgestellt wurde.
CLAUDIA REINKE
Die COPD entsteht in der Regel auf Basis einer chronisch-obstruktiven Bronchitis mit anhaltendem Husten und starker Schleimproduktion. Im weiteren Verlauf kommt es zu einer fortschreitenden Einschränkung der Lungenfunktion mit Beeinträchtigung des Atemflusses und unvollständiger exspiratorischer Kapazität, was schliesslich zu einer Überblähung der Lunge führt. Die zunehmende Atemnot – zunächst bei Belastung, später auch in Ruhe – ist mit einer massiven Einschränkung der Lebensqualität verbunden. Auslösende Ursache der COPD ist zweifellos das Rauchen, auf das die Lunge mit chronischer Entzündung und einer irreversiblen Schädigung des Lungengewebes reagiert. Wiederholte Exazerbationen durch bakterielle oder virale Infektionen verstärken den Krankheitsprozess. Die entzündlichen Verän-
derungen bleiben dabei nicht auf das Lungengewebe beschränkt, sondern erfassen den Gesamtorganismus. Betroffene leiden daher häufig zusätzlich an chronischen kardiovaskulären Erkrankungen mit hohem Infarktrisiko und/ oder am metabolischen Syndrom mit Bluthochdruck und Übergewicht, so der Kardiologe Dr. med. François Mach vom Universitätsspital Genf (HUG).
Therapie auf der Basis des Schweregrads Die Diagnose der COPD erfolgt mittels Spirometrie, wobei sich durch die Messung des FEV1 auch der Schweregrad der Erkrankung definieren lässt, wie Prof. Michael Tamm vom Universitätsspital Basel erklärte. Nach der GOLDInitiative (Global Initiative for Global Lung Diseases) der WHO lassen sich vier Schweregrade der COPD unterscheiden, für die jeweils eine dem Sta-
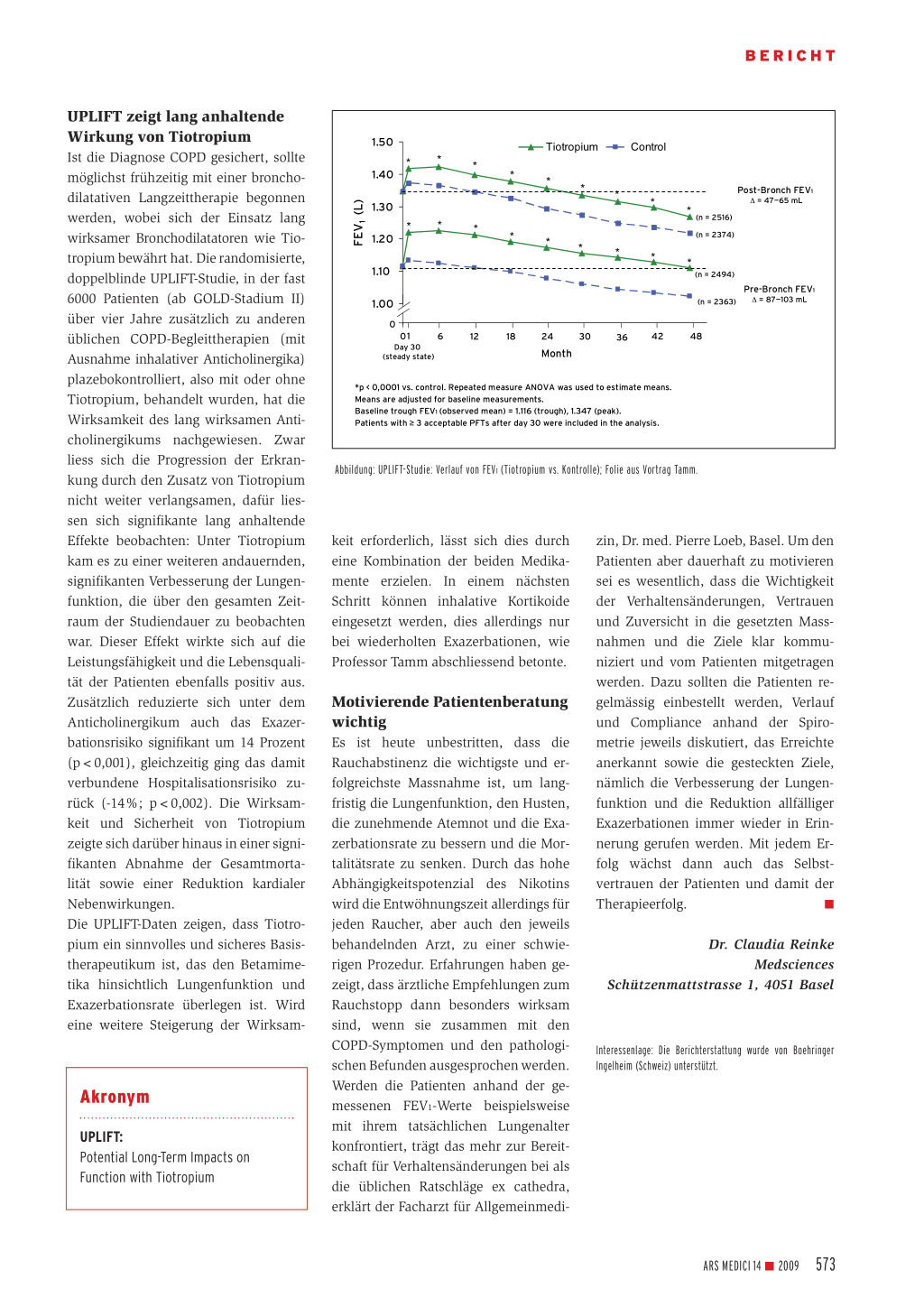
dium der Erkrankung angepasste, stufenweise intensivierte Behandlung empfohlen wird. Dementsprechend sind bei Schweregrad I kurz wirksame Anticholinergika mit oder ohne Zusatz von Betamimetika einzusetzen, während bei Schweregrad II eine Behandlung mit lang wirksamen Anticholinergika und/ oder Betamimetika zur Bronchodilatation erforderlich ist. Die zusätzliche Gabe von inhalativen Kortikoiden wird dagegen erst ab Schweregrad III (FEV1 <50%; häufigere Exazerbationen) empfohlen. Bei Schweregrad IV sind alle pharmakotherapeutischen Optionen auszuschöpfen. Das wichtigste Mittel, um die Prognose der Patienten langfristig und wirksam zu verbessern, ist allerdings ein konsequenter Rauchstopp. Merksätze ■ Lang wirksame Bronchodilatatoren wie Tiotropium sind die empfohlene COPDBasis-Therapie. ■ Tiotropium verbessert aber die Lungenfunktion und steigert die Lebensqualität und Leistungsfähigkeit der Patienten. 572 ARS MEDICI 14 ■ 2009 BERICHT UPLIFT zeigt lang anhaltende Wirkung von Tiotropium Ist die Diagnose COPD gesichert, sollte möglichst frühzeitig mit einer bronchodilatativen Langzeittherapie begonnen werden, wobei sich der Einsatz lang wirksamer Bronchodilatatoren wie Tiotropium bewährt hat. Die randomisierte, doppelblinde UPLIFT-Studie, in der fast 6000 Patienten (ab GOLD-Stadium II) über vier Jahre zusätzlich zu anderen üblichen COPD-Begleittherapien (mit Ausnahme inhalativer Anticholinergika) plazebokontrolliert, also mit oder ohne Tiotropium, behandelt wurden, hat die Wirksamkeit des lang wirksamen Anticholinergikums nachgewiesen. Zwar liess sich die Progression der Erkrankung durch den Zusatz von Tiotropium nicht weiter verlangsamen, dafür liessen sich signifikante lang anhaltende Effekte beobachten: Unter Tiotropium kam es zu einer weiteren andauernden, signifikanten Verbesserung der Lungenfunktion, die über den gesamten Zeitraum der Studiendauer zu beobachten war. Dieser Effekt wirkte sich auf die Leistungsfähigkeit und die Lebensqualität der Patienten ebenfalls positiv aus. Zusätzlich reduzierte sich unter dem Anticholinergikum auch das Exazerbationsrisiko signifikant um 14 Prozent (p<0,001), gleichzeitig ging das damit verbundene Hospitalisationsrisiko zurück (-14%; p<0,002). Die Wirksamkeit und Sicherheit von Tiotropium zeigte sich darüber hinaus in einer signifikanten Abnahme der Gesamtmortalität sowie einer Reduktion kardialer Nebenwirkungen. Die UPLIFT-Daten zeigen, dass Tiotropium ein sinnvolles und sicheres Basistherapeutikum ist, das den Betamimetika hinsichtlich Lungenfunktion und Exazerbationsrate überlegen ist. Wird eine weitere Steigerung der Wirksam- Akronym UPLIFT: Potential Long-Term Impacts on Function with Tiotropium FEV1 (L) 1.50 Tiotropium Control ** * 1.40 1.30 * *** * * Post-Bronch FEV1 Δ = 47—65 mL (n = 2516) * 1.20 * * * ** * * (n = 2374) * 1.10 (n = 2494) 1.00 Pre-Bronch FEV1 (n = 2363) Δ = 87—103 mL 0 0 1 6 12 18 24 30 36 42 48 Day 30 (steady state) Month *p < 0,0001 vs. control. Repeated measure ANOVA was used to estimate means. Means are adjusted for baseline measurements. Baseline trough FEV1 (observed mean) = 1.116 (trough), 1.347 (peak). Patients with ≥ 3 acceptable PFTs after day 30 were included in the analysis. Abbildung: UPLIFT-Studie: Verlauf von FEV1 (Tiotropium vs. Kontrolle); Folie aus Vortrag Tamm. keit erforderlich, lässt sich dies durch eine Kombination der beiden Medikamente erzielen. In einem nächsten Schritt können inhalative Kortikoide eingesetzt werden, dies allerdings nur bei wiederholten Exazerbationen, wie Professor Tamm abschliessend betonte. Motivierende Patientenberatung wichtig Es ist heute unbestritten, dass die Rauchabstinenz die wichtigste und erfolgreichste Massnahme ist, um langfristig die Lungenfunktion, den Husten, die zunehmende Atemnot und die Exazerbationsrate zu bessern und die Mortalitätsrate zu senken. Durch das hohe Abhängigkeitspotenzial des Nikotins wird die Entwöhnungszeit allerdings für jeden Raucher, aber auch den jeweils behandelnden Arzt, zu einer schwierigen Prozedur. Erfahrungen haben gezeigt, dass ärztliche Empfehlungen zum Rauchstopp dann besonders wirksam sind, wenn sie zusammen mit den COPD-Symptomen und den pathologischen Befunden ausgesprochen werden. Werden die Patienten anhand der gemessenen FEV1-Werte beispielsweise mit ihrem tatsächlichen Lungenalter konfrontiert, trägt das mehr zur Bereitschaft für Verhaltensänderungen bei als die üblichen Ratschläge ex cathedra, erklärt der Facharzt für Allgemeinmedi- zin, Dr. med. Pierre Loeb, Basel. Um den Patienten aber dauerhaft zu motivieren sei es wesentlich, dass die Wichtigkeit der Verhaltensänderungen, Vertrauen und Zuversicht in die gesetzten Mass- nahmen und die Ziele klar kommu- niziert und vom Patienten mitgetragen werden. Dazu sollten die Patienten re- gelmässig einbestellt werden, Verlauf und Compliance anhand der Spiro- metrie jeweils diskutiert, das Erreichte anerkannt sowie die gesteckten Ziele, nämlich die Verbesserung der Lungen- funktion und die Reduktion allfälliger Exazerbationen immer wieder in Erin- nerung gerufen werden. Mit jedem Er- folg wächst dann auch das Selbst- vertrauen der Patienten und damit der Therapieerfolg. ■ Dr. Claudia Reinke Medsciences Schützenmattstrasse 1, 4051 Basel Interessenlage: Die Berichterstattung wurde von Boehringer Ingelheim (Schweiz) unterstützt. ARS MEDICI 14 ■ 2009 573