Transkript
Stabile Angina pectoris
Leitsymptome, Diagnostik und Therapie
FORTBILDUNG
Eine stabile Angina pectoris ist Ausdruck einer hoch-
gradigen Koronarstenose und muss von einer instabi-
len Angina pectoris und natürlich von einem Herz-
infarkt abgegrenzt werden. Bei der Therapie kommt
es zum einen darauf an, die Grunderkrankung zu
behandeln (vasoprotektive Therapie), zum anderen,
die Beschwerden zu lindern. Zudem drängen neue
Medikamente auf den Markt, die die Sauerstoffver-
sorgung verbessern sollen.
ANDREAS MÜGGE
Angina pectoris (Brustbeklemmung) ist das Leitsymptom der koronaren Herzkrankheit (KHK). Diese ist Folge eines chronischen Entzündungsprozesses, der in Abhängigkeit vom Vorhandensein kardiovaskulärer Risikofaktoren (männliches Geschlecht, Nikotinabusus, Diabetes mellitus, Hypertonie, Fettstoffwechselstörungen) und familiärer Vorbelastung individuell unterschiedlich rasch verläuft.
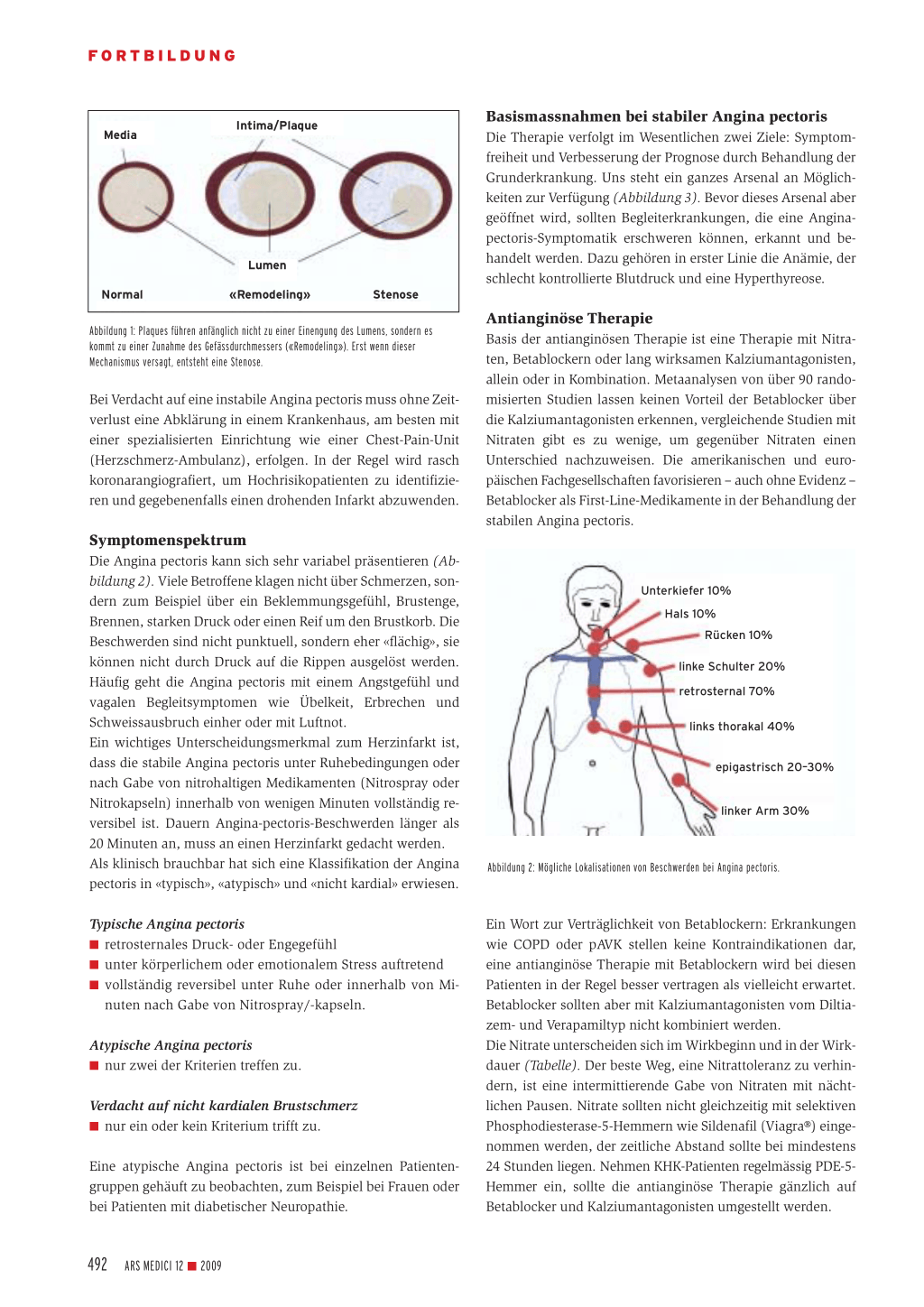
Plaquebildung und Plaqueruptur Der Erkrankungsprozess führt zu einer Plaquebildung, die über Jahrzehnte klinisch stumm verlaufen kann. Zunächst wird die Plaquebildung durch eine Zunahme des Gefässdurchmessers kompensiert («Remodeling»). Erst im Verlauf erschöpft sich dieser Kompensationsmechanismus, und es bildet sich eine Stenose (Abbildung 1).
Instabile und stabile Angina pectoris Wird das Koronargefässlumen durch eine unversehrte Plaque um mehr als 50 Prozent eingeengt, kommt es unter körperlicher Belastung zu Durchblutungsstörungen. Diese erzeugen ein «Missempfinden» – die Angina pectoris. Ist das Herzkranzgefäss um mehr als 90 Prozent eingeengt, stellen sich Anginapectoris-Beschwerden bereits unter Ruhebedingungen ein.
Dieses Krankheitsgeschehen wird stabile Angina pectoris genannt. Das Beschwerdebild ist reproduzierbar und über einen längeren Zeitraum berechenbar. Eine Plaque kann jederzeit einreissen, es entsteht unmittelbar eine Plättchenaggregation, die das verbleibende Restlumen partiell oder vollständig verlegt. Gerade cholesterinreiche Plaques im frühen Stadium der Arteriosklerose zeigen diese Neigung zur Plaqueruptur. Dieses Phänomen mag erklären, warum eine Angina-pectoris-Symptomatik plötzlich ohne Vorwarnung und unabhängig von Belastungen auftreten kann. Dieses Szenario wird akutes Koronarsyndrom, die damit verbundenen Brustbeschwerden werden instabile Angina pectoris genannt. Bei einem kompletten Koronarverschluss sterben nach etwa 30 Minuten die nicht mehr durchbluteten Herzmuskelzellen ab, der irreversible Untergang von Herzmuskelgewebe wird als akuter Herzinfarkt definiert. Verdächtig für das Vorliegen einer instabilen Angina pectoris sind folgende Umstände: ■ neu auftretende Brustbeschwerden im Sinne einer Angina
pectoris ■ plötzliche Zunahme der Intensität oder Dauer von Angina-
pectoris-Beschwerden ■ in Ruhe auftretende Angina-pectoris-Beschwerden.
Merksätze
■ Bei Einengung einer Koronararterie um mehr als 50 Prozent kommt es bei Belastung zur Angina pectoris, bei mehr als 90 Prozent stellen sich die Beschwerden bereits unter Ruhebedingungen ein.
■ Die antianginöse Therapie besteht aus Nitraten, Betablockern oder lang wirksamen Kalziumantagonisten, allein oder in Kombination.
■ Die Wirkung der neuen Medikamente zur Therapie der stabilen Angina pectoris beruht vor allem auf einer metabolischen Steigerung der Belastbarkeit des Herzens.
■ Für Patienten mit refraktärer Angina pectoris steht ein neues schmerztherapeutisches Verfahren, die Spinal-Cord-Stimulation, zur Verfügung.
ARS MEDICI 12 ■ 2009 491
FORTBILDUNG
Media
Intima/Plaque
Normal
Lumen «Remodeling»
Stenose
Abbildung 1: Plaques führen anfänglich nicht zu einer Einengung des Lumens, sondern es kommt zu einer Zunahme des Gefässdurchmessers («Remodeling»). Erst wenn dieser Mechanismus versagt, entsteht eine Stenose.
Bei Verdacht auf eine instabile Angina pectoris muss ohne Zeitverlust eine Abklärung in einem Krankenhaus, am besten mit einer spezialisierten Einrichtung wie einer Chest-Pain-Unit (Herzschmerz-Ambulanz), erfolgen. In der Regel wird rasch koronarangiografiert, um Hochrisikopatienten zu identifizieren und gegebenenfalls einen drohenden Infarkt abzuwenden.
Symptomenspektrum Die Angina pectoris kann sich sehr variabel präsentieren (Abbildung 2). Viele Betroffene klagen nicht über Schmerzen, sondern zum Beispiel über ein Beklemmungsgefühl, Brustenge, Brennen, starken Druck oder einen Reif um den Brustkorb. Die Beschwerden sind nicht punktuell, sondern eher «flächig», sie können nicht durch Druck auf die Rippen ausgelöst werden. Häufig geht die Angina pectoris mit einem Angstgefühl und vagalen Begleitsymptomen wie Übelkeit, Erbrechen und Schweissausbruch einher oder mit Luftnot. Ein wichtiges Unterscheidungsmerkmal zum Herzinfarkt ist, dass die stabile Angina pectoris unter Ruhebedingungen oder nach Gabe von nitrohaltigen Medikamenten (Nitrospray oder Nitrokapseln) innerhalb von wenigen Minuten vollständig reversibel ist. Dauern Angina-pectoris-Beschwerden länger als 20 Minuten an, muss an einen Herzinfarkt gedacht werden. Als klinisch brauchbar hat sich eine Klassifikation der Angina pectoris in «typisch», «atypisch» und «nicht kardial» erwiesen.
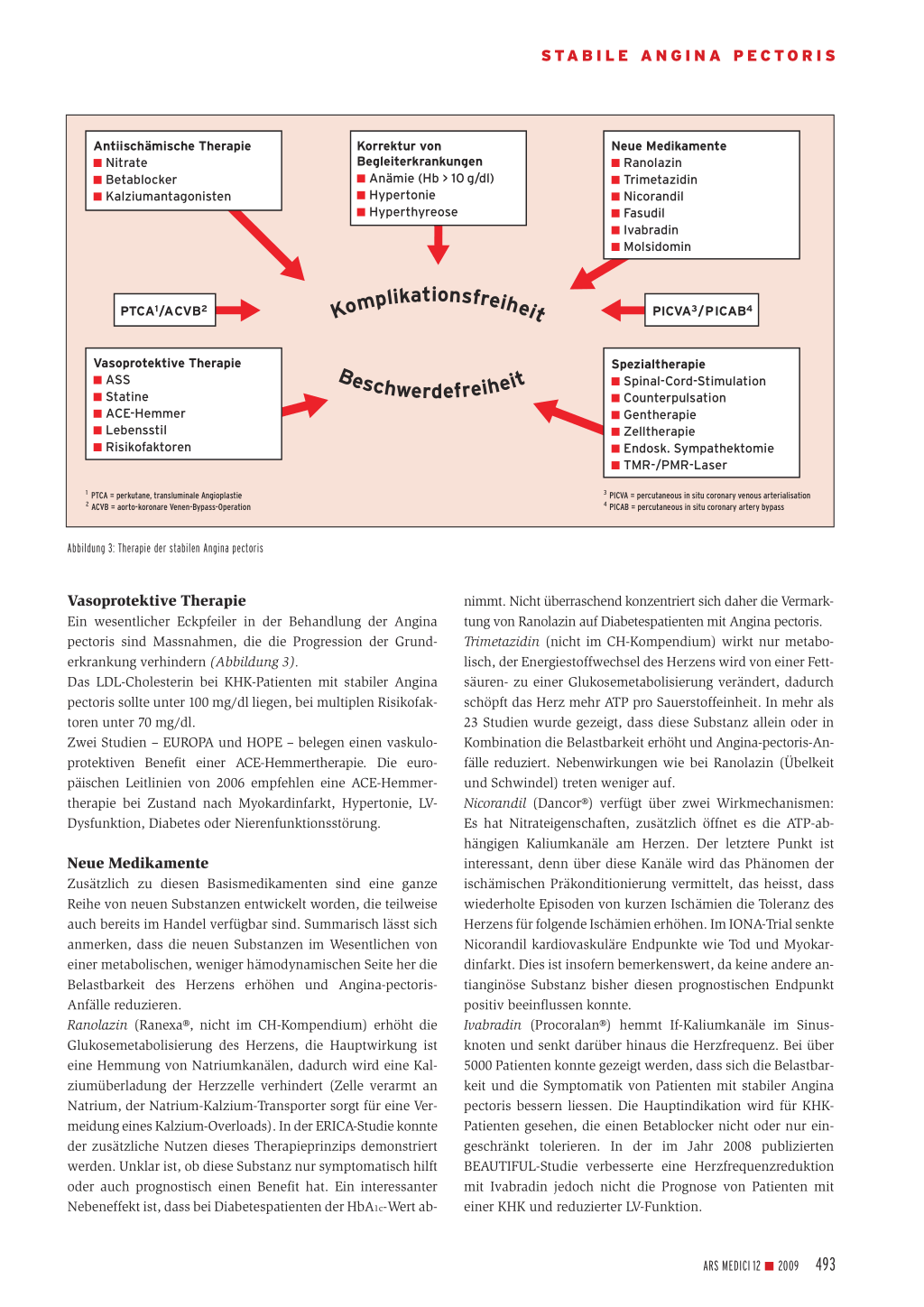
Basismassnahmen bei stabiler Angina pectoris Die Therapie verfolgt im Wesentlichen zwei Ziele: Symptomfreiheit und Verbesserung der Prognose durch Behandlung der Grunderkrankung. Uns steht ein ganzes Arsenal an Möglichkeiten zur Verfügung (Abbildung 3). Bevor dieses Arsenal aber geöffnet wird, sollten Begleiterkrankungen, die eine Anginapectoris-Symptomatik erschweren können, erkannt und behandelt werden. Dazu gehören in erster Linie die Anämie, der schlecht kontrollierte Blutdruck und eine Hyperthyreose.
Antianginöse Therapie Basis der antianginösen Therapie ist eine Therapie mit Nitraten, Betablockern oder lang wirksamen Kalziumantagonisten, allein oder in Kombination. Metaanalysen von über 90 randomisierten Studien lassen keinen Vorteil der Betablocker über die Kalziumantagonisten erkennen, vergleichende Studien mit Nitraten gibt es zu wenige, um gegenüber Nitraten einen Unterschied nachzuweisen. Die amerikanischen und europäischen Fachgesellschaften favorisieren – auch ohne Evidenz – Betablocker als First-Line-Medikamente in der Behandlung der stabilen Angina pectoris.
Unterkiefer 10% Hals 10% Rücken 10%
linke Schulter 20% retrosternal 70%
links thorakal 40%
epigastrisch 20–30%
linker Arm 30%
Abbildung 2: Mögliche Lokalisationen von Beschwerden bei Angina pectoris.
Typische Angina pectoris ■ retrosternales Druck- oder Engegefühl ■ unter körperlichem oder emotionalem Stress auftretend ■ vollständig reversibel unter Ruhe oder innerhalb von Mi-
nuten nach Gabe von Nitrospray/-kapseln.
Atypische Angina pectoris ■ nur zwei der Kriterien treffen zu.
Verdacht auf nicht kardialen Brustschmerz ■ nur ein oder kein Kriterium trifft zu.
Eine atypische Angina pectoris ist bei einzelnen Patientengruppen gehäuft zu beobachten, zum Beispiel bei Frauen oder bei Patienten mit diabetischer Neuropathie.
Ein Wort zur Verträglichkeit von Betablockern: Erkrankungen wie COPD oder pAVK stellen keine Kontraindikationen dar, eine antianginöse Therapie mit Betablockern wird bei diesen Patienten in der Regel besser vertragen als vielleicht erwartet. Betablocker sollten aber mit Kalziumantagonisten vom Diltiazem- und Verapamiltyp nicht kombiniert werden. Die Nitrate unterscheiden sich im Wirkbeginn und in der Wirkdauer (Tabelle). Der beste Weg, eine Nitrattoleranz zu verhindern, ist eine intermittierende Gabe von Nitraten mit nächtlichen Pausen. Nitrate sollten nicht gleichzeitig mit selektiven Phosphodiesterase-5-Hemmern wie Sildenafil (Viagra®) eingenommen werden, der zeitliche Abstand sollte bei mindestens 24 Stunden liegen. Nehmen KHK-Patienten regelmässig PDE-5Hemmer ein, sollte die antianginöse Therapie gänzlich auf Betablocker und Kalziumantagonisten umgestellt werden.
492 ARS MEDICI 12 ■ 2009
STABILE ANGINA PECTORIS
Antiischämische Therapie ■ Nitrate ■ Betablocker ■ Kalziumantagonisten
PTCA1/ACVB2
Korrektur von Begleiterkrankungen ■ Anämie (Hb > 10 g/dl) ■ Hypertonie ■ Hyperthyreose
Komplikationsfreiheit
Neue Medikamente ■ Ranolazin ■ Trimetazidin ■ Nicorandil ■ Fasudil ■ Ivabradin ■ Molsidomin
PICVA3 / P ICAB4
Vasoprotektive Therapie ■ ASS ■ Statine ■ ACE-Hemmer ■ Lebensstil ■ Risikofaktoren
1 PTCA = perkutane, transluminale Angioplastie 2 ACVB = aorto-koronare Venen-Bypass-Operation
Abbildung 3: Therapie der stabilen Angina pectoris
Beschwerdefreiheit
Spezialtherapie ■ Spinal-Cord-Stimulation ■ Counterpulsation ■ Gentherapie ■ Zelltherapie ■ Endosk. Sympathektomie ■ TMR-/PMR-Laser
3 PICVA = percutaneous in situ coronary venous arterialisation 4 PICAB = percutaneous in situ coronary artery bypass
Vasoprotektive Therapie Ein wesentlicher Eckpfeiler in der Behandlung der Angina pectoris sind Massnahmen, die die Progression der Grunderkrankung verhindern (Abbildung 3). Das LDL-Cholesterin bei KHK-Patienten mit stabiler Angina pectoris sollte unter 100 mg/dl liegen, bei multiplen Risikofaktoren unter 70 mg/dl. Zwei Studien – EUROPA und HOPE – belegen einen vaskuloprotektiven Benefit einer ACE-Hemmertherapie. Die europäischen Leitlinien von 2006 empfehlen eine ACE-Hemmertherapie bei Zustand nach Myokardinfarkt, Hypertonie, LVDysfunktion, Diabetes oder Nierenfunktionsstörung.
Neue Medikamente Zusätzlich zu diesen Basismedikamenten sind eine ganze Reihe von neuen Substanzen entwickelt worden, die teilweise auch bereits im Handel verfügbar sind. Summarisch lässt sich anmerken, dass die neuen Substanzen im Wesentlichen von einer metabolischen, weniger hämodynamischen Seite her die Belastbarkeit des Herzens erhöhen und Angina-pectorisAnfälle reduzieren. Ranolazin (Ranexa®, nicht im CH-Kompendium) erhöht die Glukosemetabolisierung des Herzens, die Hauptwirkung ist eine Hemmung von Natriumkanälen, dadurch wird eine Kalziumüberladung der Herzzelle verhindert (Zelle verarmt an Natrium, der Natrium-Kalzium-Transporter sorgt für eine Vermeidung eines Kalzium-Overloads). In der ERICA-Studie konnte der zusätzliche Nutzen dieses Therapieprinzips demonstriert werden. Unklar ist, ob diese Substanz nur symptomatisch hilft oder auch prognostisch einen Benefit hat. Ein interessanter Nebeneffekt ist, dass bei Diabetespatienten der HbA1c-Wert ab-
nimmt. Nicht überraschend konzentriert sich daher die Vermarktung von Ranolazin auf Diabetespatienten mit Angina pectoris. Trimetazidin (nicht im CH-Kompendium) wirkt nur metabolisch, der Energiestoffwechsel des Herzens wird von einer Fettsäuren- zu einer Glukosemetabolisierung verändert, dadurch schöpft das Herz mehr ATP pro Sauerstoffeinheit. In mehr als 23 Studien wurde gezeigt, dass diese Substanz allein oder in Kombination die Belastbarkeit erhöht und Angina-pectoris-Anfälle reduziert. Nebenwirkungen wie bei Ranolazin (Übelkeit und Schwindel) treten weniger auf. Nicorandil (Dancor®) verfügt über zwei Wirkmechanismen: Es hat Nitrateigenschaften, zusätzlich öffnet es die ATP-abhängigen Kaliumkanäle am Herzen. Der letztere Punkt ist interessant, denn über diese Kanäle wird das Phänomen der ischämischen Präkonditionierung vermittelt, das heisst, dass wiederholte Episoden von kurzen Ischämien die Toleranz des Herzens für folgende Ischämien erhöhen. Im IONA-Trial senkte Nicorandil kardiovaskuläre Endpunkte wie Tod und Myokardinfarkt. Dies ist insofern bemerkenswert, da keine andere antianginöse Substanz bisher diesen prognostischen Endpunkt positiv beeinflussen konnte. Ivabradin (Procoralan®) hemmt If-Kaliumkanäle im Sinusknoten und senkt darüber hinaus die Herzfrequenz. Bei über 5000 Patienten konnte gezeigt werden, dass sich die Belastbarkeit und die Symptomatik von Patienten mit stabiler Angina pectoris bessern liessen. Die Hauptindikation wird für KHKPatienten gesehen, die einen Betablocker nicht oder nur eingeschränkt tolerieren. In der im Jahr 2008 publizierten BEAUTIFUL-Studie verbesserte eine Herzfrequenzreduktion mit Ivabradin jedoch nicht die Prognose von Patienten mit einer KHK und reduzierter LV-Funktion.
ARS MEDICI 12 ■ 2009 493
FORTBILDUNG
Tabelle: Am häufigsten verwendete Nitrate in der Schweiz
am Herzen korrigiert und damit typische Beschwerden gelindert werden können,
Organische Nitrate
Darreichungsform Wirkbeginn Wirkdauer min h
aber dass mit diesem Eingriff nicht die Grunderkrankung beherrscht wird oder Komplikationen der Grunderkrankung wie
Glyceroltrinitrat (GNT)
Spray
1 0,5 Myokardinfarkt verhindert werden.
(Nitroderm®, Nitroglycerin Streuli®, Nitrolingual, Trinitrin Simplex Laleuf®)
Tablette Patch
2—5 1—2 Koronarangiografie: Ja oder Nein?
5—10 4—8 An die Frage nach einer Intervention ist
Isosorbiddinitrat (Isoket®, Sorbidilat®)
Isosorbid-5-Mononitrat
Tablette Slow Release
Spray
Tablette
1—2 10—30 10—20
10—30
1 8—12 4—6
1—2
auch die Frage nach einer diagnostischen Koronarangiografie gekoppelt. Die nationalen Leitlinien sehen eine Klasse-IA-Indikation, wenn eine Angina pectoris auf niedrigem Belastungsniveau unter Medi-
(Corangin®)
kation besteht beziehungsweise neu auftritt oder bei Hochrisikopatienten mit posi-
tiven Stresstests, die grosse Perfusionsde-
fekte vermuten lassen. Generell lässt sich
Fasudil ist ein Hemmer der rho-Kinase, ein kleines Molekül, anmerken, dass es bei einer typischen Angina-pectoris-Sym-
das in der Signalkaskade für die Relaxation der glatten Gefäss- ptomatik weniger darauf ankommt, die zugrunde liegende
muskulatur von Bedeutung ist. Fasudil kann die Belastungs- KHK nachzuweisen, als anhand der Komorbidität, der Belast-
dauer bis zum Auftreten von ST-Senkungen verlängern, es ist barkeit, des Ausmasses der Grösse der Minderperfusion, der
jedoch noch nicht geklärt, ob damit auch die Angina-pectoris- linksventrikulären Pumpfunktion und des aktuellen Koronar-
Symptomatik zu behandeln ist.
status (Hauptstammstenose, proximal gelegene Läsionen,
Molsidomin (Corvaton®) ist ein NO-Donor und benötigt keine dominante Gefässe) Hochrisikopatienten zu identifizieren.
Biotransformation wie die Nitrate, um Gefässe zu relaxieren. Es wird in Deutschland anstelle von Nitraten, aber auch in Neue Techniken
Kombination mit Nitraten verabreicht und ist ebenso wie Ni- Zurzeit erforscht werden weitere Interventionstechniken, bei
trate in der Lage, die Belastungsdauer zu verbessern und die denen perkutan von einem Koronargefäss aus ein künstlicher
Anzahl von Angina-pectoris-Anfällen zu reduzieren. Schwierig Shunt in eine Koronarvene geschaffen wird und eine Region
einzuschätzen ist mit der NO-Freisetzung die gleichzeitige des Herzens sozusagen retrograd über die Koronarvenen per-
Freisetzung von Sauerstoffradikalen. Ob dieses (biochemi- fundiert wird (PICVA = percutaneous in situ coronary venous
sche) Phänomen von klinischer Relevanz ist, ist unklar.
arterialisation). In einem anderen Ansatz wird ein Shunt vor
Interventionen
und nach einer Koronarstenose künstlich erzeugt, sodass das Blut an der Stenose vorbei «gebypasst» wird (PICAB = percu-
Kann medikamentös keine Beschwerdefreiheit erreicht wer- taneous in situ coronary artery bypass). Diese Verfahren sind
den, sind Interventionen hilfreich und auch erst dann indiziert. noch klinisch experimentell, die Komplikationsraten sind
Wir verfügen über die Möglichkeit einer perkutanen trans- hoch, sodass es noch nicht absehbar ist, ob diese Techniken in
luminalen Angioplastie (PTCA, Ballonkatheter) und über die den klinischen Alltag Einzug halten werden.
aorto-koronare Venen-Bypass-Operation (ACVB). Patienten mit Andere Techniken haben jedoch das experimentelle Stadium
einer koronaren Ein- oder Zwei-Gefäss-Krankheit (d.h. eines bereits verlassen und wurden mehr oder weniger unter klini-
oder zwei der grossen Koronargefässe sind erkrankt) werden in schen Bedingungen erprobt. Diese Verfahren reichen von der
der Regel mittels einer PTCA im Herzkatheterlabor behandelt, endoskopischen Sympathektomie, externen Counterpulsation
solche mit einer Drei-Gefäss-Krankheit oder Läsionen am lin- bis hin zur intrakoronaren Applikation von Stammzellen oder
ken Hauptstamm werden in der Regel einer ACVB-Operation Wachstumsfaktoren oder zur transmyokardialen (TMR) bezie-
unterzogen. Der wichtigste diagnostische Schritt vor einer hungsweise perkutanen Laser-(PMR-)Revaskularisation. TMR
geplanten Koronarintervention ist die Klärung der Frage, ob die und PMR werden inzwischen weltweit nur noch in Einzelfäl-
zur Revaskularisierung (sei es PTCA oder ACVB-Op.) vorgese- len verfolgt. Andere Methoden, wie die Enhanced External
henen Stenosen überhaupt das klinische Beschwerdebild ver- Counterpulsation (EECP), die über pneumatische Kompressen
ursachen. Die vielerorts zu beobachtende Praxis, im Zweifels- an den Beinen einen verstärkten Rückstrom zum Herzen in der
fall zunächst zu dilatieren und dann klinisch abzuwarten, ob Diastole fördert, werden derzeit weiter klinisch untersucht.
dieser Eingriff auch helfen wird, ist meines Erachtens nicht mit Ein relativ neues Verfahren findet jedoch schon jetzt Anwen-
einem hohen Qualitätsstandard vereinbar.
dung für Patienten, bei denen eine refraktäre Angina pectoris
Man muss sich darüber im Klaren sein, dass mit der PTCA be- vorliegt. Damit sind Patienten gemeint, bei denen alle bisheri-
ziehungsweise ACVB-Operation die regionale Minderperfusion gen Therapien zu keiner Beschwerdefreiheit führen. In der
494 ARS MEDICI 12 ■ 2009
FORTBILDUNG
eines Herzinfarkts. Diagnostisch hilfreich
Platzierung Elektrode epidural in Höhe von Th1-C7 (gelber Pfeil)
ist die Klassifikation in eine typische, aty-
Generator links abdominal
pische oder nicht kardiale Angina-pectoris-
Stimulation 1 h/Tag bzw. selbst durch den Patienten
Symptomatik. Atypische Formen einer An-
Hübe Nitro/Tag 10 10
9
Schmerzintensität
9
Nitrohübe
88
7
Stimulation
7
66
55
44
gina pectoris sind häufiger bei Frauen und Diabetikern. Eine neu aufgetretene Angina pectoris oder eine Angina pectoris auf einem niedrigen Belastungsniveau erfordert eine rasche invasive Abklärung. Die Behandlung der stabilen Angina pectoris ist multimodal. Neben der Korrektur
NRS
3 3 von Begleiterkrankungen (Anämie, Hyper-
2 2 tonie und Hyperthyreose) ist die Behand-
11
00 1 2 34 56 7 89 Behandlungsmonate
lung der Grunderkrankung («vasoproktektive Therapie») ein Eckpfeiler. Die Basis der antianginösen Therapie sind Betablocker,
Abbildung 4: Spinal-Cord-Stimulation: Der Patient kann einen in der Bauchhaut implantierten Schrittmacher selbstständig aktivieren, der Impulse an eine Elektrode im Rückenmarksraum abgibt (Pfeil).
Nitrate und/oder lang wirksame Kalziumantagonisten. Neue Medikamente drängen auf den Markt, die metabolisch die Sauer-
stoffverwertung verbessern sollen.
Regel sind dies Patienten mit einer langen KHK-Vorgeschichte, Lässt sich medikamentös keine Beschwerdefreiheit erreichen,
die schon mehrfach Interventionen wie ACVB-Operation besteht die Indikation für eine Revaskularisierung. Dies gilt
und/oder PTCA unterzogen wurden. Schliesslich wird ein auch für einzelne Hochrisikopatienten. Die Wahl der Revasku-
Punkt erreicht, an dem keine weitere Intervention mehr sinn- larisierung (PTCA, ACVB-Op.) hängt von individuellen Fakto-
voll erscheint und trotz umfangreicher Medikation der Patient ren ab, unter anderem auch von lokalen Begebenheiten, ver-
hochsymptomatisch auf kleinstem Belastungsniveau leben bindliche Vorgaben existieren nicht.
muss. In solchen Fällen kann ein schmerztherapeutisches Kon- Im Fall einer refraktären Angina pectoris werden neue Tech-
zept mit einer Spinal-Cord-Stimulation weiterhelfen. Es wird niken klinisch erprobt. Vielversprechend ist die Spinal-Cord-
eine Elektrode in den Rückenmarkskanal in Höhe C7-Th1 ein- Stimulation, ein schmerztherapeutischer Ansatz, der den Pa-
geführt und an einen Schrittmacher angeschlossen, der im tienten erlaubt, über einen Spezialschrittmacher die Wahrneh-
Bauchraum unter der Haut implantiert wird und selbstständig mung des Angina-pectoris-Schmerzes zu modulieren.
■
durch den Patienten aktiviert werden kann (Abbildung 4). Mit Aufnahme der täglichen Stimulation reduziert sich schlag-
Literatur unter www.allgemeinarzt-online.de/downloads
artig die Anzahl an therapiebedürftigen Angina-pectoris-Epi-
soden, der Verbrauch an Nitrospray nimmt drastisch ab. Diese
Prof. Dr. med. Andreas Mügge
Technik wird in Deutschland an einzelnen Zentren angeboten, Herzzentrum der Kliniken der Ruhr-Universität Bochum,
die Erfahrung ist jedoch noch begrenzt, typische Komplikatio-
Direktor an den Standorten Bergmannsheil und
nen sind Infektionen, die mit einer Häufigkeit von etwa 1 Pro-
St. Josef-Hospital
zent in der Literatur angegeben werden.
D-44791 Bochum
Fazit für die Praxis Der Angina pectoris liegt in der Regel eine weit fortgeschrittene KHK mit einer oder mehreren hochgradigen Koronarstenosen zugrunde. Klinisch relevant ist die Unterscheidung in eine stabile und eine instabile Angina pectoris. Jederzeit kann eine stabile in eine instabile Angina pectoris übergehen mit der Gefahr
Interessenkonflikte: keine
Diese Arbeit erschien zuerst in «Der Allgemeinarzt» 4/2009. Die Übernahme erfolgt mit freundlicher Genehmigung von Verlag und Autor.
496 ARS MEDICI 12 ■ 2009