Transkript
FORTBILDUNG
Die altersbedingte Makuladegeneration
Klassifikation und Behandlung
Die altersbedingte Makuladegeneration ist die häufigs-
te Ursache irreversibler Erblindung bei Menschen
über 50 Jahre in der entwickelten Welt. Aufgrund der
älter werdenden Bevölkerung nimmt die Prävalenz zu.
Bis heute gibt es keine Heilung. Durch die Modifizie-
rung beeinflussbarer Risikofaktoren kann der Erkran-
kung vorgebeugt und der Verlauf gebremst werden.
NEJM
Die Makula ist der zentrale hintere Teil der Retina mit der höchsten Dichte an Fotorezeptoren. Sie ermöglicht eine zentrale hochauflösende Sehschärfe, die erforderlich ist, um feine Details zu sehen, zu lesen oder Gesichter zu erkennen. Hinter den Fotorezeptoren befindet sich das retinale Pigmentepithel. Es ist Bestandteil der Blut-Augen-Schranke und hat verschiedene Funktionen, zu denen die Phagozytose der Fotorezeptoren, der Nährstofftransport und die Zytokinsekretion gehören. Die Bruch-Membran trennt das retinale Pigmentepithel als semipermeable Barriere von der dahinterliegenden Choroidea, die die äusseren Schichten der Retina mit Blut versorgt. Zu den normalen altersbedingten Veränderungen in den Augen gehören zentrale herdförmige Ablagerungen azellulärer polymorpher Rückstände zwischen dem retinalen Pigmentepithel und der Bruch-Membran, die als Drusen bezeichnet werden. Diese können bei der fundoskopischen Untersuchung als blasse gelbliche Läsionen in der Makula und der peripheren Retina beobachtet werden. Man unterscheidet kleine (< 63 µm), mittelgrosse (63–124 µm) und grosse (>124 µm) Drusen. Anhand ihrer Ränder werden sie zusätzlich in harte Drusen mit scharfen und weiche Drusen mit verschwommenen Begrenzungen unterteilt. Weiche Drusen sind meist gross und können ineinander übergehen.
Pathophysiologie Drusen sind ein charakteristisches klinisches Merkmal und oft der erste Befund, der auf eine altersbedingte Makuladegeneration hindeutet. Meist sind sie bilateral vorhanden. Wenige kleine harte Drusen gehören zur normalen Altersveränderung bei Personen über 50, zu viele oder zu grosse Drusen können jedoch das retinale Pigmentepithel schädigen.
Die Schädigungen des retinalen Pigmentepithels und chronische Entzündungsreaktionen können dann zu grossen Arealen retinaler Atrophie, der «geografischen Atrophie» und zur Expression angiogenetischer Zytokine wie dem vaskulären endothelialen Wachstumsfaktor (VEGF) führen. Kollagen- oder Elastinanomalien in der Bruch-Membran, der äusseren Retina oder der Choroidea können ebenfalls zu diesen Prozessen beitragen. Als Folge entwickelt sich eine choroidale Neovaskularisierung, die mit erhöhter vaskulärer Permeabilität und Sprödigkeit verbunden ist. Die choroidale Neovaskularisierung kann sich durch Risse in der Bruch-Membran weiter nach vorne ausbreiten und zu subretinalen Blutungen, zu Flüssigkeitsabsonderungen oder Fettablagerungen sowie zur Ablösung des retinalen Pigmentepithels von der Choroidea und fibrotischen Narben führen.
Klassifizierung, klinische Merkmale und Verlauf Die frühe altersbedingte Makuladegeneration ist durch weniger als 20 mittelgrosse Drusen oder Anomalien der retinalen Pigmentation charakterisiert. Eine altersbedingte Makuladegeneration in mittlerem Stadium erkennt man an mindestens einer grossen Druse, zahlreichen mittelgrossen Drusen oder einer geografischen Atrophie, die sich nicht bis ins Zentrum der Makula erstreckt. Die fortgeschrittene altersbedingte Makuladegeneration tritt entweder nicht neovaskulär (trocken, atrophisch, nicht exsudativ) oder neovaskulär (nass oder exsudativ) auf. Bei der nicht neovaskulären Form findet man Drusen und eine geografische Atrophie, die bis ins Zentrum der Makula reicht, während die neovaskuläre Form durch choroidale Neovaskularisierung und deren Folgeerscheinungen gekennzeichnet ist.
Merksätze
■ Die altersbedingte Makuladegeneration ist die häufigste Ursache irreversibler Erblindung bei Menschen über 50.
■ Die Einstellung des Rauchens und eine ausreichende Aufnahme von Antioxidanzien, Omega-3-Fettsäuren und Zink sind die wichtigsten Massnahmen zur Prävention und zur Verlangsamung der Erkrankung.
■ Die Normalisierung des Gewichts und des Blutdrucks tragen ebenfalls zur Prävention und zur Verlangsamung der Erkrankung bei.
150 ARS MEDICI 4 ■ 2009
D I E A LT E R S B E D I N G T E M A K U L A D EG E N E R AT I O N
Tabelle 1: Risikofaktoren für die altersbedingte Tabelle 1: Makuladegeneration
■ fortschreitendes Alter ■ genetische Dispositionen ■ Rauchen während der letzten
20 Jahre ■ weisse Rasse
■ Adipositas ■ hohe Zufuhr von Pflanzenfett ■ niedrige Aufnahme von Anti-
oxidanzien und Zink
Im frühen Stadium der altersbedingten Makuladegeneration ist der Sehverlust zunächst gering und häufig sogar asymptomatisch. Als Symptome können verschwommene Sicht, visuelle Skotome, verminderte Kontrastsensitivität, schlechte Dunkeladaption oder die Notwendigkeit von hellerem Licht oder zusätzlicher Vergrösserung beim Lesen auftreten. Bei der fortgeschrittenen nicht neovaskulären altersbedingten Makuladegeneration entwickelt sich meist über Monate oder Jahre ein schleichender Sehverlust mit zentralen oder perizentralen Skotomen. Im Gegensatz dazu kann es bei Patienten mit neovaskulärer altersbedingter Makuladegeneration innerhalb weniger Tage oder Wochen zu einem umfassenden Verlust der Sehkraft aufgrund subretinaler Blutungen oder Flüssigkeitsansammlungen kommen. Obwohl die neovaskuläre Erscheinungsform lediglich 10 bis 15 Prozent der Gesamtprävalenz ausmacht, ist sie für mehr als 80 Prozent der Fälle von schwerem Sehkraftverlust oder Blindheit verantwortlich, die durch die altersbedingte Makuladegeneration verursacht werden. Da die Symptome der altersbedingten Makuladegeneration variieren, sollte jedes Auge einzeln sorgfältig untersucht werden. Geringfügige Veränderungen des zentralen Gesichtsfeldes können mit dem Amsler-Gitter, einem Quadrat aus vertikalen und horizontalen Linien, untersucht werden. Skotome und visuelle Verzerrungen machen sich bei der Betrachtung des Gitters als Wahrnehmung von Unterbrechungen, Wellen oder fehlenden Linienstücken bemerkbar. Viele Patienten nehmen die allmählichen Veränderungen ihrer Sehkraft nicht wahr. Da eine frühzeitige Diagnose und Behandlung die Sehkraft länger erhalten kann, ist die regelmässige Untersuchung durch den Augenarzt von höchster Bedeutung. Ist die fortgeschrittene altersbedingte Makuladegeneration in einem Auge aufgetreten, besteht ein hohes Risiko, dass das andere Auge innerhalb von 5 Jahren ebenfalls erkrankt.
Risikofaktoren Nicht beeinflussbare Risikofaktoren der altersabhängigen Makuladegeneration sind das fortschreitende Alter und genetische Dispositionen. Rauchen (mehr als 10 Packungsjahre) ist dagegen ein beeinflussbarer Risikofaktor für die Entwicklung der neovaskulären altersbezogenen Makuladegeneration. Raucher haben ein mehr als doppelt so hohes Risiko dafür wie Nichtraucher. Bei Passivrauchern ist es möglicherweise ebenfalls erhöht.
Weitere beeinflussbare Risikofaktoren sind Adipositas, Bluthochdruck, eine hohe Zufuhr von Pflanzenfett sowie eine niedrige Aufnahme an Antioxidanzien und Zink.
Nahrungsergänzung mit Antioxidanzien In der Age-Related Eye Disease Study (AREDS), an der 3640 Patienten mit altersbedingter Makuladegeneration im Alter von 55 bis 80 Jahren teilnahmen, reduzierte eine tägliche antioxidative Nahrungsergänzung (PreserVision®, in der Schweiz nicht im Handel) mit Vitamin C (500 mg), Vitamin E (400 IU), Betakarotin (15 mg), Zinkoxid (80 mg) und Kupferoxid (2 mg) die Progressionsrate von intermediärer zu fortgeschrittener Makuladegeneration in einem Zeitraum von 5 Jahren um 25 Prozent im Vergleich zu Plazebo. Das Risiko für einen moderaten Verlust der Sehkraft reduzierte sich um 19 Prozent. Eine Nahrungsergänzung mit Antioxidanzien ist jedoch nicht für alle Patienten geeignet. Die Gabe von Betakarotin erhöht bei Rauchern möglicherweise das relative Lungenkrebsrisiko. Hoch dosiertes Vitamin E war in einer grossen Metaanalyse insgesamt mit einem erhöhten Mortalitätsrisiko und bei Diabetikern oder Herzpatienten mit einem erhöhten Risiko für eine Herzinsuffizienz verbunden. Die Nahrungsergänzung der Age-Related Eye Disease Study war dagegen mit einer Tendenz zu einem reduzierten Mortalitätsrisiko im Vergleich zu Plazebo assoziiert. Die Entscheidung über eine Nahrungsergänzung mit Antioxidanzien nach dem Schema der Age-Related Eye Disease Study sollte also individuell von den behandelnden Ärzten und dem Patienten getroffen werden.
Änderungen der Lebensweise und der Ernährung Die gut dokumentierten Zusammenhänge zwischen Rauchen und altersbedingter Makuladegeneration sollten alle Raucher zum Aufhören ermutigen. Die Furcht vor einer möglichen Erblindung könnte dabei eine wichtige Motivation darstellen. Die Patienten sollten angeregt werden, weniger Fett zu essen, ihr Gewicht zu normalisieren und mit Nahrungsmitteln wie Blattgemüse, Vollkornprodukten, Fisch und Nüssen die Aufnahme ausreichender Mengen an Antioxidanzien sicherzustellen.
Intravitreale antiangiogenetische Therapie Intravitreale Injektionen mit Ranibizumab (Lucentis®) und Bevacizumab (Avastin®) werden derzeit am häufigsten zur Therapie der neovaskulären Makuladegeneration angewendet. Ranibizumab ist ein monoklonales Antikörperfragment, das den vaskulären endothelialen Wachstumsfaktor VEFG hemmt und monatlich verabreicht wird. Der monoklonale Antikörper Bevacizumab hemmt ebenfalls VEFG. Er wird meist intravenös in der Krebstherapie angewendet, kommt aber immer häufiger auch off-label zur Behandlung der neovaskulären altersbedingten Makuladegeneration zum Einsatz. Wirksamkeit und Sicherheit beider Medikamente für die Behandlung der neovaskulären altersbedingten Makuladegeneration werden derzeit in den Comparisons of Age-Related Macular Degeneration Treatment Trials verglichen, einer multizentrischen randomisierten klinischen Studie des National Eye Institute (USA).
ARS MEDICI 4 ■ 2009 151
FORTBILDUNG
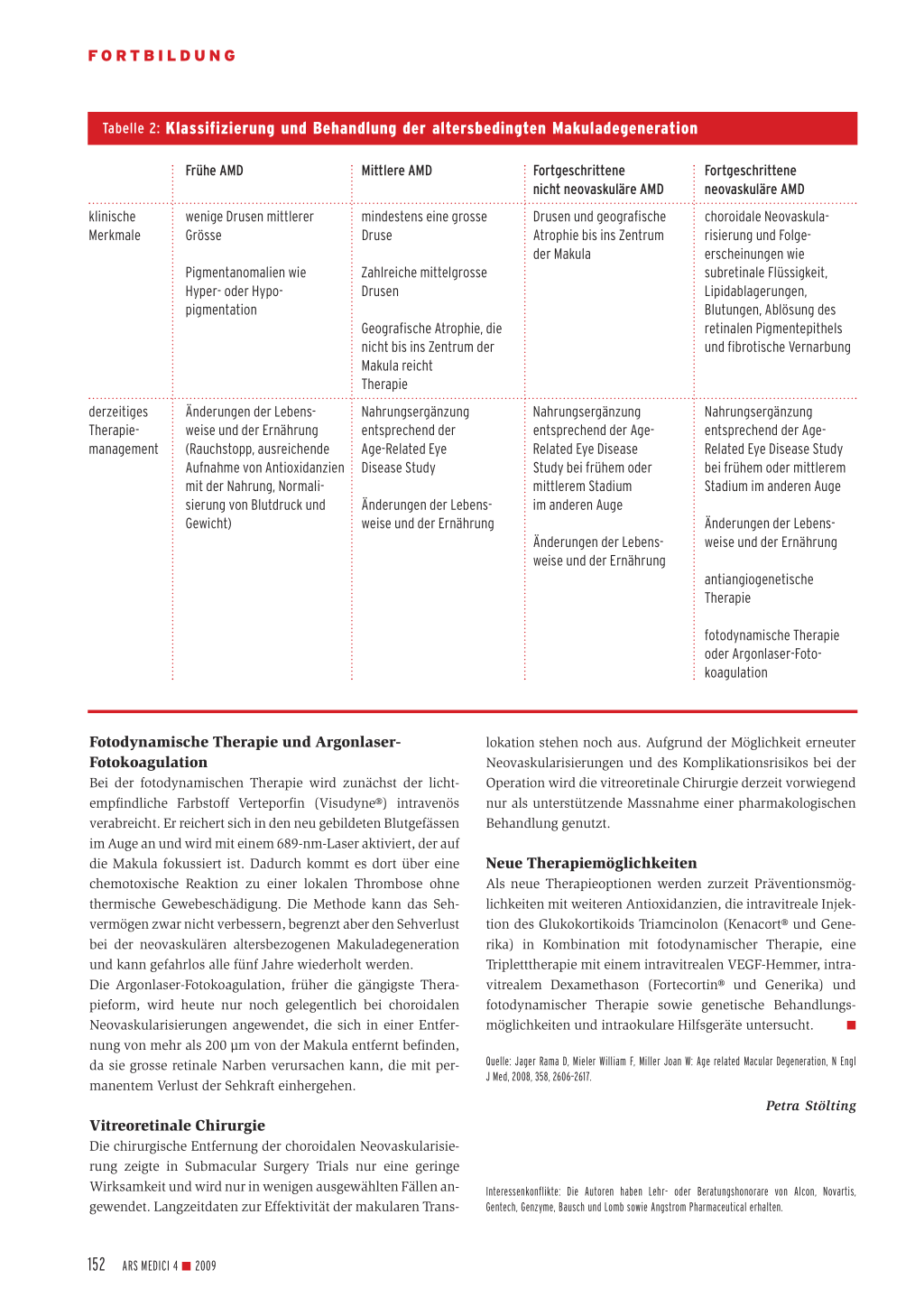
Tabelle 2: Klassifizierung und Behandlung der altersbedingten Makuladegeneration
Frühe AMD
Mittlere AMD
klinische Merkmale
wenige Drusen mittlerer Grösse
mindestens eine grosse Druse
derzeitiges Therapiemanagement
Pigmentanomalien wie Hyper- oder Hypopigmentation
Zahlreiche mittelgrosse Drusen
Geografische Atrophie, die nicht bis ins Zentrum der Makula reicht Therapie
Änderungen der Lebensweise und der Ernährung (Rauchstopp, ausreichende Aufnahme von Antioxidanzien mit der Nahrung, Normalisierung von Blutdruck und Gewicht)
Nahrungsergänzung entsprechend der Age-Related Eye Disease Study
Änderungen der Lebensweise und der Ernährung
Fortgeschrittene nicht neovaskuläre AMD Drusen und geografische Atrophie bis ins Zentrum der Makula
Nahrungsergänzung entsprechend der AgeRelated Eye Disease Study bei frühem oder mittlerem Stadium im anderen Auge
Änderungen der Lebensweise und der Ernährung
Fortgeschrittene neovaskuläre AMD
choroidale Neovaskularisierung und Folgeerscheinungen wie subretinale Flüssigkeit, Lipidablagerungen, Blutungen, Ablösung des retinalen Pigmentepithels und fibrotische Vernarbung
Nahrungsergänzung entsprechend der AgeRelated Eye Disease Study bei frühem oder mittlerem Stadium im anderen Auge
Änderungen der Lebensweise und der Ernährung
antiangiogenetische Therapie
fotodynamische Therapie oder Argonlaser-Fotokoagulation
Fotodynamische Therapie und ArgonlaserFotokoagulation Bei der fotodynamischen Therapie wird zunächst der lichtempfindliche Farbstoff Verteporfin (Visudyne®) intravenös verabreicht. Er reichert sich in den neu gebildeten Blutgefässen im Auge an und wird mit einem 689-nm-Laser aktiviert, der auf die Makula fokussiert ist. Dadurch kommt es dort über eine chemotoxische Reaktion zu einer lokalen Thrombose ohne thermische Gewebeschädigung. Die Methode kann das Sehvermögen zwar nicht verbessern, begrenzt aber den Sehverlust bei der neovaskulären altersbezogenen Makuladegeneration und kann gefahrlos alle fünf Jahre wiederholt werden. Die Argonlaser-Fotokoagulation, früher die gängigste Therapieform, wird heute nur noch gelegentlich bei choroidalen Neovaskularisierungen angewendet, die sich in einer Entfernung von mehr als 200 µm von der Makula entfernt befinden, da sie grosse retinale Narben verursachen kann, die mit permanentem Verlust der Sehkraft einhergehen.
Vitreoretinale Chirurgie Die chirurgische Entfernung der choroidalen Neovaskularisierung zeigte in Submacular Surgery Trials nur eine geringe Wirksamkeit und wird nur in wenigen ausgewählten Fällen angewendet. Langzeitdaten zur Effektivität der makularen Trans-
lokation stehen noch aus. Aufgrund der Möglichkeit erneuter Neovaskularisierungen und des Komplikationsrisikos bei der Operation wird die vitreoretinale Chirurgie derzeit vorwiegend nur als unterstützende Massnahme einer pharmakologischen Behandlung genutzt.
Neue Therapiemöglichkeiten Als neue Therapieoptionen werden zurzeit Präventionsmöglichkeiten mit weiteren Antioxidanzien, die intravitreale Injektion des Glukokortikoids Triamcinolon (Kenacort® und Generika) in Kombination mit fotodynamischer Therapie, eine Tripletttherapie mit einem intravitrealen VEGF-Hemmer, intravitrealem Dexamethason (Fortecortin® und Generika) und fotodynamischer Therapie sowie genetische Behandlungsmöglichkeiten und intraokulare Hilfsgeräte untersucht. ■
Quelle: Jager Rama D, Mieler William F, Miller Joan W: Age related Macular Degeneration, N Engl J Med, 2008, 358, 2606–2617.
Petra Stölting
Interessenkonflikte: Die Autoren haben Lehr- oder Beratungshonorare von Alcon, Novartis, Gentech, Genzyme, Bausch und Lomb sowie Angstrom Pharmaceutical erhalten.
152 ARS MEDICI 4 ■ 2009