Transkript
FORTBILDUNG
Asthmakontrolle bei Kindern
Nur ein kleiner Teil der Patienten wird den Richtlinien gemäss behandelt
Sowohl eine Studie bei einer ausgewählten Gruppe asthmatischer Kinder in der Schweiz aus dem Jahr 2002 als auch eine grössere Studie aus dem Jahr 2006 haben gezeigt, dass die Asthmakontrolle, wie sie in den nationalen und internationalen Richtlinien angegeben wird, nur bei einem kleinen Prozentsatz asthmatischer Kinder in der Schweiz erreicht wird. Vergleichsstudien zeigen, dass dies ein europaweites Phänomen ist. Es lässt sich nur hoffen, dass verbesserte Massnahmen mit gezielter Anamnese und Untersuchung, der Einsatz objektiver Messmethoden und antientzündlicher medikamentöser Therapie sowie die Information und Schulung der Kinder und Eltern in Zukunft gesamtschweizerisch zu einer verbesserten Kontrolle asthmatischer Kinder führen werden.
JOHANNES WILDHABER
■ Obstruktive Atemwegserkrankungen in den ersten Lebensjahren sind homogen in ihrer klinischen Präsentation, aber heterogen in ihrer Ätiologie.
■ Eine objektive nicht invasive Abklärung obstruktiver Symptome ist in den ersten Lebensjahren nur beschränkt durchführ- oder interpretierbar.
Die folgenden Symptome respektive Angaben als Zeichen einer schlechten Asthmakontrolle fanden sich in absteigender Häufigkeit: ■ gelegentliche Asthmasymptome (80% aller Kinder) ■ elterliche Sorgen (57%) ■ nächtliches Erwachen (47%) ■ eingeschränkte körperliche Aktivität (41%) ■ Neben diesen Angaben fanden sich auch vermehrte Asth-
maexazerbationen und vermehrte Schulabsenzen.
Gerade die elterlichen Sorgen und die damit verbundenen Einflüsse auf das Kind und sein soziales Netz, wie auch die eingeschränkte körperliche Aktivität und Schulabsenzen haben einen grossen Einfluss auf die psychosoziale Entwicklung. Dies unterstreicht die Wichtigkeit einer zumindest optimalen, wenn nicht sogar vollständigen Asthmakontrolle für die psychosoziale Entwicklung asthmatischer Kinder. Wichtig ist deshalb eine genaue Beurteilung der angegebenen Beschwerden und Sorgen. Asthmatische Kinder unter fünf Jahren unterscheiden sich von asthmatischen Kindern über fünf Jahre betreffend Allergiehäufigkeit, vermuteten Auslöser und Konsultationsgrund (Tabelle 1).
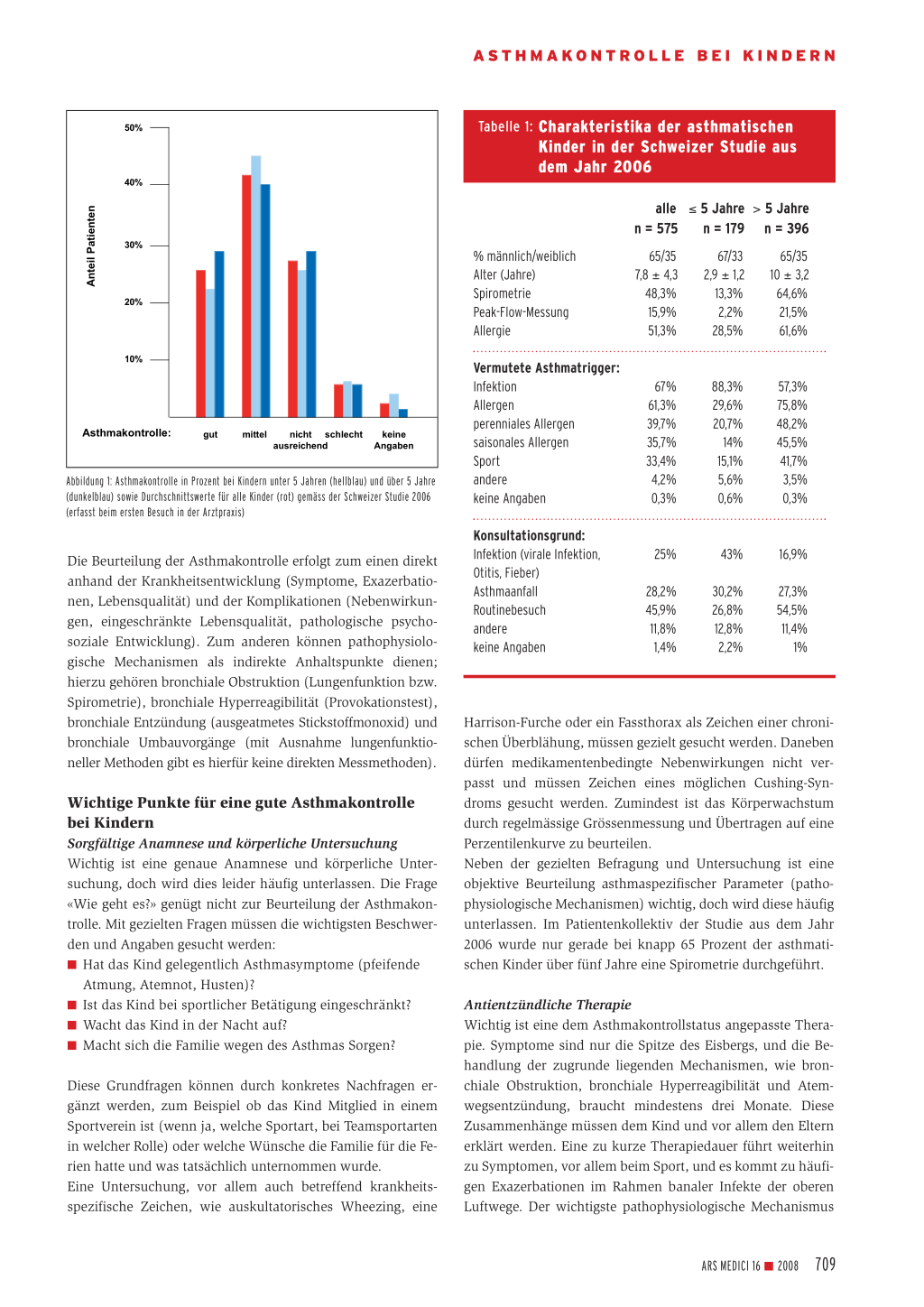
Gemäss der ersten Schweizer Studie aus dem Jahr 2002 war die Asthmakontrolle bei 18 Prozent der Kinder ausgezeichnet, bei 33 Prozent genügend und bei 49 Prozent ungenügend. Die schlechteste Kontrolle fand sich bei den jüngsten Kindern. Diese Zahlen sind vergleichbar mit den Zahlen aus der Studie von 2006 (Abbildung 1). In dieser Studie wurde zwischen zwei Gruppen von Kindern unterschieden, nämlich zwischen Kindern unter fünf Jahren und Kindern über fünf Jahre. Diese Unterscheidung entspricht derjenigen, wie man sie in den meisten nationalen und internationalen Richtlinien zum Asthma bronchiale findet. Eine solche Unterscheidung ist aus zwei Gründen sinnvoll:
Merksätze
■ Die von nationalen und internationalen Richtlinien geforderte Asthmakontrolle wird nur bei wenigen Kindern erreicht.
■ Neben gezielten Fragen ist eine objektive Beurteilung asthmaspezifischer Parameter wichtig.
■ Erste Behandlungserfolge brauchen mindestens drei Monate. Das muss dem Kind und vor allem den Eltern deutlich klar gemacht werden.
708 ARS MEDICI 16 ■ 2008
ASTHMAKONTROLLE BEI KINDERN
Anteil Patienten
50% 40% 30% 20% 10%
Asthmakontrolle:
gut mittel nicht schlecht keine
ausreichend
Angaben
Abbildung 1: Asthmakontrolle in Prozent bei Kindern unter 5 Jahren (hellblau) und über 5 Jahre (dunkelblau) sowie Durchschnittswerte für alle Kinder (rot) gemäss der Schweizer Studie 2006 (erfasst beim ersten Besuch in der Arztpraxis)
Die Beurteilung der Asthmakontrolle erfolgt zum einen direkt anhand der Krankheitsentwicklung (Symptome, Exazerbationen, Lebensqualität) und der Komplikationen (Nebenwirkungen, eingeschränkte Lebensqualität, pathologische psychosoziale Entwicklung). Zum anderen können pathophysiologische Mechanismen als indirekte Anhaltspunkte dienen; hierzu gehören bronchiale Obstruktion (Lungenfunktion bzw. Spirometrie), bronchiale Hyperreagibilität (Provokationstest), bronchiale Entzündung (ausgeatmetes Stickstoffmonoxid) und bronchiale Umbauvorgänge (mit Ausnahme lungenfunktioneller Methoden gibt es hierfür keine direkten Messmethoden).
Wichtige Punkte für eine gute Asthmakontrolle bei Kindern Sorgfältige Anamnese und körperliche Untersuchung Wichtig ist eine genaue Anamnese und körperliche Untersuchung, doch wird dies leider häufig unterlassen. Die Frage «Wie geht es?» genügt nicht zur Beurteilung der Asthmakontrolle. Mit gezielten Fragen müssen die wichtigsten Beschwerden und Angaben gesucht werden: ■ Hat das Kind gelegentlich Asthmasymptome (pfeifende
Atmung, Atemnot, Husten)? ■ Ist das Kind bei sportlicher Betätigung eingeschränkt? ■ Wacht das Kind in der Nacht auf? ■ Macht sich die Familie wegen des Asthmas Sorgen?
Diese Grundfragen können durch konkretes Nachfragen ergänzt werden, zum Beispiel ob das Kind Mitglied in einem Sportverein ist (wenn ja, welche Sportart, bei Teamsportarten in welcher Rolle) oder welche Wünsche die Familie für die Ferien hatte und was tatsächlich unternommen wurde. Eine Untersuchung, vor allem auch betreffend krankheitsspezifische Zeichen, wie auskultatorisches Wheezing, eine
Tabelle 1: Charakteristika der asthmatischen Tabelle 1: Kinder in der Schweizer Studie aus Tabelle 1: dem Jahr 2006
% männlich/weiblich Alter (Jahre) Spirometrie Peak-Flow-Messung Allergie
alle ≤ 5 Jahre > 5 Jahre n = 575 n = 179 n = 396
65/35 7,8 ± 4,3
48,3% 15,9% 51,3%
67/33 2,9 ± 1,2
13,3% 2,2% 28,5%
65/35 10 ± 3,2 64,6%
21,5% 61,6%
Vermutete Asthmatrigger: Infektion Allergen perenniales Allergen saisonales Allergen Sport andere keine Angaben
67% 61,3% 39,7% 35,7% 33,4% 4,2% 0,3%
88,3% 29,6% 20,7%
14% 15,1% 5,6% 0,6%
57,3% 75,8% 48,2% 45,5% 41,7% 3,5% 0,3%
Konsultationsgrund: Infektion (virale Infektion, Otitis, Fieber) Asthmaanfall Routinebesuch andere keine Angaben
25%
28,2% 45,9% 11,8%
1,4%
43%
30,2% 26,8% 12,8% 2,2%
16,9%
27,3% 54,5% 11,4%
1%
Harrison-Furche oder ein Fassthorax als Zeichen einer chronischen Überblähung, müssen gezielt gesucht werden. Daneben dürfen medikamentenbedingte Nebenwirkungen nicht verpasst und müssen Zeichen eines möglichen Cushing-Syndroms gesucht werden. Zumindest ist das Körperwachstum durch regelmässige Grössenmessung und Übertragen auf eine Perzentilenkurve zu beurteilen. Neben der gezielten Befragung und Untersuchung ist eine objektive Beurteilung asthmaspezifischer Parameter (pathophysiologische Mechanismen) wichtig, doch wird diese häufig unterlassen. Im Patientenkollektiv der Studie aus dem Jahr 2006 wurde nur gerade bei knapp 65 Prozent der asthmatischen Kinder über fünf Jahre eine Spirometrie durchgeführt.
Antientzündliche Therapie Wichtig ist eine dem Asthmakontrollstatus angepasste Therapie. Symptome sind nur die Spitze des Eisbergs, und die Behandlung der zugrunde liegenden Mechanismen, wie bronchiale Obstruktion, bronchiale Hyperreagibilität und Atemwegsentzündung, braucht mindestens drei Monate. Diese Zusammenhänge müssen dem Kind und vor allem den Eltern erklärt werden. Eine zu kurze Therapiedauer führt weiterhin zu Symptomen, vor allem beim Sport, und es kommt zu häufigen Exazerbationen im Rahmen banaler Infekte der oberen Luftwege. Der wichtigste pathophysiologische Mechanismus
ARS MEDICI 16 ■ 2008 709
FORTBILDUNG
Tabelle 2: Kriterien für das Persistenzrisiko obstruktiver Atemwegssymptome im Kleinkindesalter
Hauptkriterien Ein oder beide Elternteile leiden an Asthma Atopische Dermatitis Hospitalisierung wegen einer obstruktiven Erkrankung der Atemwege ≥ 3 Episoden pfeifender Atmung während der letzten 6 Monate
Nebenkriterien Rhinitis ausserhalb von Infektionen der oberen Atemwege Wheezing ausserhalb von Infektionen der oberen Atemwege Eosinophilie > 5%
4800%%
60%
40%
20%
keine Med. SBA ICS LTRA ICS/LABA LABA OCS OSBA andere
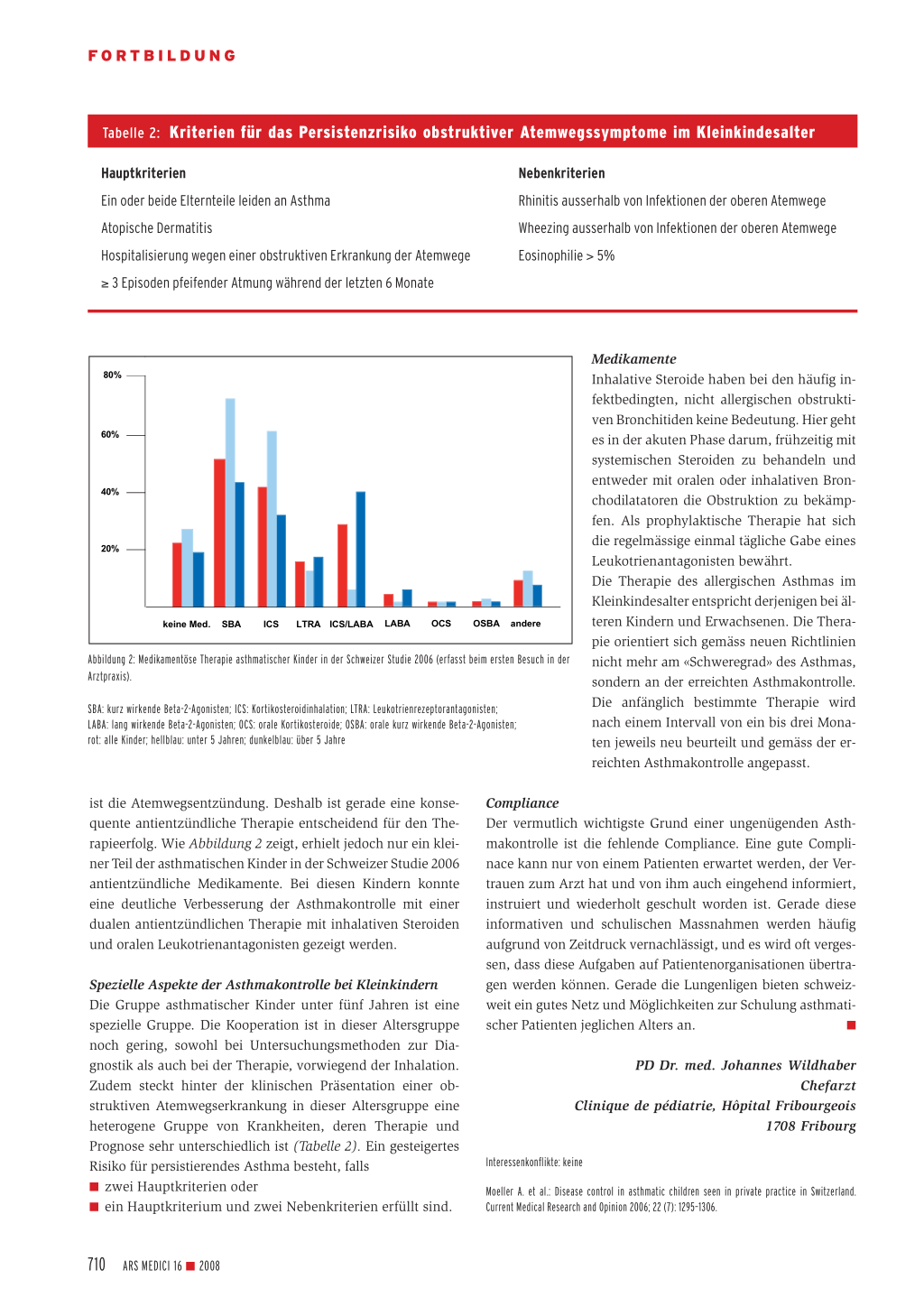
Abbildung 2: Medikamentöse Therapie asthmatischer Kinder in der Schweizer Studie 2006 (erfasst beim ersten Besuch in der Arztpraxis). SBA: kurz wirkende Beta-2-Agonisten; ICS: Kortikosteroidinhalation; LTRA: Leukotrienrezeptorantagonisten; LABA: lang wirkende Beta-2-Agonisten; OCS: orale Kortikosteroide; OSBA: orale kurz wirkende Beta-2-Agonisten; rot: alle Kinder; hellblau: unter 5 Jahren; dunkelblau: über 5 Jahre
Medikamente Inhalative Steroide haben bei den häufig infektbedingten, nicht allergischen obstruktiven Bronchitiden keine Bedeutung. Hier geht es in der akuten Phase darum, frühzeitig mit systemischen Steroiden zu behandeln und entweder mit oralen oder inhalativen Bronchodilatatoren die Obstruktion zu bekämpfen. Als prophylaktische Therapie hat sich die regelmässige einmal tägliche Gabe eines Leukotrienantagonisten bewährt. Die Therapie des allergischen Asthmas im Kleinkindesalter entspricht derjenigen bei älteren Kindern und Erwachsenen. Die Therapie orientiert sich gemäss neuen Richtlinien nicht mehr am «Schweregrad» des Asthmas, sondern an der erreichten Asthmakontrolle. Die anfänglich bestimmte Therapie wird nach einem Intervall von ein bis drei Monaten jeweils neu beurteilt und gemäss der erreichten Asthmakontrolle angepasst.
ist die Atemwegsentzündung. Deshalb ist gerade eine konsequente antientzündliche Therapie entscheidend für den Therapieerfolg. Wie Abbildung 2 zeigt, erhielt jedoch nur ein kleiner Teil der asthmatischen Kinder in der Schweizer Studie 2006 antientzündliche Medikamente. Bei diesen Kindern konnte eine deutliche Verbesserung der Asthmakontrolle mit einer dualen antientzündlichen Therapie mit inhalativen Steroiden und oralen Leukotrienantagonisten gezeigt werden.
Spezielle Aspekte der Asthmakontrolle bei Kleinkindern Die Gruppe asthmatischer Kinder unter fünf Jahren ist eine spezielle Gruppe. Die Kooperation ist in dieser Altersgruppe noch gering, sowohl bei Untersuchungsmethoden zur Diagnostik als auch bei der Therapie, vorwiegend der Inhalation. Zudem steckt hinter der klinischen Präsentation einer obstruktiven Atemwegserkrankung in dieser Altersgruppe eine heterogene Gruppe von Krankheiten, deren Therapie und Prognose sehr unterschiedlich ist (Tabelle 2). Ein gesteigertes Risiko für persistierendes Asthma besteht, falls ■ zwei Hauptkriterien oder ■ ein Hauptkriterium und zwei Nebenkriterien erfüllt sind.
Compliance
Der vermutlich wichtigste Grund einer ungenügenden Asth-
makontrolle ist die fehlende Compliance. Eine gute Compli-
nace kann nur von einem Patienten erwartet werden, der Ver-
trauen zum Arzt hat und von ihm auch eingehend informiert,
instruiert und wiederholt geschult worden ist. Gerade diese
informativen und schulischen Massnahmen werden häufig
aufgrund von Zeitdruck vernachlässigt, und es wird oft verges-
sen, dass diese Aufgaben auf Patientenorganisationen übertra-
gen werden können. Gerade die Lungenligen bieten schweiz-
weit ein gutes Netz und Möglichkeiten zur Schulung asthmati-
scher Patienten jeglichen Alters an.
■
PD Dr. med. Johannes Wildhaber Chefarzt
Clinique de pédiatrie, Hôpital Fribourgeois 1708 Fribourg
Interessenkonflikte: keine
Moeller A. et al.: Disease control in asthmatic children seen in private practice in Switzerland. Current Medical Research and Opinion 2006; 22 (7): 1295–1306.
710 ARS MEDICI 16 ■ 2008