Transkript
SERIEq SÉRIE
Krebsvorsorge
Eine kritische Bestandsaufnahme Teil 2: Das Prostatakarzinom
SERIE
CHRISTIAN WEYMAYR, KLAUS KOCH
Der Nutzen der Krebsvor-
sorge scheint auf der Hand zu
liegen. Doch bei genauem
Hinsehen zeigt sich, dass die
entsprechenden Früh-
erkennungsmassnahmen
einer kritischen Überprüfung
bedürfen. Der erste Teil
dieser Serie erläuterte die
Grundlagen. Dieser zweite
Teil diskutiert die Früherken-
nung des Prostatakarzinoms.
Einleitung Das Prostatakarzinom ist der zweithäufigste Tumor des Mannes, für den zwei Früherkennungsmethoden diskutiert werden: das Abtasten und der PSA-Test. Während in Deutschland das Abtasten von den Krankenkassen bezahlt wird, gehören in der Schweiz keine der beiden Methoden zu den Leistungen der obligatorischen Krankenpflegeversicherung. Und während in Deutschland jährlich Millionen von PSA-Tests in einem so genannten opportunistischen, also nicht qualitätskontrollierten Screening vertrieben werden, gibt es in der Schweiz nach Aus-
sage von Felix Gurtner vom Bundesamt für Gesundheit keine Daten für die Verbreitung. Dafür beteiligt sich die Schweiz, ebenfalls anders als Deutschland, an einer grossen europäischen Studie, der ERSPC (European Randomized Screening Study of Prostate Cancer). Von der Studie erhoffen sich die Autoren Aussagen darüber, ob das Screenen die tumorbedingte Sterblichkeit verringert. Diese ist bislang nicht nachgewiesen. Aufgrund der ungenügenden Datenlage und der möglichen Schäden an gesunden Screening-Teilnehmern durch Fehlalarme, Überdiagnosen und Übertherapien raten viele Experten zur Zurückhaltung bei der Früherkennung, bis die europäische und eine US-Studie abgeschlossen sind (1). So kam das Deutsche Netzwerk Evidenzbasierter Medizin in einer Stellungnahme zu dem Schluss (2): «Einer Empfehlung für ein Screening nach Prostatakarzinom, insbesondere der Neueinführung des PSAScreenings, müssten sehr überzeugende Argumente hinterlegt werden, die alle vorliegenden negativen Ergebnisse relativieren und den fehlenden direkten Nutzenbeleg ersetzen. Solche zwingenden Argumente sind nicht bekannt.» Auch der Leiter der ERSPC-Studie in der Schweiz, Franz Recker vom Kantonsspital Aarau, lehnt ein Massenscreening derzeit ab (3). Wer dennoch einen PSA-Test machen möchte, sollte deshalb ausführlich über die unsichere Bilanz sowie über Limitierungen des Tests aufgeklärt werden. Doch in der Praxis kollidiert der Appell zu Zurückhaltung und Aufklärung mit der immensen Hoffnung, die viele Ärzte und Patienten bereits jetzt in den PSA-Test setzen. Dass es manchmal die bessere Alternative ist, nichts zu tun, ist gerade ihnen nur schwer zu vermitteln. Vorerst keine Früherkennung wahrzunehmen hiesse,
Krebsvorsorge
In einer lockeren Folge von Beiträgen richten unsere Autoren Klaus Koch und Christian Weymayr
einen kritischen Blick auf Nutzen und Schaden der
Krebs-Früherkennung. Die Serie wendet sich gleichermassen an Ärzte und Patienten.
sich dem Schicksal zu ergeben, sagen vor allem in Prostata-Selbsthilfegruppen organisierte Männer, die zu den stärksten Befürwortern des PSA-Tests gehören. Viele dieser Männer leben mit der Diagnose eines fortgeschrittenen Tumors und machen sich selbst und ihren Ärzten nun Vorwürfe, dass ihr Tumor nicht früher entdeckt wurde. Aus Sicht eines solchen Kranken scheint kein Preis zu hoch zu sein – er nimmt auch in Kauf, dass viele Gesunde geschädigt würden (4).
Diagnose
Prostatakarzinome kommen in mehreren Varianten vor: Die Extreme reichen vom langsam wachsenden Tumor, der spät auftritt, keine Probleme verursacht und, wenn überhaupt, nur zufällig entdeckt wird, bis hin zum aggressiven, innerhalb weniger Jahre tödlichen Tumor, der junge Männer befällt und erst bemerkt wird, wenn er bereits Tochtergeschwüre gebildet hat. Wie der Tumor entsteht, ist beim Prostatakarzinom noch schlechter verstanden als bei anderen Tumoren. Er entwickelt sich aber wohl aus Vorstadien, die sich
A R S M E D I C I 1 5 q 2 0 0 4 767
SERIEq SÉRIE
Krebsvorsorge
Merk-
punkte
q Bislang ist nicht nachgewiesen, dass Massnahmen zur Früherkennung des Prostatakarzinoms die Sterblichkeit senken.
q Der Nutzen des PSA-Tests ist sehr umstritten, ob seine Einführung für den Rückgang der Todesfälle in manchen Ländern verantwortlich ist, lässt sich derzeit nicht beantworten. Der PSA-Test sollte, wenn überhaupt, nur nach abwägender Aufklärung des Patienten durchgeführt werden.
q Die Wirksamkeit der verfügbaren Therapien ist bislang insgesamt nicht mit hinreichender Sicherheit dokumentiert.
bereits etliche Jahre vor dem Tumor bilden. Es lässt sich allerdings im Einzelfall nicht sicher vorhersagen, welche Geschwülste sich aggressiv verhalten und welche langsam wachsen werden. Der Mann selbst bemerkt das Karzinom meist nicht durch einen schwachen Harnstrahl wie bei der gutartigen Prostatavergrösserung, sondern durch Blut im Urin, plötzliche Impotenz oder durch Kreuzschmerzen, die von einem Metastasenbefall der unteren Wirbelsäule und des Beckens herrühren. Für eine sichere Abklärung eines auffälligen Tast- oder PSA-Befunds ist eine Biopsie erforderlich. Für die Gewebeentnahme sticht der Arzt – manchmal unter Ultraschallkontrolle – mit einer langen Nadel unter Betäubung mehrfach an verschiedenen Stellen jeweils auf beiden Seiten in die Prostata, um insgesamt sechs bis zehn Gewebeproben zu entnehmen. Trotz dieser mehrfachen Probennahme kann bei der einmal ausgeführten Biopsie jede vierte Wucherung unerkannt bleiben. Nach einem Bericht der US Preventive Services Task-Force zum Prostatascreening führen von 1000 Nadelbiopsien 3 bis 50
zu Infektionen, 6 zu Blutvergiftungen und 1 zu schweren Blutungen (5). In der ERSPC-Studie in der Schweiz kam es bei 372 Biopsien in 3 Fällen zu Blutvergiftungen (Urosepsis), die stationär behandelt werden mussten (6). Weitere Methoden zur Charakterisierung der Veränderungen sind die Kernspintomografie, eingeschränkt auch die Computertomografie und die Knochenszintigrafie zum Nachweis von Metastasen. In jüngster Zeit suchen Forscher verstärkt nach Genen und Proteinen, die spezifische Hinweise auf die weitere Entwicklung der Zellveränderung geben könnten.
Therapie
Besonders beim Prostatakarzinom müssen sich Ärzte die Frage stellen: Ist Heilung notwendig bei den Männern, bei denen sie möglich wäre, und ist Heilung möglich bei den Männern, bei denen sie notwendig ist (7)? Denn es gilt die Regel: Es sterben mehr Männer mit als an ihrem Prostatakarzinom. Bei frühen Tumoren kommen vor allem Entfernen der Prostata, Strahlentherapie oder blosses Beobachten, das so genannte kontrollierte Zuwarten, in Frage. Bislang ist für keine der Methoden die Effektivität überzeugend nachgewiesen. So konstatiert die US Task-Force (5): «Auch wenn die Notwendigkeit einer Behandlung akzeptiert ist, ist die Effektivität verfügbarer Therapien unbelegt.» Werde ein Tumor entdeckt, wenn er bereits Metastasen gebildet hat, sei er nicht mehr therapierbar. Männer mit einem Prostatakrebs, der die ganze Prostata besiedelt, aber noch keine Tochtergeschwüre abgesondert hat, hätten zwar eine normale Lebenserwartung, aber ob die den Therapien zugeschrieben werden könne, sei unklar. Auch der Medizinische Dienst der Spitzenverbände der Krankenkassen in Deutschland ist von der Wirksamkeit der Therapien nicht überzeugt (8): «Es ist unklar, welche Therapiewahl das krankheitsbedingte Leiden oder die Sterblichkeit beeinflussen kann, und es fehlt bislang der eindeutige Nachweis, dass eine Behandlung dem Zuwarten überlegen ist.»
Im Herbst 2002 sorgte eine skandinavische Studie an 695 Männern mit Prostatakrebs für Aufsehen (9). Diese so genannte Holmberg-Studie werten manche Experten, wie auch Franz Recker aus Aarau, als Hinweis auf die Überlegenheit der Behandlung, da in der Operationsgruppe nur halb so viel Männer an einem Prostatatumor starben. Der Überlebensvorteil hinsichtlich des Prostatakarzinoms schlug sich jedoch nicht in einer Verbesserung der Gesamtmortalität nieder. Während eine Lebensverlängerung durch die radikale Prostatektomie also durchaus fraglich ist, ist die Komplikationsrate relativ hoch (5): Eine Entfernung der Prostata endet bei 2 bis 10 von 1000 Operationen wegen Komplikationen tödlich. Zwischen 20 und 85 von 100 Operierten verlieren die Potenz. Eine weitere schwere Nebenerscheinungen der radikalen Prostataentfernung ist die Inkontinenz: Die Angaben darüber, wie viele Männer nach einer Operation das Wasser nicht mehr halten können und Windeln tragen müssen, schwanken erheblich: Während einer deutschen Studie zufolge in den ersten drei Monaten nach einer laparoskopische-radikalen Prostataentfernung die Hälfte der Patienten und im ersten Jahr noch 15 Prozent der Patienten inkontinent waren (10), spricht Franz Recker von einer Inkontinenzrate von 0 bis 5 Prozent, die durch verbesserte Operationsmethoden erreicht werden (3). Des Weiteren können Herz-Kreislauf-Probleme, Harnleiterverengungen und Verletzungen anderer Gewebe auftreten. Bei relativ jungen, anderweitig gesunden Patienten ist die Komplikationsrate geringer. Nebenwirkungen lassen sich teilweise mit weiteren Eingriffen korrigieren. Die Komplikationsrate der Strahlentherapie ist ähnlich der der Prostataentfernung: Von 1000 bestrahlten Patienten sterben 2 bis 5 an der Therapie, 80 bis 430 bekommen Probleme mit dem Verdauungstrakt, 400 bis 670 werden impotent, aber «nur» 10 bis 20 inkontinent (5). Auch die Hormontherapie ist wohl weniger harmlos als bislang angenommen: Eine Studie von Forschern der University of Pittsburgh Medical Center hat kürzlich
768 A R S M E D I C I 1 5 q 2 0 0 4
SERIEq SÉRIE
Krebsvorsorge
gezeigt, dass die Behandlung mit GnRH-a (Gonadotropin-releasing Hormon Agonist), einem zunehmend in frühen Stadien und über längere Zeit eingesetzten Präparat, zu massivem Knochenschwund führt (11). Im ersten Jahr der Hormonbehandlung verliert der Patient so viel Knochenmasse wie Gesunde in zehn Jahren. «Indem wir Männer früher und länger mit dieser Therapie behandeln, versetzen wir sie in einen Menopause-ähnlichen Zustand und liefern sie ernstem Knochenschwund aus – einer Krankheit, die schwerere Folgen als früher Prostatatumor haben kann», sagt Susan Greenspan, Leiterin der Studie. «Da jährlich bei fast 200 000 Männern in den USA Prostatakrebs diagnostiziert wird, könnte eine Welle von schwer wiegenden Knochenbrüchen bei Männern auf uns zukommen.» In Zukunft wird die Palette der Therapieoptionen vielleicht um verschiedene Arten der Impfung bereichert. Darunter ist allerdings keine vorbeugende Immunisierung zu verstehen, sondern eine unterstützende Stimulierung des Immunsystems, wenn die Krankheit bereits ausgebrochen ist. Erste Versuche mit solchen Impfstoffen laufen bereits.
Neuerkrankungen und Todesfälle
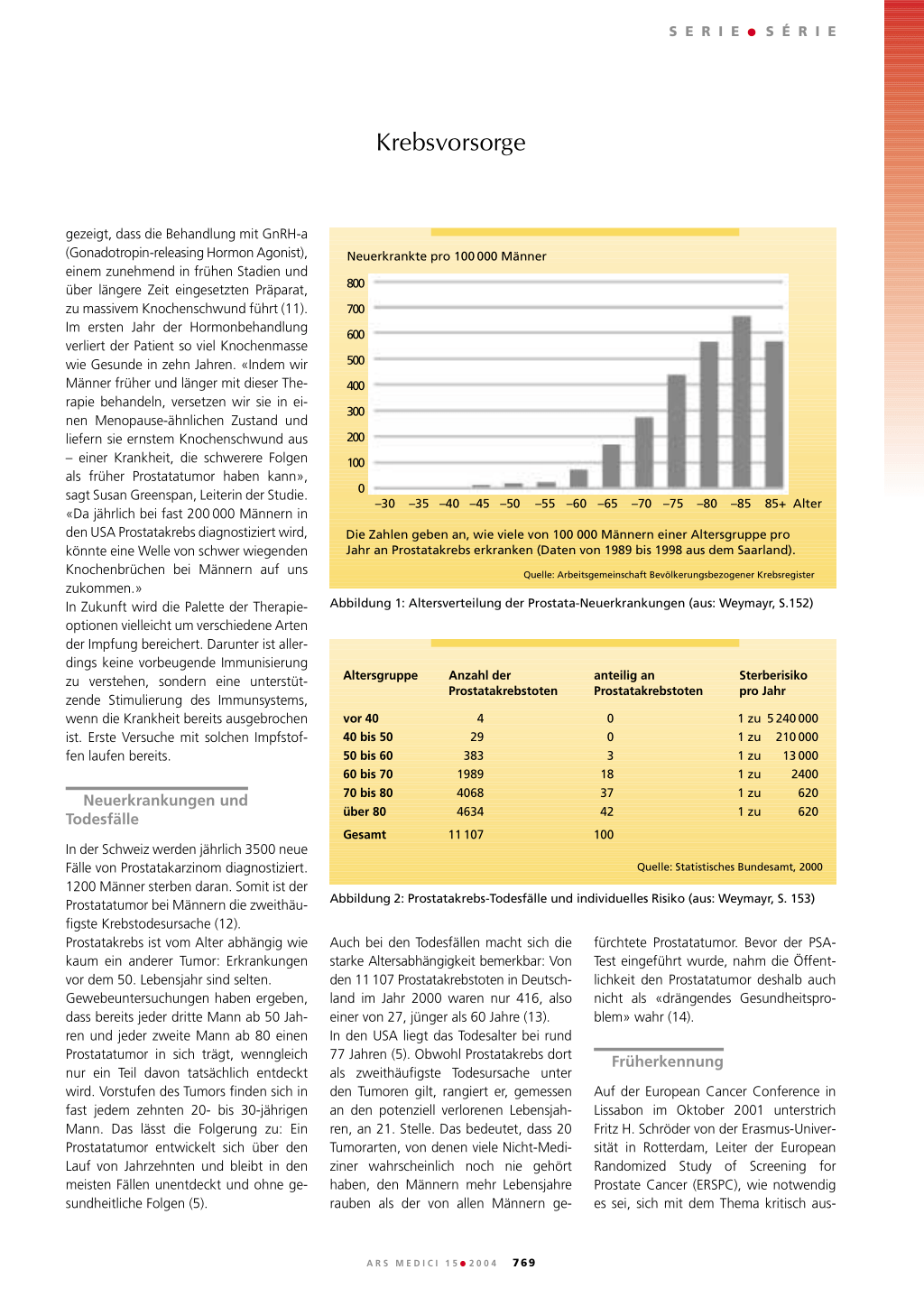
In der Schweiz werden jährlich 3500 neue Fälle von Prostatakarzinom diagnostiziert. 1200 Männer sterben daran. Somit ist der Prostatatumor bei Männern die zweithäufigste Krebstodesursache (12). Prostatakrebs ist vom Alter abhängig wie kaum ein anderer Tumor: Erkrankungen vor dem 50. Lebensjahr sind selten. Gewebeuntersuchungen haben ergeben, dass bereits jeder dritte Mann ab 50 Jahren und jeder zweite Mann ab 80 einen Prostatatumor in sich trägt, wenngleich nur ein Teil davon tatsächlich entdeckt wird. Vorstufen des Tumors finden sich in fast jedem zehnten 20- bis 30-jährigen Mann. Das lässt die Folgerung zu: Ein Prostatatumor entwickelt sich über den Lauf von Jahrzehnten und bleibt in den meisten Fällen unentdeckt und ohne gesundheitliche Folgen (5).
Neuerkrankte pro 100 000 Männer 800 700 600 500 400 300 200 100
0 –30 –35 –40 –45 –50 –55 –60 –65 –70 –75 –80 –85 85+ Alter
Die Zahlen geben an, wie viele von 100 000 Männern einer Altersgruppe pro Jahr an Prostatakrebs erkranken (Daten von 1989 bis 1998 aus dem Saarland).
Quelle: Arbeitsgemeinschaft Bevölkerungsbezogener Krebsregister
Abbildung 1: Altersverteilung der Prostata-Neuerkrankungen (aus: Weymayr, S.152)
Altersgruppe
vor 40 40 bis 50 50 bis 60 60 bis 70 70 bis 80 über 80 Gesamt
Anzahl der Prostatakrebstoten
4 29 383 1989 4068 4634
11 107
anteilig an Prostatakrebstoten
0 0 3 18 37 42
100
Sterberisiko pro Jahr
1 zu 5 240 000 1 zu 210 000 1 zu 13 000 1 zu 2400 1 zu 620 1 zu 620
Quelle: Statistisches Bundesamt, 2000
Abbildung 2: Prostatakrebs-Todesfälle und individuelles Risiko (aus: Weymayr, S. 153)
Auch bei den Todesfällen macht sich die starke Altersabhängigkeit bemerkbar: Von den 11 107 Prostatakrebstoten in Deutschland im Jahr 2000 waren nur 416, also einer von 27, jünger als 60 Jahre (13). In den USA liegt das Todesalter bei rund 77 Jahren (5). Obwohl Prostatakrebs dort als zweithäufigste Todesursache unter den Tumoren gilt, rangiert er, gemessen an den potenziell verlorenen Lebensjahren, an 21. Stelle. Das bedeutet, dass 20 Tumorarten, von denen viele Nicht-Mediziner wahrscheinlich noch nie gehört haben, den Männern mehr Lebensjahre rauben als der von allen Männern ge-
fürchtete Prostatatumor. Bevor der PSATest eingeführt wurde, nahm die Öffentlichkeit den Prostatatumor deshalb auch nicht als «drängendes Gesundheitsproblem» wahr (14).
Früherkennung
Auf der European Cancer Conference in Lissabon im Oktober 2001 unterstrich Fritz H. Schröder von der Erasmus-Universität in Rotterdam, Leiter der European Randomized Study of Screening for Prostate Cancer (ERSPC), wie notwendig es sei, sich mit dem Thema kritisch aus-
A R S M E D I C I 1 5 q 2 0 0 4 769
SERIEq SÉRIE
Krebsvorsorge
einander zu setzen (15): Die Mediziner land kommt zu folgendem Schluss (18): Die zweite Strömung läuft der Welle der
müssten ihren Patienten erklären, warum «Die Palpation entdeckt nur einen gerin- Sympathie entgegen: Experten beobach-
die Ärzteschaft bei der Frage des Scree- gen Prozentsatz der Karzinome und ist ten bislang zwar einen Anstieg der radika-
nens gespalten sei. «Ein Testen ohne diese untauglich als Massnahme zur Früherken- len Operationen, aber kein Absinken der
Informationen», so Schröder, «ist un- nung.»
Sterblichkeitsraten, die nachweislich auf
ethisch». Er hoffe, dass die europäische
das Screenen zurückzuführen sind. Des-
und die US-Studie gesicherte Erkenntnisse
PSA-Test
halb empfehlen Expertengremien den
bringen werden, die endlich das Einführen Der PSA-Test hat eine steile Karriere hinter PSA-Test als Screening-Instrument gar
des Screenens rechtfertigen. Bis es so weit sich: Wenige Jahre nach seiner Zulassung nicht, oder wenn, dann nur in Verbindung
ist, dürfte früherkennungswilligen Män- als Verfahren zur Nachsorgekontrolle von mit einer abwägenden Aufklärung.
nern der Test nicht vorenthalten werden, Prostatapatienten in den USA im Jahr Deutliche Impulse wird die Karriere des
allerdings nur, wenn sie gut informiert 1986 priesen ihn der Hersteller Hybritech PSA-Tests erst wieder bekommen, wenn
würden.
und die American Cancer Society als Scree- die Aussagen der beiden grossen inter-
Doch selbst Ärzte, die in der Öf-
nationalen Studien vorliegen. Das
fentlichkeit als Spezialisten auftreten, halten sich nicht an die geforderte «informierte Zustimmung». So meinte kürzlich in der deut-
“ Die Palpation entdeckt nur
einen geringen Prozentsatz der
Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial (PLCO) nimmt an 148 000 Männern und Frauen zwischen 55 und 74 in zehn
schen Fernsehsendung «Rundum
Medizinzentren in den USA unter an-
gesund» der Studio-Experte Günther Karzinome und ist untauglich als derem den PSA-Test in Verbindung mit
Jacobi, «eine robuste Aufklärung würde den Patienten überfordern». Der Test selbst sei ungefähr-
”Massnahme zur Früherkennung
dem Abtasten zur Früherkennung des Prostatatumors unter die Lupe. Ergebnisse aus der PLCO-Studie sind jedoch
lich, also habe es auch «keinen
nicht vor dem Jahr 2010 zu erwarten.
Sinn, über ungelegte Eier zu reden». Sein ning-Verfahren an. Der Test veränderte so Die European Randomized Study of Scree-
Fazit: Aufklärung ja, aber erst nach dem nicht nur «auf dramatische Weise die Art, ning for Prostate Cancer (ERSPC) unter-
PSA-Test.
wie wir Patienten mit Prostatakrebs dia- sucht an 205 000 50- bis 75-jährigen Pa-
Auch Ärzte, die den Nutzen des Tests kei- gnostizieren, die Stadien ermitteln und tienten aus Belgien, Finnland, Italien,
neswegs als erwiesen ansehen, gehen Nachsorge betreiben» (19), sondern er Holland, Spanien, Schweden und der
dennoch nicht so weit, von ihm abzura- trieb in den Neunzigerjahren in den USA Schweiz neben der Senkung der Sterblich-
ten. Der Basler Urologe Georg Rutishau- auch die Zahl entdeckter Tumore in die keit durch das Screenen mit dem PSA-Test
ser, der die Unwägbarkeiten und Nach- Höhe. Ihm zu Ehren führten die Ärzte so- auch dessen Auswirkungen auf die Le-
teile des Screenens betont, antwortete gar ein bis dahin unbekanntes Tumorsta- bensqualität. Ergebnisse werden bis zum
der Ärztezeitung auf die Frage, ob man dium ein: das Stadium T1c, definiert als Jahr 2008 erwartet (5).
dann lieber auf das Screenen verzichten PSA-positiver, DRE-negativer, also nicht Ein Handicap, mit dem die Studien zu
solle, prompt: «Natürlich nicht!» (16)
tastbarer Befund. Schnell entwickelte sich kämpfen haben und das ihren Wert in
T1c zum häufigsten klinischen Erschei- Frage stellen könnte, liegt in der vermut-
Palpation
nungsbild des Prostatatumors.
lich hohen Zahl an Tests auch unter den
Die Palpation, auch als »digitale rektale Mittlerweile halten zwei gegenläufige Männern, die dem so genannten Kon-
Untersuchung« (DRU) bezeichnet, ist die Strömungen die weitere Karriere des Tests trollarm zugewiesen wurden – die sich
älteste Form der Früherkennung von in der Schwebe. Die eine Strömung treibt also bei Eintritt in die Studie verpflichte-
Prostatakrebs. Seit 1971 steht sie in den Test weiter voran: Die massive Propa- ten, sich nicht testen zu lassen. Schon bei
Deutschland jedem Versicherten vom Be- ganda hat offensichtlich dazu geführt, der Planung der Studien gingen die For-
ginn des 45. Lebensjahres an zu.
dass sich nach und nach die Notwendig- scher so von 10 Prozent Verunreinigung
Im Jahr 1990 wurden laut dem Gesund- keit, neben dem eigenen Cholesterin- des Kontrollarms aus.
heitsbericht für Deutschland bei den 1,4 auch seinen PSA-Wert zu kennen, in der Der PSA-Test, der von etlichen Firmen an-
Millionen abgetasteten Männern mehr als Vorstellungswelt der US-amerikanischen geboten wird, misst die Konzentration
3000 verdächtige Befunde erhoben, von Männer einzementiert hat. Deshalb er- des Prostata-spezifischen Antigens im
denen sich 428 Verdachtsfälle bestätigt freut sich der Test bei Patienten in den Blut. Die deutsche Konsensus-Leitlinie so-
hätten. Bei gut 30 000 neuen Tumorfällen USA steigender Beliebtheit und deshalb wie die meisten anderen Empfehlungen
jährlich wird somit etwa 1 von 70 Tumo- wächst auch in Europa der Druck auf die sehen 4 Nanogramm (ng/Milliardstel Gramm)
ren durch die Palpation entdeckt (17).
Gesundheitsmanager, den PSA-Test als PSA pro Milliliter Blut als den Grenzwert
Eine neue Konsensus-Leitlinie aus Deutsch- Screening-Instrument zuzulassen.
(Cut-Off-Value) an, ab dem der Arzt be-
770 A R S M E D I C I 1 5 q 2 0 0 4
SERIEq SÉRIE
Krebsvorsorge
PSA-Intervall % Anteil % Männer mit (%) pT2
(ng/ml)
Männer P-Ca (n = 109)
artige Prostatavergrösserung, eine unvermeidliche Alterserscheinung beim Mann, zu
erfahren hätten.» Unter 100 gefundenen Tumoren, so legt die holländische Studie nahe, wären 50 bis 60 ohne Screenen nie
0–0,9 1–2,9 3–3,9 4–9,9 10–19,9 ≥ 20
50,4 37,1 4,4 21,7 6,1 23,3 1,0 56,3 0,3 50,0
stark erhöhten PSA-Werten. aufgefallen. Und auch von den verblei-
Es gilt also die Regel: Je benden 40 bis 50 Tumoren, die irgend-
84 76
höher der PSA-Wert, desto wann Symptome verursacht hätten, wäre
52 höher die Tumorwahr- nur ein kleiner Teil tödlich (22).
0 scheinlichkeit. Einen klaren Bislang lässt sich nicht beurteilen, ob das
Grenzwert gibt es nicht. So Screenen unter dem Strich tatsächlich die
Abbildung 3: Aargauer Prostatakrebs-Screening-Studie (aus [12])
ist es letztlich eine Frage des tumorbedingte Sterblichkeit verringert. Abwägens, ob man mög- Obwohl die meisten Experten grosse Er-
lichst wenige Tumore ver- wartungen in die Ergebnisse der beiden
sorgt sein sollte. Der Grenzwert markiert passen möchte und dafür viele Ängste, Studien aus Europa und den USA setzen,
allerdings keine scharfe Trennung in Tu- unnötige Biopsien und Behandlungen in plädierten andere bereits dafür, die Unter-
mor und Nicht-Tumor: Die im März dieses Kauf nimmt, oder ob man Wert auf mög- suchungen abzubrechen. Der Grund: In
Jahres veröffentlichten Ergebnisse des lichst wenige Fehlalarme legt und dafür den USA begann wenige Jahre nach der
Prostate Cancer Prevention Trial zeigten, viele übersehene Tumore in Kauf nimmt. Einführung des Screenens mit PSA Ende
dass sich bei 15,2 Prozent aller Männer In der Schweiz zeigte sich zudem, dass der Achtzigerjahre die Zahl der Todesfälle
mit einem PSA-Wert unter 4 ng/ml bei ei- sich mit steigendem PSA-Wert die Wahr- kontinuierlich zu sinken – seit 1993 im-
ner Gewebeprobe ein Tumor finden liess scheinlichkeit erhöht, dass der Tumor be- merhin um 20 Prozent. Auf den ersten
(20). Jeder sechste dieser Tumore war be- reits metastasiert ist (nicht mehr pT2 [12]). Blick liegt es nahe, den Rückgang der
reits in einem hochgradigen Stadium Trotz des relativ niedrigen Grenzwerts von Sterblichkeit dem PSA-Test zuzuschreiben.
(mindestens Gleason-Score 7). Selbst in 3 ng/ml fand sich in der Schweiz nur bei Deshalb sei es unethisch, so die Befürwor-
der Gruppe mit einem PSA-Wert von 2,5 Prozent der Studienteilnehmer letzt- ter eines Studienabbruchs, den Männern
unter 0,5 ng/ml fand sich bei 6,6 Prozent lich ein Tumor. Das ist deutlich weniger als in der Kontrollgruppe den PSA-Test weiter
der Männer ein Tumor, von denen jeder die zu erwartende Erkrankungswahr- vorzuenthalten.
achte bereits hochgradig war. Dass in der scheinlichkeit von 8 Prozent und sogar Auf den zweiten Blick scheint es jedoch
Gruppe von 3,1 bis 4 ng/ml jeder vierte weniger als die zu erwartende Mortalität wenig plausibel, dass PSA-Test und Todes-
Mann einen Tumor aufwies, entspricht in von 3 Prozent. Das sollte aber nicht dazu fälle etwas miteinander zu tun haben (1).
etwa den Erfahrungen aus der Schweizer verleiten, anzunehmen, dass damit keine Erstes Indiz: Der Tumor besitzt eine so
ERSPC-Studie.
Überdiagnosen produziert werden oder in lange Entwicklungszeit, dass kein auf die
Auf der anderen Seiten bedeuten mehr der untersuchten Gruppe die Mortalität Prostata begrenzter Krebs bereits in den
als 4 ng/ml keineswegs, dass wirklich ein gar auf 0,5 Prozent sinken wird. Es kann folgenden Jahren zum Tode führen
Tumor vorliegt. In der Schweizer Studie nämlich keineswegs davon ausgegangen würde. Frühestens zehn Jahre später, so
bestätigte sich bei einem Wert von 4 bis werden, dass alle gefundenen Tumore die Einschätzung der Experten, dürfte sich
9,9 ng/ml nur in jedem vierten Fall der Tu- klinisch relevant geworden wären. So ha- deshalb ein Effekt des Screenens und
morverdacht. Nach Angaben der US Task- ben im holländischen Arm der ERSCP-Stu- frühen Therapierens bemerkbar machen.
Force stehen 100 richtig erkannten Tumo- die die Ärzte bei Männern, die gezielt zum In den USA sank die Sterblichkeit aber
ren 180 bis 250 Fehlalarme gegenüber. PSA-Test eingeladen wurden, bislang bereits kurz nach der Einführung. Zweites
Wird zusätzlich zum PSA-Wert auch ein sechs- bis siebenmal so viele Tumore ge- Indiz: Auch in England und Wales sind die
Tastbefund erhoben, reduziert sich die funden wie bei denen, die
Zahl der Fehlalarme auf etwa 100, was wiederum bedeutet, dass nur jede zweite Gewebeprobe gerechtfertigt war. Die Leitlinie der deutschen Konsensus-Konfe-
nicht eingeladen waren, schilderte Fritz Schröder auf dem Kongress der Federation of Internal Medicine in Berlin (21).
“ Wir müssen davon ausgehen,
dass die Mehrzahl der duch den
renz geht bei einem Schwellenwert von «Der Test sorgt für einen mas4 ng/ml sogar von fünf Biopsien aus, die siven Anstieg der Inzidenz.»
PSA-Test entdeckten Karzinome
notwendig sind, um einen Tumor zu fin- Schröders Fazit: «Wir müssen
den. Der Grund für die Fehlalarme: Auch davon ausgehen, dass die solche sind, von denen die Männer
mechanische Belastungen, eine vorange- Mehrzahl der durch den PSA-
gangene Ejakulation oder Entzündungen Test entdeckten Karzinome sol- ohne Früherkennung nie erfahren
der Prostata können den PSA-Wert in die che sind, von denen die MänHöhe treiben. Auch führt jede vierte gut- ner ohne Früherkennnung nie
”hätten
A R S M E D I C I 1 5 q 2 0 0 4 771
SERIEq SÉRIE
Krebsvorsorge
Todesraten ähnlich wie in Kanada und den USA gesunken, ohne dass die Männer auf der Insel ein PSA-Screening so massiv wie die US-Amerikaner genutzt hätten. Drittes Indiz: Eine im März 2002 veröffentlichte, elegant konzipierte Studie aus dem kanadischen Quebec teilte an Prostatakrebs gestorbene Männer in 15 Alters- und 15 regionale Gruppen ein (23). Dabei zeigte sich, dass sich der allgemeine positive Trend bei der Sterblichkeit in viele kleine, sehr heterogene Trends auflöste. Bei einem positiven Effekt des Screenens hätten die Trends wesentlich einheitlicher verlaufen müssen. Fazit: «Für unsere Studienpopulation kann das PSAScreenen den Rückgang der Sterblichkeit nicht erklären.» Viertes Indiz: In Minnesota, wo der PSA-Test wenig verbreitet ist, und in Seattle, wo fünfmal so viele Männer den Test nutzen, ist die Todesrate in den vergangenen Jahren gleich stark gesunken. Was könnte den Rückgang der Zahl der Todesfälle erklären? Vielleicht schlug die Therapie fortgeschrittener Stadien etwas mehr zu Buche, vielleicht verzögerten bessere Ernährung, ein gesünderer Lebensstil und weniger Umweltbelastungen das Wachstum der Tumore, vielleicht wurden in der Vergangenheit mehr Todesfälle irrtümlich dem Prostatatumor zugeschrieben, und schliesslich könnte auch eine allgemein erhöhte Alarmbereitschaft der Männer dazu geführt haben, dass Tumore früher entdeckt wurden und so die Sterblichkeit im Schnitt gesenkt werden konnte. Eine Studie an insgesamt gut 20 000 Männern zwischen 45 und 80 Jahren aus Quebec, die so genannte Labrie-Studie, bestätigt nach Aussage der Autoren jedoch die Vermutung, dass der starke Rückgang der Prostatasterblichkeit in Nordamerika auf den PSA-Test zurückzuführen ist (24). Während in der nicht untersuchten Kontrollgruppe einer von 192 Männern an einem Prostatakarzinom starb, war es in der PSA-Gruppe (bei einem Grenzwert von 3 ng/ml) nur einer von 735. Erstaunlich ist, dass der deutliche Unterschied bereits bei einer durchschnittlichen Nachbeobachtungszeit von
unter acht Jahren eintrat. Die Publikation ist ein Update einer bereits 1999 veröffentlichten Studie, die aufgrund ihrer methodischen Mängel heftig kritisiert wurde. So lag die Teilnahmerate der Probanden bei nur 23 Prozent und in der Kontrollgruppe der Nicht-Eingeladenen liessen sich 6,5 Prozent trotzdem untersuchen. Für ihre Auswertung verglichen die Autoren dann nicht die randomisierten Gruppen, sondern tatsächlich Gescreente und NichtGescreente. Hält man sich jedoch an die korrekte Aufteilung, ist kein Unterschied in der Mortalität feststellbar. Deshalb kommt die US Task-Force zum Schluss, dass diese einzige bislang abgeschlossene «randomisierte», prospektive Studie keine Evidenz für die Befürwortung des Screenens liefert (25). Auch im Tirol, wo die Universität Innsbruck ein PSA-Screening anbietet, wurde ein Mortalitätsrückgang beobachtet. Da der Rückgang jedoch sehr früh eintritt und es sich um keine randomisierte, prospektive Studie handelt, sind die Daten wenig aussagekräftig. Auch wird vermutet, dass ein so genannter Attribution Bias vorliegt: Im Vergleichszeitraum wurden mehr Prostatakarzinome als Todesursache angesehen als im Untersuchungszeitraum (3). Patienten mit diagnostizierten Tumoren werden behandelt und – wenn sie überleben – als geheilt dank frühem Entdecken angesehen. Die Schäden, die durch überflüssige Operationen, Bestrahlungen und Hormonbehandlungen an nicht lebensbedrohlichen Tumoren entstehen, sind das grösste Problem des Screenens mit PSA. Denn der Test erkennt ganz überwiegend Tumore in einem frühen Stadium, in dem nicht abgesehen werden kann, wie sich der Krebs weiter entwickeln wird, sodass alle gleich intensiv therapiert werden. Viele Behandlungen betreffen zudem Männer über 70 Jahre, für die der Nutzen besonders fragwürdig, die Risiken aber besonders hoch sind. Das zwar psychisch, aber nicht körperlich belastende «aufmerksame Zuwarten» ist gerade für die frühen Tumorstadien eine anerkannte Therapieoption, doch «wird kein Patient, bei dem aufgrund eines Blut-
tests ein Prostatakarzinom entdeckt wurde, dies akzeptieren» (14). Denn wozu hätte sich der Mann dem PSA-Test und der Biopsie unterziehen sollen, wenn ihn der Arzt dann nicht behandelt? Für Whelan bedeutet deshalb die Abkürzung PSA auch «Promotes Stress and Anxiety».
Empfehlungen
Die im Oktober 2002 veröffentlichte Leitlinie einer deutschen Konsensus-Konferenz empfiehlt den PSA-Test «nach sorgfältiger Information über Nutzen und Risiko» für Patienten zwischen 50 und 75 Jahren, die den Wunsch zur ProstataFrüherkennung äussern. Seit die American Urologic Association (AUA) den PSA-Test als Screening-Instrument empfahl und die Zulassungsbehörde FDA 1994 auch den Einsatz als ScreeningInstrument erlaubte (5), ist es dort beinahe zur moralischen Pflicht eines jeden Mannes geworden, seinen PSA-Wert zu kennen. Auch das American College of Radiology und die American Foundation for Urological Disease empfehlen jährliche Tests ab 50 für Weisse und ab 40 für Männer afrikanischer Abstammung. Allerdings raten die AUA, wie auch die American Academy of Family Physicians, die American Cancer Society und das American College of Physicians, den Test auf einer individuellen Basis und nur in Verbindung mit einer eingehenden Beratung über die möglichen Schäden anzubieten. Zu einer ähnlichen Haltung hat sich auch die britische Gesundheitsorganisation NHS durchgerungen: Zwar erkennt sie den Wert eines PSA-Screenens nicht an, stellt sich aber andererseits auf dem Standpunkt, dass der Test Männern, die von seinem Vorteil überzeugt sind, nicht vorenthalten werden dürfe. In seiner 150 Seiten starken Arbeit «PSAScreening beim Prostatakarzinom» kommt der Epidemiologe Ludger Pientka von der Universität Bochum zu dem Schluss, dass letztlich die Daten zum Nutzen des PSAScreenens von allen Experten ähnlich wahrgenommen würden (26). «Die Unterschiede treten nur in der Interpretation der Ergebnisse auf.» Dabei entschieden
772 A R S M E D I C I 1 5 q 2 0 0 4
SERIEq SÉRIE
Krebsvorsorge
sich Epidemiologen eher gegen das Screenen, Kliniker eher dafür. Pientkas eigenes Fazit: «Wegen der beträchtlichen Probleme bei der Interpretation des PSA-Tests und der allgemein anerkannten Notwendigkeit, vor Durchführung des Tests eine ausführliche Aufklärung beim Patienten vorzunehmen, sollte der unbeschränkte Zugang zu dieser Untersuchung nicht erfolgen.» Nicolaus Becker vom Deutschen Krebsforschungszentrum geht noch weiter (27): Bis neue Studiendaten vorliegen, «sollte von der Anwendung des PSA-Tests zur Prostata-Früherkennung unmissverständlich abgeraten werden.» In den USA decken die Experten das ganze Meinungsspektrum ab (28): Trotz der Anfangseuphorie widerstand das National Cancer Institute dem Druck der Industrie und der Urologen, da es vor einem positiven Votum Beweise für den Nutzen des Screenens sehen wollte. Die US TaskForce argumentierte lange Zeit so: Da es durchaus sein könne, dass das Screenen doch etwas bringt, könne man bis zum Vorliegen der Ergebnisse aus den beiden grossen Studien die Tests zulassen, wenn nicht die gravierenden Schäden der Tests bereits jetzt feststünden. Deshalb lehnt die US Task-Force das Screening entschieden ab. Ende 2002 passte sie bei unveränderter Datenlage ihre Empfehlung an die bereits weite Verbreitung des PSATests an: Er sei weder zu empfehlen noch abzulehnen. Die Männer müssten aber unbedingt über den fehlenden Nachweis eines Nutzens und die möglichen Schäden aufgeklärt werden. Gegen ein regelmässiges Screenen haben sich in den USA die American Society of Internal Medicine, Centers for Disease Control and Prevention, die American
Association of Family Physicians und das American College of Preventive Medicine ausgesprochen. Im Bemühen, die Kosten und die Zahl der Fehlalarme zu reduzieren, haben Forscher die jährlichen Intervalle in Frage gestellt. Mittlerweile scheint sich die Ansicht durchzusetzen, dass ein niedriger erster PSA-Wert längere Zeitabstände bis zum nächsten Test zulässt. Eine auf der Tagung der American Society of Clinical Oncology im Mai 2002 vorgestellte Studie besagt, dass unter 400 Männern mit einem PSAWert unter 1 ng/ml nur 1 Mann innerhalb eines Jahres und 6 Männer in den kommenden fünf Jahren den Wert von 4 ng/ml erreichen werden (29). Es sei also durchaus gerechtfertigt, so die Autoren der Studie, Männer mit einem PSA-Wert von unter 1 ng/ml erst in fünf Jahren wieder, Männer mit einem Wert zwischen 1 und 2 ng/m erst im übernächsten Jahr zu screenen. Die Einsparungen wären beträchtlich: Da über die Hälfte der Arztbesuche überflüssig wären, könnten die Männer sich 15,7 Millionen Arztbesuche pro Jahr und das Gesundheitssystem Kosten zwischen 500 Millionen und einer Milliarde US-Dollar sparen. Trotz der allgemein geforderten umfangreichen Aufklärung kann ein Arzt, der an die Empfehlungen der Fachgesellschaften hält, in der Praxis Schiffbruch erleiden, wie ein Beispiel aus den USA zeigt (30): Im Jahr 1999 kam ein 53-jähriger, durchaus gebildeter Patienten in die Praxis des jungen Arzt Daniel Merenstein aus Baltimore zur allgemeinen Untersuchung. Unter anderem diskutierte der Arzt mit ihm die Vor- und Nachteile des ProstatakarzinomScreenings. Einige Jahre später veranlasste ein anderer Arzt bei dem Patienten
einen PSA-Test, ohne mit dem Patienten
darüber diskutiert zu haben. Der PSA-Test
war positiv, und es wurde ein unheilbares
Karzinom festgestellt. Der verbreiteten
Vorstellung folgend, dass ihn ein früherer
PSA-Test gerettet hätte, verklagte der Pa-
tient Merenstein. Im Juni 2003 kam es zur
Gerichtsverhandlung. Der Anwalt des Klä-
gers warf Merenstein vor, dass er den
PSA-Test nicht diskutieren, sondern ein-
fach anordnen hätte sollen. Vier Ärzte
bezeugten, dass sie so verfahren. Im
Schlussplädoyer griff der Anwalt die evi-
denzbasierte Medizin als reine Kosten-
sparmethode an. Am Ende wurde der Arzt
zwar entlastet, aber die Praxis zu einer
Zahlung von einer Million Dollar verurteilt.
Merensteins persönliches Fazit: «Ich bin
nicht sicher, ob ich jemals wieder als Arzt
tätig sein will.»
q
Das Literaturverzeichnis kann beim Verlag angefordert werden: info@rosenfluh.ch
Korrespondenzadresse: Dr. Christian Weymayr
Hafengasse 7 D-72070 Tübingen Tel. 0049-7071-922853 Fax 0049-1212-530183695
E-Mail: kontakt@krebsvorsorge-aktuell.de
Interessenlage: Christian Weymayr und Klaus Koch sind Autoren des Buchs «Mythos Krebsvorsorge – Schaden und Nutzen der Früherkennung», Eichborn Verlag, Frankfurt. Christian Weymayr gibt den Newsletter «Krebsvorsorge aktuell» heraus (www.krebsvorsorge-aktuell.de)
A R S M E D I C I 1 5 q 2 0 0 4 773