Transkript
SERIEq SÉRIE
Krebsvorsorge
Eine kritische Bestandsaufnahme. Teil 1: Die Grundlagen
SERIE
KLAUS KOCH, CHRISTIAN WEYMAYR
Der Nutzen der Krebsvor-
sorge scheint auf der Hand zu
liegen. Doch bei genauem
Hinsehen erweist sich, dass
die entsprechenden Früh-
erkennungsmassnahmen
einer kritischen Überprüfung
bedürfen. Der erste Teil dieser
Serie soll mit den grundlegen-
den Fragen und Problemen
der Krebsvorsorge vertraut
machen.
Einleitung Früherkennung ist ein schlagendes Beispiel dafür, welche Kraft von einer Idee ausgehen kann. Hinter dem Konzept steht ein Satz, der schon intuitiv so überzeugend klingt, dass er längst zu einer allgemeinen Weisheit geworden ist: «Früh erkannt ist Krebs heilbar.» Das muss doch einfach wahr sein: Krebs wächst. Also muss auch ein grosser und unheilbarer Tumor irgendwann einmal so klein gewesen sein, dass er noch ungefährlich war. Wenn man ihn zu diesem Zeitpunkt entdeckt hätte, hätte man den Tod durch Krebs verhindern können.
Dieser Beitrag ist der Beginn einer Serie von Artikeln, die erläutern sollen, warum dieser tief verwurzelte Glaube an die Früherkennung in der Realität nur manchmal richtig ist. Die Intention dieser Serie ist nicht, von Früherkennung abzuraten, sondern einen ehrlicheren Umgang zu fördern. Sie soll klar machen, 1. dass der Nutzen der Früherkennung
oft überschätzt wird 2. dass Schäden durch Früherkennung
oft unterschätzt oder ganz ignoriert werden 3. dass Früherkennung – wenn überhaupt – nur dann eine positive Bilanz haben kann, wenn sie unter strengen Qualitätsvorkehrungen abläuft 4. dass die Bilanz von Nutzen und Schäden grundsätzlich so heikel ist, dass Patienten ausführlicher aufgeklärt werden müssen, als es bislang üblich ist.
Sinn und Voraussetzungen der Krebs-Früherkennung
Viele Patienten und Ärzte sehen Früherkennung als Instrument, um sich bestätigen zu lassen, dass «gesundheitlich alles in Ordnung» ist. Weiter unten erläutern wir, warum Früherkennung diese Sicherheit grundsätzlich nicht geben kann. Der international akzeptierte Sinn der Krebs-Früherkennung ist es vielmehr, die Sterblichkeit an einer bestimmten Krebsart zu reduzieren. Diese Wirkung soll Früherkennung auf zwei Wegen erreichen: 1. Sie soll Tumore aufspüren, solange sie
noch heilbar sind. In diesen Fällen vermeidet Früherkennung Krebs also nicht, sondern verändert den Verlauf. 2. Einige Krebsarten wie Darm-, Haut- und Gebärmutterhalskrebs entwickeln sich zum Teil über Jahre hinweg aus gutartigen Vorstufen. Wenn durch Früherken-
Krebsvorsorge
In einer lockeren Folge von Beiträgen richten unsere Autoren Klaus Koch und Christian Weymayr
einen kritischen Blick auf Nutzen und Schaden der
Krebs-Früherkennung. Die Serie wendet sich gleichermassen an Ärzte und Patienten.
nung auch diese Vorstufen erkannt und dann durch eine Operation entfernt werden, kann dies dazu führen, dass einige Tumore gar nicht erst entstehen können: In solchen Fällen wäre es in der Tat Vorsorge, denn dann würde auch die Anzahl der Krebserkrankungen sinken. Letztlich sollte sich auch das an einer Verringerung der Zahl der Todesopfer ablesen lassen. Dass Früherkennung im Spektrum der Methoden, etwas für die eigene Gesundheit zu tun, nur ein begrenztes Potenzial hat, zeigt sich an einem Vergleich mit «Nichtrauchen» als Präventionsmethode. Der Vergleich der Sterblichkeit zwischen Rauchern und Nichtrauchern macht gemessen etwa an der Zahl Darmkrebsopfer deutlich, dass Nichtrauchen die Sterblichkeit etwa um das 50- bis 100fache dessen verringern könnte, was Krebs-Früherkennung unter optimalen Voraussetzungen leisten kann. Ein wichtiges Kennzeichen der Früherkennung ist, dass sie eine Reihenuntersuchung von symptomfreien Gesunden ist. Sie beinhaltet deshalb das Risiko, dass erst durch die Untersuchung die Gesundheit beschädigt wird. Deshalb müssten für
A R S M E D I C I 1 1 q 2 0 0 4 535
SERIEq SÉRIE
Krebsvorsorge
Früherkennung strengere Anforderungen zehnte. Schliesslich ist er so gross, dass er
gelten. Die Weltgesundheitsorganisation per Früherkennung entdeckt und geheilt
WHO sieht deshalb nur dann einen Sinn in werden kann. Wird er nicht entdeckt,
Früherkennung, wenn folgende Bedin- wächst er nicht nur weiter, sondern be-
gungen erfüllt sind (1):
ginnt dann auch zu metastasieren. Und
1. Der Tumor muss tödlich sein
erst wird er unheilbar. Das Problem dabei
2. Der Tumor muss sich langsam
ist, dass dieses Modelle nur auf einen
entwickeln, also eine heilbare Phase
kleinen Teil der Tumore zutrifft. Ärzte und
haben
Patienten gehen meist davon aus, dass
3. Der Tumor muss in dieser Phase
jeder gefundene Tumor ohne Therapie
erkennbar sein
tödlich ist, mit Therapie aber geheilt wer-
4. Es sollten keine anderen Vorbeugungs- den kann: Beides stimmt oft nicht. Nach
massnahmen existieren – beispielsweise ihrem biologischen Verhalten lassen sich
Nichtrauchen bei Lungenkrebs
Tumore in vier Gruppen einteilen (Abbil-
5. Der Nutzen der Suche sollte den
dung 1a bis 1d):
Schaden überwiegen.
1. Manche Tumore metastasieren tatsäch-
lich erst relativ spät. Hier kann Früh-
Probleme der Früherkennung
erkennung durch Vorverlegung der Diagnose das Leben verlängern.
Krebs ist die Sammelbezeichnung für über 2. Es gibt Tumore, die sehr früh metasta-
100 verschiedene Krankheiten. Bislang sieren, lange bevor sie durch Früherken-
werden Früherkennungsuntersuchungen nung aufgespürt werden können. Früh-
hauptsächlich für fünf häu-
fige Krebsarten – Brust-, Prostata-, Gebärmutterhals-, Darm- und Hautkrebs – angeboten. Diese Tumore sind
“ Ärzte und Patienten gehen meist davon aus, dass jeder gefundene
bei Männern für etwa 37 von 100 Krebserkrankungen
Tumor ohne Therapie tödlich ist,
und 24 von 100 Krebstodes-
fällen verantwortlich, bei mit Therapie aber geheilt werden
Frauen für 46 von 100 Erkrankungen und 35 von 100 Krebstodesfällen. Schon das
”kann: Beides stimmt oft nicht.
zeigt, warum man von Früh-
erkennung nicht zu viel erwarten darf. erkennung führt bei solchen Tumoren
76 von 100 männlichen und 65 von 100 nur zu einer Vorverlegung der Dia-
weiblichen Krebstoten sind Opfer von gnose, aber nicht zu einer Verlängerung
Tumorarten, für die es bislang keine sinn- des Lebens. Tückischerweise wird die
volle Früherkennung gibt (2).
Vorverlegung der Diagnose leicht als
Die Grenzen der Früherkennung beruhen Lebensverlängerung fehlinterpretiert.
auf drei Problemen:
Angenommen, zwei Frauen, P. und I.,
1. Die Biologie der Tumore ist sehr variabel
haben beide Brustkrebs, der sich gebil-
2. Krebs ist aus Sicht des Einzelnen selten
det hat, als die Frauen 43 waren. Mit
3. Die Tests machen unvermeidbare Fehler.
48 Jahren ist er bereits metastasiert.
P. geht nicht zur Früherkennung: Mit
Variable Biologie
53 ertastet sie zufällig einen Knoten,
Die Heilungschancen eines Tumors hän- der dann schnell als nicht heilbarer
gen vor allem von seinen biologischen Krebs diagnostiziert wird, mit 57 stirbt
Eigenschaften ab. Die Idee: «Früh erkannt sie an ihrem Tumor. I. hat sich jedoch
ist heilbar» geht von folgender Vorstel- mit 50 entschieden, zur Früherkennung
lung aus: Ein Tumor entsteht und wächst zu gehen. Ihr Krebs wird deshalb schon
dann einige Jahre, manchmal sogar Jahr- mit 50 entdeckt, also drei Jahre früher
als bei P. Weil I.s Tumor aber trotzdem unheilbar ist, stirbt auch sie mit 57. Doch in die Statistik geht I. als jemand ein, der dank Früherkennung sieben Jahre von der Diagnose bis zum Tod gelebt hat (50 bis 57), während es bei P. ohne Früherkennung nur vier Jahre waren (53 bis 57). Was wie ein enormer Zeitgewinn aussieht, ist also in Wahrheit eine Täuschung. Denn Früherkennung hat nicht den Tod von I. aufgeschoben, sondern nur die Diagnose vorverlegt. Der vermeintliche Nutzen ist sogar ein ernster Schaden, weil I. im Vergleich zu P. drei Jahre sorgenfreies, möglicherweise vitales Leben verloren hat, in denen sie einen von vornherein verlorenen Kampf gegen einen Tumor kämpfte, statt unbeschwert mit ihrer Familie zu leben. 3. Es gibt Krebsarten, die nie oder sehr spät metastasieren. Früherkennung bietet hier keine zusätzliche Chance auf Lebensrettung, da diese Tumore sich auch heilen lassen, wenn sie irgendwann durch Symptome auffallen und dann konsequent behandelt werden. Früherkennung kann hier helfen, aggressive Therapien zu vermeiden. 4. Es gibt Tumore, die wachsen so langsam, dass sie ohne Früherkennung nie aufgefallen wären, weil Betroffene an einer andere Todesursache sterben, bevor der Tumor Symptome macht. «Überdiagnose» ist der Begriff für den Fund von Krankheiten, die eigentlich keine Bedeutung haben. Auch diese Tumore werden dann aggressiv behandelt und schliesslich als Heilung gezählt. Doch wenn diese Tumore durch Früherkennung entdeckt werden, ist ihr gutartiges Verhalten meist nicht vorherzusagen. Das führt dazu, dass in der Regel alle durch Früherkennung gefundenen Tumore so behandelt werden, als wären sie aggressiv und lebensbedrohlich. Einige Patienten müssen deshalb die Konsequenzen einer Krebsdiagnose und die Komplikationen der Therapien in Kauf nehmen, ohne ein Vorteil durch Früherkennung zu haben. Im Gegenteil: Ohne Früherkennung wären sie nie von der Krebsdiagnose betroffen worden.
536 A R S M E D I C I 1 1 q 2 0 0 4
Krebsvorsorge
SERIEq SÉRIE
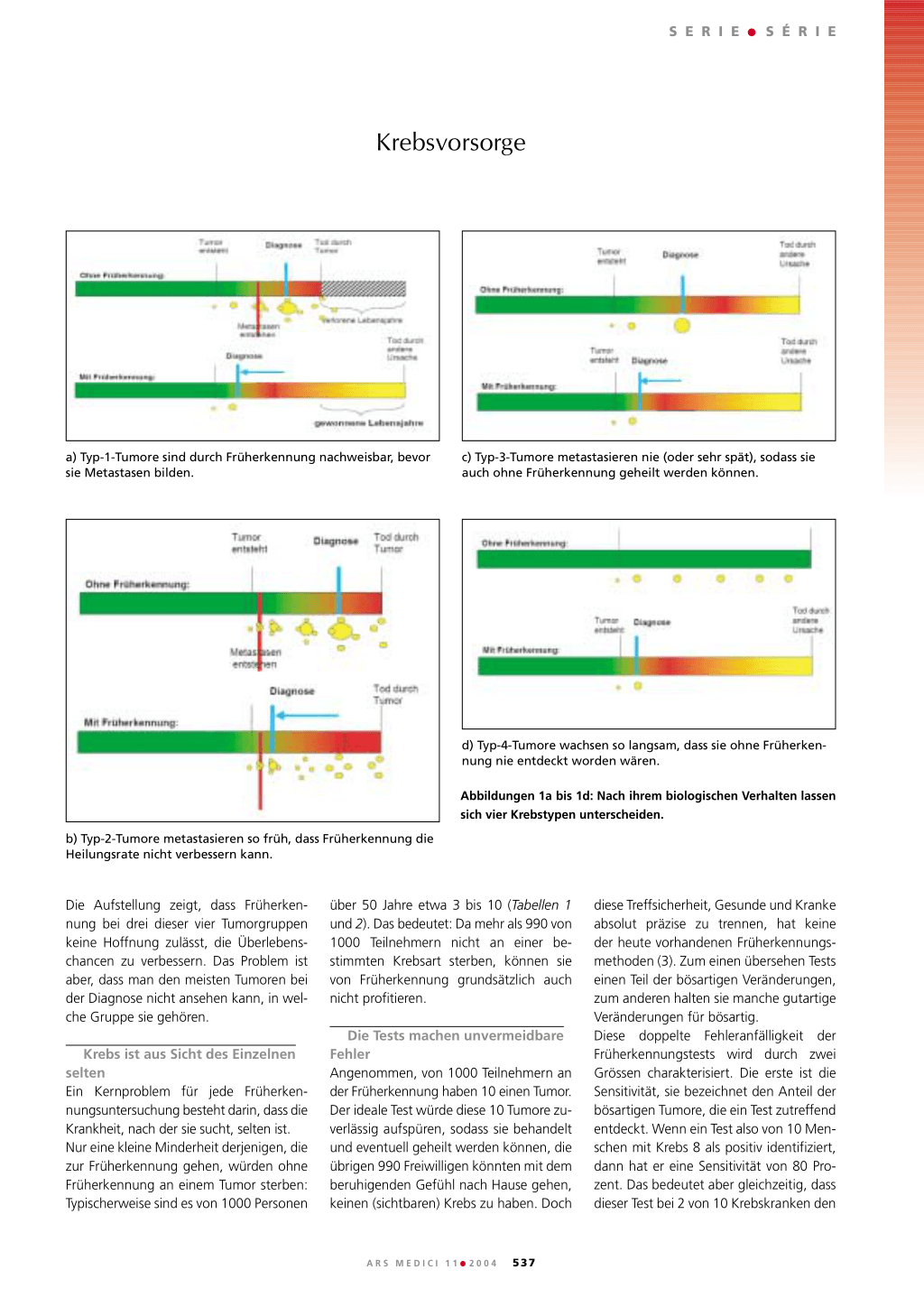
a) Typ-1-Tumore sind durch Früherkennung nachweisbar, bevor sie Metastasen bilden.
c) Typ-3-Tumore metastasieren nie (oder sehr spät), sodass sie auch ohne Früherkennung geheilt werden können.
d) Typ-4-Tumore wachsen so langsam, dass sie ohne Früherkennung nie entdeckt worden wären.
b) Typ-2-Tumore metastasieren so früh, dass Früherkennung die Heilungsrate nicht verbessern kann.
Abbildungen 1a bis 1d: Nach ihrem biologischen Verhalten lassen sich vier Krebstypen unterscheiden.
Die Aufstellung zeigt, dass Früherkennung bei drei dieser vier Tumorgruppen keine Hoffnung zulässt, die Überlebenschancen zu verbessern. Das Problem ist aber, dass man den meisten Tumoren bei der Diagnose nicht ansehen kann, in welche Gruppe sie gehören.
Krebs ist aus Sicht des Einzelnen selten Ein Kernproblem für jede Früherkennungsuntersuchung besteht darin, dass die Krankheit, nach der sie sucht, selten ist. Nur eine kleine Minderheit derjenigen, die zur Früherkennung gehen, würden ohne Früherkennung an einem Tumor sterben: Typischerweise sind es von 1000 Personen
über 50 Jahre etwa 3 bis 10 (Tabellen 1 und 2). Das bedeutet: Da mehr als 990 von 1000 Teilnehmern nicht an einer bestimmten Krebsart sterben, können sie von Früherkennung grundsätzlich auch nicht profitieren.
Die Tests machen unvermeidbare Fehler Angenommen, von 1000 Teilnehmern an der Früherkennung haben 10 einen Tumor. Der ideale Test würde diese 10 Tumore zuverlässig aufspüren, sodass sie behandelt und eventuell geheilt werden können, die übrigen 990 Freiwilligen könnten mit dem beruhigenden Gefühl nach Hause gehen, keinen (sichtbaren) Krebs zu haben. Doch
diese Treffsicherheit, Gesunde und Kranke absolut präzise zu trennen, hat keine der heute vorhandenen Früherkennungsmethoden (3). Zum einen übersehen Tests einen Teil der bösartigen Veränderungen, zum anderen halten sie manche gutartige Veränderungen für bösartig. Diese doppelte Fehleranfälligkeit der Früherkennungstests wird durch zwei Grössen charakterisiert. Die erste ist die Sensitivität, sie bezeichnet den Anteil der bösartigen Tumore, die ein Test zutreffend entdeckt. Wenn ein Test also von 10 Menschen mit Krebs 8 als positiv identifiziert, dann hat er eine Sensitivität von 80 Prozent. Das bedeutet aber gleichzeitig, dass dieser Test bei 2 von 10 Krebskranken den
A R S M E D I C I 1 1 q 2 0 0 4 537
SERIEq SÉRIE
Krebsvorsorge
Tumor übersieht. Das Ergebnis dieses Fehlers sind falsch-negative Diagnosen. Der zweite Begriff ist die Spezifität, sie bezeichnet, welchen Anteil der Gesunden ein Test zutreffend als gesund kennzeichnet. Eine Spezifität von 95 Prozent bedeutet also, dass ein Test von 1000 Gesunden 950 tatsächlich als gesund identifiziert. Aber fälschlicherweise heftet er auch 50 eigentlich Gesunden das Etikett «vielleicht krank» an – diese Diagnose wird als falsch-positiv bezeichnet. Welche zentrale Bedeutung diese Werte in der Realität haben, soll ein Beispiel erläutern: Angenommen, von 1000 sich völlig gesund fühlenden Freiwilligen, die zur Früherkennung gehen, haben 10 tatsächlich Krebs. Wenn die Früherkennungsmethode eine Sensitivität von 80 Prozent hat, bedeutet das, dass der Test bei 8 dieser 10 Personen ein positives Ergebnis liefert, 2 aber als falsch-negativ übersieht. Gleichzeitig liefert der Test ja auch Ergebnisse für die 990 gesunden Teilnehmer. Wenn seine Spezifität 95 Prozent beträgt, wird er bei 940 zutreffend negativ ausgehen. Doch die klein wirkende Fehlerrate von fünf Prozent führt aufgrund der grossen Überzahl krebsfreier Teilnehmer dazu, dass der Test bei etwa 50 Probanden einen falschpositiven Befund liefert. Das ist die erste wichtige Konsequenz von Früherkennung: Weil die Gesunden immer weit in der Überzahl sind, hat Früherkennung wesentlich häufiger Fehlalarm bei Gesunden als richtige Befunde bei Befallenen zur Folge. Aus der vor der Untersuchung einheitlichen Gruppe von 1000 Teilnehmern sind nach der Früherkennungsuntersuchung zwei Gruppen geworden: 942 Teilnehmer haben ein negatives Ergebnis bekommen und werden beruhigt nach Hause gehen. Bei 940 von ihnen war das Ergebnis tatsächlich richtig, zwei haben jedoch einen übersehenen Tumor. 58 Teilnehmer bekommen jedoch einen positiven Befund, der Test hat eine Auffälligkeit entdeckt. Doch in dieser Gruppe haben nur 8 Teilnehmer wirklich einen Tumor. Bei weiteren 50 ist der Test falsch-positiv ausgegangen. Das bedeutet, dass von den insgesamt 58 Personen, die der Test als verdächtig identifiziert hat, der grösste
Tabelle 1: Sterberisiko für Männer, die nie geraucht haben
Alter
20 25 30 35 40 45 50 55 60 65 70 75 80 85 90
Prostatakrebs – – – – – – 1 2 4 8 14 23 32 37 36
Darmkrebs
– – – – 1 1 2 4 6 9 11 14 16 16 14
Lungenkrebs – – – – – 1 2 3 5 7 12 15 13 10 6
Herzinfarkt
– – 1 2 4 7 12 20 32 61 93 142 196 241 223
Gehirninfarkt – – – – 1 1 2 4 6 12 21 36 53 67 73
Lungenentzündung
– – – – – 1 1 2 3 6 11 22 38 56 74
Unfälle
5 5 4 5 5 5 4 4 5 6 7 11 15 19 21
Alle Ursachen 10 11 13 18 27 39 62 93 146 221 336 494 652 770 828
Die Tabelle gibt an, wie viele von 1000 Männeren, die niemals geraucht haben, in den nächsten 10 Jahren an einer der aufgeführten Krankheiten sterben werden.
(– = weniger als eins)
Quelle: Woloshin et al.
Tabelle 2: Sterberisiko für Männer, die rauchen
Alter
20 25 30 35 40 45 50 55 60 65 70 75 80 85 90
Prostatakrebs – – – – – – 1 2 4 8 14 23 32 37 36
Darmkrebs
– – – – 1 1 2 4 6 9 11 14 16 16 14
Lungenkrebs – – 1 2 6 13 33 55 98 152 249 330 275 211 133
Herzinfarkt
– 1 2 4 9 17 32 51 84 91 140 213 295 361 335
Gehirninfarkt – – 1 1 2 3 5 8 14 18 31 54 80 100 109
Lungenentzündung
– – – 1 1 1 2 3 6 11 23 44 76 113 147
Unfälle
5 5 4 5 5 5 4 4 5 6 7 11 15 19 21
Alle Ursachen 23 26 30 43 64 91 145 217 341 516 786 950 950 950 950
Die Tabelle gibt an, wie viele von 1000 Männeren, die bereits 100 Zigaretten in ihrem Leben geraucht haben und die noch rauchen, in den nächsten 10 Jahren an einer der aufgeführten Krankheiten sterben werden.
(– = weniger als eins)
Quelle: Woloshin et al.
Teil in Wahrheit gesund ist. Doch welche das sind, lässt sich mit dem Früherkennungstest allein nicht schnell klären: Die Folge dieser Schwäche ist, dass alle 58 Teilnehmer mit positivem Befund weitere Untersuchungen benötigen, um die acht Krebskranken zu finden. Die oft noch wesentlich höhere Rate an falsch-positiven Diagnosen ist eine der Schwächen der Früherkennung. Die betroffenen Patienten müssen so eine manchmal monatelang andauernde Phase unnötiger Verunsicherung überstehen. Oft gibt es weitere Untersuchungen, die zu-
mindest Zeit kosten oder, wenn Operationen zur Gewebeentnahme nötig werden, auch mit konkreten Gesundheitsrisiken verbunden sind. Jemand, der zum Screening geht, bekommt also nie auf Anhieb eine sichere Antwort auf die Frage: «Habe ich Krebs oder nicht?», sondern es hat sich nur die Wahrscheinlichkeit verschoben, dass man Krebs hat oder nicht. Das ist der Grund, warum man sich mit Früherkennung grundsätzlich nicht seine Gesundheit bescheinigen lassen kann. Ob diese Auskunft weiterhilft, hängt auch
538 A R S M E D I C I 1 1 q 2 0 0 4
SERIEq SÉRIE
Krebsvorsorge
Tabelle 3: Abhängigkeit eines Früherkennungstests von der Höhe des eigenen Risikos
Höhe des Risikos
niedrig
durchschnittlich
hoch
Teilnehmer tatsächliche Tumore Befund «Alles in Ordnung» Befund «Es gibt einen Verdacht» korrekt gefundene Tumore übersehene Tumore korrekte Entwarnung Fehlalarme
1000 1
950 50 1 0
950 49
1000 10
942 58 8 2
940 50
1000 100 875 125 80 20 855 45
Die Tabelle zeigt, dass die Anzahl an übersehenen Tumoren und an Fehlalarmen bei gleicher Testqualität (hier Sensitivität 80 Prozent, Spezifität 95 Prozent) mit dem persönlichen Risiko schwankt.
davon ab, wie gefährdet man überhaupt ist. Das Risiko, an Krebs zu erkranken, ist in der Bevölkerung nicht gleichmässig verteilt. Für alle Krebsarten gibt es so genannte Risikofaktoren, die die Wahrscheinlichkeit erhöhen, dass man erkrankt. Der wichtigste Faktor ist das Alter, aber das eigene Risiko kann auch davon abhängen, ob ein enger Verwandter bereits an Krebs erkrankt ist. Solche Faktoren haben zur Folge, dass sich das scheinbar einheitliche Durchschnittsrisiko einer Bevölkerung in Wirklichkeit in viele verschiedene Gruppen mit einem Spektrum unterschiedlicher Risiken aufspaltet. Bei der Entscheidung für oder gegen Früherkennung ist es wichtig, sich auch darüber klar zu werden, in welche dieser Gruppen man gehört, denn das eigene Risiko hat spürbare Auswirkungen auf die Zuverlässigkeit der Früherkennung. Tabelle 3 verdeutlicht, wie sich die Bilanz eines Früherkennungstests verändert, je nachdem, ob von 1000 Teilnehmern 1, 10 oder 100 an Krebs erkrankt sind.
Ohne Qualität ist Früherkennung mit Sicherheit gefährlich In der Medizin ist immer damit zu rechnen, dass die Nebenwirkungen oder Komplikationen einer Therapie schlimmer sein können als die Krankheit. Doch für Früherkennung bedeutet diese Möglichkeit ein besonderes Dilemma: Die meisten, die
zur Früherkennung kommen, sind völlig gesund. Das oberste Ziel der Früherkennung muss deshalb sein, deren Gesundheit nicht durch überflüssige Eingriffe zu gefährden. Dieselbe Massnahme, die bei einem Kranken angemessen ist, kann für einen Gesunden eine unzumutbare Gefahr sein. Damit Früherkennung überhaupt einen Nutzen haben kann, muss deshalb das Risiko von Schäden so weit wie möglich reduziert sein. Es ist deshalb ein Kennzeichen von «guten» Früherkennungsprogrammen, wenn für die beteiligten Ärzte und Krankenhäuser besonders strenge Qualitätsvorschriften gelten. Der Forderungskatalog ist umfangreich: Es beginnt damit, dass die verwendeten Geräte, etwa Röntgengeräte, regelmässig auf ihre korrekte Funktion überprüft werden müssen. Das Personal braucht eine besondere Ausbildung, damit möglichst wenige falsche Ergebnisse produziert werden. Ein wichtiges Qualitätskriterium ist Übung: Früherkennung funktioniert oft am besten, wenn sie in der Hand von Spezialisten liegt, die nichts anderes tun. Doch frühe Entdeckung kann nur dann zu besseren Heilungschancen führen, wenn ein entdeckter Tumor so konsequent, aber gleichzeitig auch so schonend wie möglich behandelt wird. Wenn bei der Therapie Fehler gemacht werden, wird entweder die Chance auf Heilung verspielt, oder es gibt zu viele Opfer durch Komp-
likationen und Nebenwirkungen – was ebenfalls den Vorteil durch Früherkennung zunichte machen würde. Besondere Anforderungen müssen auch an die Zusammenarbeit der Ärzte gestellt werden. Alle beteiligten Experten müssen ihre Ergebnisse laufend untereinander austauschen, um beispielsweise feststellen zu können, wenn die Zahl der falsch-positiven Diagnosen zu gross wird. Wie die Qualitätssicherung der Früherkennung im Detail aussehen sollte, ist von Tumor zu Tumor unterschiedlich. Unbedingt nötig ist zudem, dass die Daten der Krebspatienten an ein Register gemeldet werden, um Verlauf der Krankheit und Heilung vergleichen zu können. Zu den festen Gesetzen eines Früherkennungsprogramms gehört, dass die Rate der falsch-negativen und falsch-positiven Befunde miteinander verknüpft ist. Das lässt sich an der Brustkrebs-Früherkennung durch Mammografie gut verdeutlichen: Die Röntgenaufnahmen liefern ein Bild des Brustgewebes, das hellere und dunklere Strukturen abbildet. Kein Arzt kann absolut sicher sagen, ob sich dahinter nun normales Gewebe oder eine bösartige Veränderung verbirgt. Ärzte, die jeden Tumor entdecken wollen, werden bei der geringsten Unsicherheit weitere Untersuchungen veranlassen. Sie müssen dann aber in Kauf nehmen, dass sie wesentlich mehr Frauen unnötigerweise Angst machen – also die Rate der falschpositiven Befunde erhöhen. Mediziner, die nicht zu viele Frauen durch einen falschen Verdacht beunruhigen wollen, müssen dafür aber zwangsläufig tolerieren, dass sie öfter einmal einen Tumor übersehen. Früherkennungsprogramme sind immer eine Abwägung zwischen diesen beiden Problemen. Die Frage ist letztlich: Wie viele falsche Diagnosen will man für jeden richtig erkannten Krebs in Kauf nehmen? Qualitätssicherung dient dazu, diese Relation zu überwachen.
Schwierige Studien Die Tatsache, dass man einem Tumor nicht unmittelbar ansehen kann, ob er heilbar ist oder nicht, sorgt auch dafür, dass es ausgesprochen schwierig ist, zu beweisen,
A R S M E D I C I 1 1 q 2 0 0 4 539
SERIEq SÉRIE
Krebsvorsorge
dass Früherkennung in der Lage ist, das oft erheblicher medizinischer Aufwand
Risiko zu verringern, an einem Krebs zu nötig ist, um unter den vielen nach einem
sterben. Dass Früherkennung die Hei- Test als verdächtig identifizierten Befun-
lungschancen erhöht, lässt sich deshalb den die Fehlalarme herauszufiltern. Die
nur durch besonders sorgfältige randomi- zweite Gruppe sind die identifizierten
sierte Studien beweisen. Entscheidendes Krebspatienten. Überdiagnosen führen
Kriterium solcher Studien ist nicht die Zahl dazu, dass sich durch Früherkennung die
oder Grösse der entdeckten Tumore, son- Zahl der Krebskranken erhöht. Diese Pati-
enten werden oft durch riskante
“ Beunruhigenderweise hat
bislang keines der weltweit ein-
Operationen und Chemotherapien behandelt. Sofern es tödliche Komplikationen gibt, werden diese Opfer oft nicht als
Krebstote gezählt, da die unmit-
geführten Krebs-Früherkennungs- telbare Todesursache eine andere
programme den statistisch
sein kann. Studien können deshalb durch einen Vergleich der
zuverlässigen Beweis erbracht,
Gesamtsterblichkeit Auskunft darüber geben, ob Früherkennung
wirklich «Leben rettet«, oder nur
dass es das Leben der Teilnehmer zu einem Austausch von Todes-
”verlängert
ursachen führt. Beunruhigenderweise hat bislang keines der weltweit eingeführten Krebs-Früh-
dern, ob tatsächlich weniger Leute an dem erkennungsprogramme den statistisch zu-
Krebs gestorben sind. Solche Studien verlässigen Beweis erbracht hat, dass es
wären zwar die beste Grundlage für die das Leben der Teilnehmer verlängert (4).
Beurteilung der Früherkennung, sie haben Auf absehbare Zeit wird die Wissenschaft
jedoch auch Nachteile: Sie sind sehr auf- diese Informationslücke nicht schliessen
wändig, langwierig und teuer. Tatsächlich können.
sind nur wenige Früherkennungsmetho-
den in ausreichend guten Studien erprobt: So wird es zur Früherkennung von Gebärmutterhalskrebs wohl nie hochwertige Stu-
Wie sollte man über Früherkennung aufklären?
dien geben, und die Suche nach Prostata- Um beurteilen zu können, ob sich Früh-
karzinomen und Hautkrebs wird bereits erkennung gegen eine bestimmte Krebs-
empfohlen, obwohl Studien zum Nach- art lohnt, braucht ein Interessent also
weis des Nutzens noch nicht abgeschlos- 1. eine zutreffende Einschätzung des
sen sind.
eigenen Risikos, in absehbarer Zeit an
Solche Studien sind ausserdem wichtig, genau diesem Krebs zu sterben
um nachzuweisen, dass der Nutzen der 2. das Wissen, wie deutlich Früherken-
Früherkennung nicht durch Schäden nung dieses Risiko verringern kann
überwogen wird. Das Risiko besteht 3. Informationen darüber, ob und welche
durchaus: Wenn von 1000 Probanden nur Schäden eventuell durch die Teilnahme
1 bis 3 von der Früherkennung profitieren, in Kauf zu nehmen sind.
ist es leicht vorstellbar, dass auch seltene
tödliche Komplikationen bei den anderen Wenn überhaupt Zahlen zur Leistungs-
997 den Nutzen zumindest teilweise wie- fähigkeit der Früherkennung genannt
der zunichte machen. Gefahr für Kompli- werden, dann geschieht das meist so, wie
kationen besteht für zwei Gruppen von in diesem Artikel der NZZ: «Studien haben
Teilnehmern: Erstens für die Patienten, die gezeigt, dass Mammografie-Screening –
eine falsch-positive Diagnose erhalten. wenn es die Qualitätsstandards erfüllt –
Früherkennung hat für sie die Folge, dass bei Frauen zwischen 50 und 69 Jahren zu
einer Reduzierung der Brustkrebsmortalität um bis zu 33 Prozent beiträgt» (5). Das klingt beeindruckend, so als könnten von 100 Teilnehmern an Früherkennung 33 darauf hoffen, nicht an Krebs zu sterben. Doch das ist falsch. Dazu muss man wissen, wie diese Angabe zustande kommt. Auch hier spielt eine entscheidende Rolle, dass Krebs nur eine Minderheit bedroht. Von 1000 50-Jährigen, die nicht zur Früherkennung gehen, sterben in einem Zeitraum von zehn Jahren selten mehr als 10 an einem bestimmten Tumor. Es ist durchaus schon ein Erfolg, wenn Früherkennung es schafft, diese Rate auf 7 von 1000 zu verringern. Wenn wir diese Rate einmal als Beispiel nehmen, bedeutet das also: Ohne Früherkennung sterben 10 von 1000 Personen an Krebs, mit Früherkennung sterben 7 von 1000 Teilnehmern. Insgesamt verdanken also 3 von 1000 Teilnehmern der Früherkennung ihr Überleben des Tumors, 997 haben keinen Nutzen. Diese Verringerung von 10 auf 7 kann man nun auf zwei Weisen darstellen: Bezogen auf alle 1000 Teilnehmer hat Früherkennung das Risiko, an dem Krebs zu sterben, um 0,3 Prozentpunkte verringert (3 von 1000). Doch wenn man die 10 Krebstoten gleich 100 Prozent setzt, dann entsprechen 3 einer Verringerung um gewaltige 30 Prozent. Das Beispiel zeigt, dass sich der subjektive Eindruck vom Nutzen der Früherkennung allein durch den Rahmen, in dem man ihn darstellt, massiv beeinflussen lässt (6). Keine dieser Zahlen ist falsch, doch charakteristisch ist, dass in Früherkennungsbroschüren die Wahl des Bezugssystems fast immer unerwähnt bleibt. «Manche Organisationen, die ihrer Zielgruppe den Nutzen eines Screening-Projekts besonders eindrucksvoll darstellen wollen, bauen geradezu auf Zahlenblindheit» (7). Die Angewohnheit, bei der Beschreibung der Früherkennung die absoluten Zahlen zu vermeiden, führt auch dazu, dass kaum jemand über mögliche Nachteile der Suche nach Krebs nachzudenken beginnt. Wenn aber wie in dem Beispiel 997 von 1000 Teilnehmern keinen Nutzen von Früherkennung haben, bekommt die Frage, welche Folgen sie für diese überwältigende
540 A R S M E D I C I 1 1 q 2 0 0 4
SERIEq SÉRIE
Krebsvorsorge
Merk-
punkte
q Der Nutzen der Früherkennung wird oftmals überschätzt, die Risiken werden hingegen tendenziell unterschätzt.
q Ohne eine hinreichende Qualitätssicherung ist Früherkennung in der Gesamtbilanz eher schädlich.
q Probleme der Früherkennung sind Überdiagnosen und falschpositive oder falsch-negative Diagnosen, das heisst ein Tumor wird übersehen oder aber ein verdächtiger Befund erweist sich – nach weiteren Untersuchungen – als «Fehlalarm».
q Bei der Entscheidung für oder gegen Früherkennung spielt das individuelle Krebsrisiko eine wichtige Rolle.
q Ob Früherkennung tatsächlich die Sterblichkeit senkt und der Nutzen den Schaden überwiegt, lässt sich nur in aufwändigen randomisierten Prospektivstudien nachweisen. Bislang gibt es weltweit nur wenige derartige Studien.
Mehrheit haben kann, gleich eine ganz andere Relevanz.
Kosten der Krebsvorsorge
Befürworter von Screening-Programmen argumentieren häufig damit, dass ein einziger verhinderter Todesfall alle Bemühungen rechtfertige. Dieses Argument ist aus mehreren Gründen falsch. Denn nüchtern betrachtet verhindert Früherkennung ja den Tod nicht, sondern schiebt ihn auf. Die Frage muss also lauten: Wie hoch darf der Preis sein für die Verlängerung des Lebens? Das gilt sowohl für den gesundheit-
lichen Preis, den der Einzelne für die Teil-
nahme an Früherkennung bezahlen muss,
als auch für die finanziellen Belastungen
des Gesundheitswesens. Alle Länder haben
das Problem, dass für ihr Gesundheitswe-
sen nur begrenzte Finanzmittel zur Verfü-
gung stehen, die optimal eingesetzt wer-
den sollen. Die Frage ist deshalb, wie man
diese knappen Mittel so verwenden kann,
dass möglichst viele vorzeitige Todesfälle
vermieden werden. Das bedeutet, dass
Krebs-Früherkennung sich dem Vergleich
mit anderen Vorbeuge- und Vorsorgemass-
nahmen stellen muss. Denn selbst wenn
sich mit Früherkennung tatsächlich vorzei-
tige Krebstode vermeiden lassen, kann es
sein, dass sich mit demselben Geld auf ei-
nem anderen Gebiet mehr Lebensjahre
retten lassen würden. Deshalb gilt auch
für Früherkennungsprogramme, dass Auf-
wand und Nutzen in vernünftigem Ver-
hältnis zueinander stehen müssen, sonst
haben sie keine Berechtigung. Was hier
«vernünftig» bedeutet, ist allerdings
durchaus Ansichtssache. Fest steht, dass
Früherkennung in keinem Fall dazu führt,
dass Geld gespart wird, Reihenunter-
suchungen und die Qualitätskontrolle
kosten nun mal Geld. Meistens müssen
mehr als 1000 Teilnehmer untersucht
werden, damit ein einziger einen Nutzen
haben kann – die Zahlen können zwi-
schen einem von 800 bis einem von 5000
Teilnehmern liegen (8). Auch die Abklä-
rung falsch-positiver Befunde verschlingt
erhebliche Mittel. Je nach Methode und
Krebsart kann jedes Lebensjahr, das man
durch Früherkennung hinzuzugewinnen
hofft, zwischen 10 000 und einigen 100 000
Euro kosten. Für die Mammografie liegen
sie beispielsweise bei 15 000 bis 20 000
Schweizer Franken (9).
q
Literatur: 1. World Health Organization. National cancer control programmes: policies and managerial guidelines. 2002. 2. Statistisches Bundesamt. Deutschland Todesursachen 2000. Wiesbaden, 2002. 3. Loong TW. Understanding sensitivity and specificity with the right side of the brain. BMJ 2003; 327: 716–719.
4. Black WC, Haggstrom DA, Welch HG. All-cause mortality in randomized trials of cancer screening. J. Natl. Cancer Inst. 2002; 94: 167–173. 5. Brustkrebs in Europa Krebstodesursache Nr. 1. Neue Züricher Zeitung, 52. 19.6.2003. 6. Domenighetti G, D'Avanzo B, Egger M, Berrino F, Perneger T, Mosconi P et al. Womens perception of the benefits of mammography screening: populationbased survey in four countries. Int. J Epidemiol. 2003; 32: 816–821. 7. Gigerenzer G. Das Einmaleins der Skepsis: Über den richtigen Umgang mit Zahlen und Risiken. Berlin Verlag, 2002. 8. Rembold CM. Number Needed to screen: development of a statistic for disease screening. BMJ 1998; 317: 307–312. 9. Zwahlen M, Probst N, Baschung B, de Wolf CJ, Marty-Tschumi E, Borisch, B: Positionspapier zur Brustkrebsfrüherkennung durch Mammografie der Krebsliga Schweiz (KLS). Krebsliga Schweiz, 2003. 10. Woloshin S, Schwartz LM, Welch HG. Risk Charts: Putting Cancer in Context. Journal of the National Cancer Institute 2002; 94: 799–804. 11. Weymayr C, Koch K. Mythos Krebsvorsorge. Frankfurt, 2003.
Korrespondenzadresse: Klaus Koch
Herseler Strasse 28 D-50321 Brühl
Tel. 0049-2232 932970 Fax 0049-2232 932 971
E-Mail: kk@evibase.de
Interessenkonflikte: Christian Weymayr und Klaus Koch sind Autoren des Buchs «Mythos Krebsvorsorge – Schaden und Nutzen der Früherkennung», Eichborn Verlag, Frankfurt.
A R S M E D I C I 1 1 q 2 0 0 4 541