Transkript
Zu jung für Rheuma?
Die juvenile idiopathische Arthritis
FORTBILDUNG
Wenn man den Begriff «Rheuma» hört, ist die unmittelbare Assoziation nicht ein Kleinkind, sondern wohl eher ein älterer Mensch. Es ist aber niemand zu jung für Rheuma: Die juvenile idiopathische Arthritis, die häufigste rheumatische Erkrankung im Kindesalter, beginnt typischerweise im Kleinkindesalter von ein bis zwei Jahren! Glücklicherweise hat sich die Prognose in den letzten Jahren durch neue Therapieoptionen markant verbessert.
TRAUDEL SAURENMANN
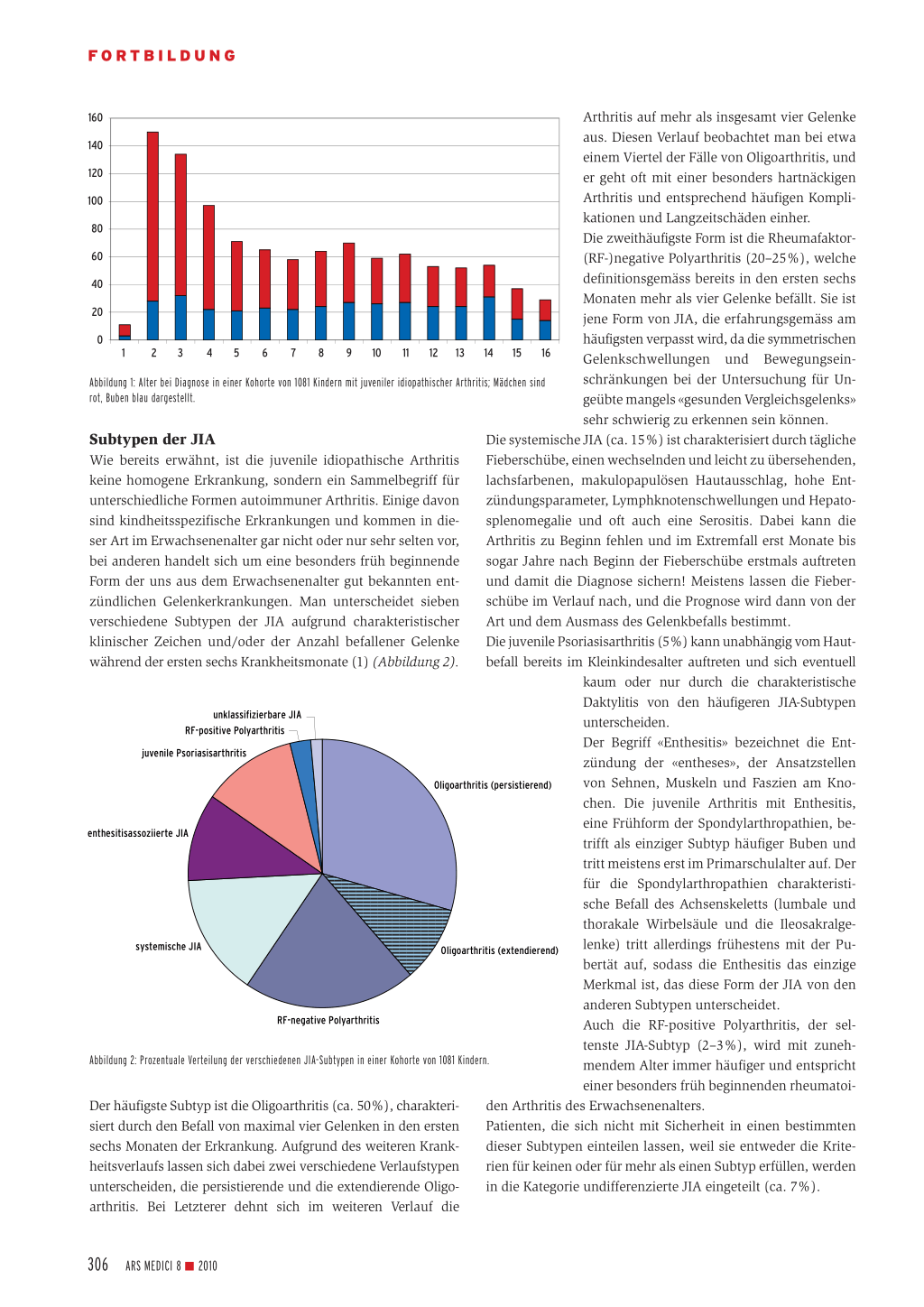
Diabetes! Noch viel weniger ist bekannt, dass die juvenile Arthritis bevorzugt im Kleinkindesalter auftritt – der Erkrankungsgipfel liegt im zweiten und dritten Lebensjahr. Noch immer wird die Diagnose deshalb besonders bei kleinen Kindern während Monaten bis sogar Jahren verpasst, weil sie aufgrund des jungen Alters differenzialdiagnostisch gar nicht in Erwägung gezogen wird. Wie das Diagramm (Abbildung 1) zeigt, sind besonders die Mädchen von einem so frühen Krankheitsbeginn betroffen, während die Erkrankungsrate bei den Buben über die gesamte Kindheit fast konstant bleibt. In Europa und der europäischstämmigen (weissen) Bevölkerung Nordamerikas ist die JIA die häufigste rheumatische Krankheit im Kindesalter. Die Daten aus anderen Ethnien sind rar, liefern aber Hinweise dafür, dass der Anteil der JIA an der Gesamtheit aller kindlich rheumatischen Krankheiten in anderen Ethnien kleiner, dafür Krankheiten wie das akute rheumatische Fieber oder der systemische Lupus erythematodes häufiger sind (6, 7). Auch die Häufigkeit der verschiedenen JIA-Subtypen scheint je nach Herkunft der Patienten unterschiedlich zu sein.
Die juvenile idiopathische Arthritis (JIA) ist eine neue Bezeichnung und Krankheitsdefinition der ILAR (International League of Associations of Rheumatologists), welche die früher gebrauchten Definitionen juvenile chronische Arthritis (Europa) oder juvenile rheumatoide Arthritis (Nordamerika) ersetzt (1). Unter dem Begriff JIA wird eine heterogene Gruppe von chronisch entzündlichen Gelenkerkrankungen zusammengefasst, welchen gemeinsam ist, dass sie 1. vor dem 16. Geburtstag beginnen 2. länger als sechs Wochen andauern und 3. keine fassbare Ursache für die Entzündung zeigen.
Das Krankheitsbild der juvenilen Arthritis taucht seit Mitte des 19. Jahrhunderts in der medizinischen Literatur auf und wurde 1897 vom Londoner Kinderarzt Sir Frederic Still erstmals systematisch beschrieben, weshalb es auch heute noch teilweise als Morbus Still bezeichnet wird (2). Vielen Ärzten, darunter auch vielen Kinderärzten, ist nicht bekannt, dass rheumatische Krankheiten im Kindesalter keine Seltenheit sind – etwa 1 bis 2 von 1000 Kindern sind davon betroffen (3–5). Damit sind rheumatische Krankheiten bei Kindern häufiger als zum Beispiel Krebserkrankungen oder
Merksätze
■ Rheumatische Krankheiten bei Kindern sind häufiger als zum Beispiel Krebserkrankungen oder Diabetes.
■ Heutzutage kann bei praktisch jedem betroffenen Kind eine komplette Remission der Arthritis erreicht werden, vorausgesetzt, es wird rechtzeitig einer adäquaten Behandlung zugeführt.
■ Wenn nur wenige Gelenke aktiv entzündet sind, können intraartikuläre Steroidinjektionen ausreichend sein, bei einer Polyarthritis werden frühzeitig Basismedikamente (meist Methotrexat) eingesetzt, bei ungenügendem Ansprechen im Verlauf zusätzlich ein TNF-α-Blocker.
■ Ab Diagnosestellung müssen die Kinder zu regelmässigen ophthalmologischen Screeninguntersuchungen mit der Spaltlampe geschickt werden.
ARS MEDICI 8 ■ 2010 305
FORTBILDUNG
160 Arthritis auf mehr als insgesamt vier Gelenke
140 aus. Diesen Verlauf beobachtet man bei etwa einem Viertel der Fälle von Oligoarthritis, und
120 er geht oft mit einer besonders hartnäckigen
100 Arthritis und entsprechend häufigen Kompli-
kationen und Langzeitschäden einher.
80
Die zweithäufigste Form ist die Rheumafaktor-
60 (RF-)negative Polyarthritis (20–25%), welche
40 definitionsgemäss bereits in den ersten sechs
Monaten mehr als vier Gelenke befällt. Sie ist 20 jene Form von JIA, die erfahrungsgemäss am
0 1
23
4 5 6 7 8 9 10 11 12 13 14 15 16
häufigsten verpasst wird, da die symmetrischen Gelenkschwellungen und Bewegungsein-
Abbildung 1: Alter bei Diagnose in einer Kohorte von 1081 Kindern mit juveniler idiopathischer Arthritis; Mädchen sind rot, Buben blau dargestellt.
schränkungen bei der Untersuchung für Ungeübte mangels «gesunden Vergleichsgelenks»
sehr schwierig zu erkennen sein können.
Subtypen der JIA
Die systemische JIA (ca. 15%) ist charakterisiert durch tägliche
Wie bereits erwähnt, ist die juvenile idiopathische Arthritis Fieberschübe, einen wechselnden und leicht zu übersehenden,
keine homogene Erkrankung, sondern ein Sammelbegriff für lachsfarbenen, makulopapulösen Hautausschlag, hohe Ent-
unterschiedliche Formen autoimmuner Arthritis. Einige davon zündungsparameter, Lymphknotenschwellungen und Hepato-
sind kindheitsspezifische Erkrankungen und kommen in die- splenomegalie und oft auch eine Serositis. Dabei kann die
ser Art im Erwachsenenalter gar nicht oder nur sehr selten vor, Arthritis zu Beginn fehlen und im Extremfall erst Monate bis
bei anderen handelt sich um eine besonders früh beginnende sogar Jahre nach Beginn der Fieberschübe erstmals auftreten
Form der uns aus dem Erwachsenenalter gut bekannten ent- und damit die Diagnose sichern! Meistens lassen die Fieber-
zündlichen Gelenkerkrankungen. Man unterscheidet sieben schübe im Verlauf nach, und die Prognose wird dann von der
verschiedene Subtypen der JIA aufgrund charakteristischer Art und dem Ausmass des Gelenkbefalls bestimmt.
klinischer Zeichen und/oder der Anzahl befallener Gelenke Die juvenile Psoriasisarthritis (5%) kann unabhängig vom Haut-
während der ersten sechs Krankheitsmonate (1) (Abbildung 2). befall bereits im Kleinkindesalter auftreten und sich eventuell
kaum oder nur durch die charakteristische
unklassifizierbare JIA RF-positive Polyarthritis
juvenile Psoriasisarthritis
Daktylitis von den häufigeren JIA-Subtypen unterscheiden. Der Begriff «Enthesitis» bezeichnet die Entzündung der «entheses», der Ansatzstellen
Oligoarthritis (persistierend)
von Sehnen, Muskeln und Faszien am Kno-
chen. Die juvenile Arthritis mit Enthesitis,
enthesitisassoziierte JIA
eine Frühform der Spondylarthropathien, betrifft als einziger Subtyp häufiger Buben und
tritt meistens erst im Primarschulalter auf. Der
für die Spondylarthropathien charakteristi-
sche Befall des Achsenskeletts (lumbale und
thorakale Wirbelsäule und die Ileosakralge-
systemische JIA
Oligoarthritis (extendierend)
lenke) tritt allerdings frühestens mit der Pubertät auf, sodass die Enthesitis das einzige
Merkmal ist, das diese Form der JIA von den
RF-negative Polyarthritis
anderen Subtypen unterscheidet. Auch die RF-positive Polyarthritis, der sel-
Abbildung 2: Prozentuale Verteilung der verschiedenen JIA-Subtypen in einer Kohorte von 1081 Kindern.
tenste JIA-Subtyp (2–3%), wird mit zunehmendem Alter immer häufiger und entspricht
einer besonders früh beginnenden rheumatoi-
Der häufigste Subtyp ist die Oligoarthritis (ca. 50%), charakteri- den Arthritis des Erwachsenenalters.
siert durch den Befall von maximal vier Gelenken in den ersten Patienten, die sich nicht mit Sicherheit in einen bestimmten
sechs Monaten der Erkrankung. Aufgrund des weiteren Krank- dieser Subtypen einteilen lassen, weil sie entweder die Krite-
heitsverlaufs lassen sich dabei zwei verschiedene Verlaufstypen rien für keinen oder für mehr als einen Subtyp erfüllen, werden
unterscheiden, die persistierende und die extendierende Oligo- in die Kategorie undifferenzierte JIA eingeteilt (ca. 7%).
arthritis. Bei Letzterer dehnt sich im weiteren Verlauf die
306 ARS MEDICI 8 ■ 2010
FORTBILDUNG
Präsentation
sogar fehlend sein (8). Charakteristische, diagnoseführende
Der Beginn einer juvenilen Arthritis kann ausserordentlich Symptome sind vor allem die eingeschränkte Beweglichkeit
unterschiedlich sein. Bei einigen Kindern tritt eine plötzliche, und Funktion der Gelenke – und die Schwellung!
oft sehr schmerzhafte Gelenkschwellung auf, die differenzial-
diagnostisch an ein unbemerktes Trauma oder eine septische Differenzialdiagnose bei Verdacht auf JIA
Arthritis/Osteomyelitis denken lässt und auch entsprechend Die Differenzialdiagnose der juvenilen Arthritis ist breit. Da die
abgeklärt werden muss. Diese Arthritis wird niemand verpassen. Diagnose eine Ausschlussdiagnose ist, steht man oft vor dem
Bei anderen ist der Beginn weniger akut und wird deshalb von Dilemma, wie viele Abklärungen wirklich nötig und sinnvoll
den Eltern oft während einiger Tage oder Wochen mit Salben sind. Jede Abklärung, die man macht, wird das Diagnose-
und Verbänden behandelt, bevor schliesslich wegen des ver- puzzle um ein Stück bereichern, aber keine ist alleine zielfüh-
zögerten Heilungsverlaufs ein Arzt kon-
rend oder beweisend.
sultiert wird. Bei sehr kleinen Kindern,
Wichtige Differenzialdiagnosen sind In-
die Schmerzen nicht verbalisieren kön-
fektionen, allen voran natürlich die
nen und einem subakuten Beginn mit
septische Arthritis, die vor allem bei per-
symmetrischem Gelenkbefall, fällt den
akutem Beginn, jungem Kind, Mon-
Eltern oft zuerst ein verändertes Verhal-
arthritis und hohen Entzündungspara-
ten ihres Kindes auf: Es bleibt am Mor-
metern mit oder ohne Fieber unbedingt
gen im Bett liegen, ist weinerlich, unlus-
ausgeschlossen werden muss (Gelenk-
tig, wirkt krank und will ständig auf
punktion!). Aber auch die Borreliose ist
dem Arm herumgetragen werden. Erst
eine wichtige Differenzialdiagnose, vor
nach einiger Zeit wird es langsam sein
allem bei rezidivierenden Schwellungen
normales Spielverhalten wieder aufneh-
grosser Gelenke. Die häufigste Ursache
men und herumlaufen und wirkt am
für Arthritiden im Kindesalter sind para-
Nachmittag dann oft ganz gesund, als
und postinfektiöse transiente Arthriti-
ob nichts gewesen wäre. Dieses Kind
den, die bei praktisch allen bekannten
zeigt die typischen Symptome der Mor-
Erregern beschrieben worden sind, aber
gensteifigkeit, aber die Eltern können
natürlich auch nach banalen Erkältun-
das Verhalten als «Mödeli» interpretie-
gen auftreten können. Am bekanntesten
ren, ein erzieherisches statt ein medizi-
ist die Coxitis fugax, aber auch andere,
nisches Problem, und berichten davon
meist grosse Gelenke können davon be-
meistens erst auf gezieltes Fragen! Erst
troffen sein.
wenn sich nach einigen Wochen zuneh-
Mechanische (nicht primär entzündliche)
mende Kontrakturen entwickeln, wird
Ursachen für eine Gelenkproblematik
die Krankheit offensichtlich und ein
sind altersabhängig sehr verschieden
Arzt konsultiert (Abbildung 3).
und reichen vom Scheibenmeniskus
Als Extrembeispiel gibt es auch Kinder,
und M. Perthes beim kleinen Kind bis
bei denen zwar ein polyartikulärer Ge-
zur Epiphysiolyse und Osteochondrose
lenkbefall praktisch aller grossen und
(Osteochondritis dissecans) in der Prä-
kleinen Gelenke besteht, der aber so
pubertät. Auch Ermüdungsfrakturen und
schleichend begonnen hat, dass sich auch grössere Kinder an den Beginn nicht genau erinnern können. Die Symptome bestehen aus einer langsam
Abbildung 3: 5-jähriges Mädchen mit polyartikulärer JIA und ausgeprägten Gelenkskontrakturen, die sich auf die gesamte Körperhaltung auswirken und zu sekundären Fehlstellungen in nicht befallenen Gelenken führen.
Knochentumore gehören zu dieser differenzialdiagnostischen Gruppe. Eine wichtige, wenn auch glücklicherweise seltene Differenzialdiagnose von
zunehmenden Bewegungseinschrän-
Knochen- und Gelenksymptomen bei
kung und Kraftlosigkeit, ohne ins Auge springende Schwellung Kindern sind Leukämien und metastasierende Neoplasien. Ein
der Gelenke, ohne subjektive Schmerzen und vor allem teil- Differenzialblutbild gehört deshalb immer zu den Grundab-
weise auch ohne irgendwelche systemischen Entzündungszei- klärungen und vor Beginn einer systemischen Steroidtherapie
chen im Labor. Ein Mädchen kam erst zum Arzt, als sie wegen sollte im Zweifelsfall eine Knochenmarkpunktion durchge-
der Steifigkeit und Kraftlosigkeit ihrer Finger die Fahrrad- führt werden.
bremse nicht mehr betätigen konnte, ein anderes konnte beim Andere Differenzialdiagnosen, die bei entsprechender Ana-
Schreiben von Prüfungen nicht mehr mithalten.
mnese erwogen werden müssen, sind die Hämophilien, Hämo-
Die JIA kann also sehr unterschiedliche Symptome verursa- globinopathien (Thalasämie), Vaskulitiden (Purpura Schön-
chen. Schmerzen allein (d.h. ohne zusätzliche Symptomatik) lein Hennoch), Endokrinopathien, Stoffwechselstörungen und
sind für die juvenile Arthritis nicht charakteristisch, ja, die Knochendysplasien, sowie die periodischen Fiebersyndrome
Schmerzen können bei der JIA subjektiv durchaus gering bis (z.B. familiäres Mittelmeerfieber) oder Kollagenosen (9).
308 ARS MEDICI 8 ■ 2010
ZU JUNG FÜR RHEUMA?
Therapie und Verlauf
Früher ging man davon aus, dass die
juvenile Arthritis eine Kinderkrankheit
sei, die sich mit der Pubertät aus-
wächst oder zumindest abschwächt
und schon a priori viel harmloser ver-
laufe als die adulten Krankheitsfor-
men. Erst durch Langzeit-Verlaufsstu-
dien Ende des letzten Jahrhunderts
konnte gezeigt werden, dass die Mehr-
zahl der Kinder (rund 80%) auch als
Erwachsene weiter an aktiven Arthriti-
den leidet und die radiologischen Ver-
änderungen im Kindesalter zwar an-
ders, aber leider nicht weniger gravie-
rend sind als bei Erwachsenen. Eine
anhaltende Gelenkentzündung führt
zu irreversiblen Schädigungen von
Knorpel und Knochen und damit zur
Früharthrose mit allen damit verbun-
denen Folgen. Je mehr Gelenke betroffen sind, je länger die Dauer der Arthritis und je aktiver die Entzündung,
Abbildung 5: Radiologische Veränderungen durch eine unbehandelte JIA bei einem 8-jährigen Kind nach etwa vier Jahren Krankheitsverlauf: deutlich akzelerierte Ossifikation und Deformation der Carpalia des befallenen linken Handgelenks, verglichen mit der gesunden rechten Seite, weitgehende Ankylose der Intervertebralgelenke und Dornfortsätze der Halswirbelsäule, Destruktion beider Hüftgelenke.
desto schneller werden irreversible
Schäden entstehen und umso gravierender sind die Langzeit- tionen ausreichend sein, bei einer Polyarthritis werden früh-
auswirkungen. Bei Kindern im Wachstum führt die Arthritis zeitig Basismedikamente, meistens Methotrexat, eingesetzt
nicht nur zu den oben beschriebenen Gelenkdestruktionen, und bei ungenügendem Ansprechen im Verlauf zusätzlich ein
sondern zusätzlich auch zu unterschiedlichen Wachstumsstö- TNF-α-Blocker. Die Dosierung der Medikamente wird auf die
rungen, welche funktionell und ästhetisch zusätzlich beein- Körpermasse berechnet, wobei es wichtig zu wissen ist, dass
trächtigend sind.
Kinder oftmals vergleichsweise deutlich höhere Dosen als Er-
Das A und O der Behandlung ist deshalb eine früh einsetzende, wachsene für einen vergleichbaren Effekt benötigen (10–12).
genügend aggressive Therapie mit dem Ziel einer vollständi-
gen Remission der Arthritis! Dank der Einführung von Metho- An das Uveitisrisiko denken!
trexat in den Neunzigerjahren und insbesondere seit dem Auf- Die wichtigste extraartikuläre Manifestation der JIA ist die
kommen der Biologika (vor allem der TNF-α-Blocker) um die Uveitis oder Iridozyklitis, die bei etwa 15 Prozent aller Kinder
Jahrtausendwende hat sich die Prognose für Kinder mit JIA mit JIA auftritt und häufig asymptomatisch beginnt. Unbehan-
dramatisch verbessert. Heutzutage kann bei praktisch jedem delt führt sie in über 50 Prozent der Fälle zur Erblindung. Die
betroffenen Kind eine komplette Remission der Arthritis er- rechtzeitige Erfassung einer möglichen Augenentzündung ist
reicht werden, vorausgesetzt, es wird rechtzeitig einer adä- deshalb ein zentrales Anliegen bei der Betreuung von Kindern
quaten Behandlung zugeführt. Diese neuen Therapiemöglich- mit JIA. Ab Diagnosestellung müssen die Kinder zu regelmäs-
keiten sind ein enormer Gewinn, gleichzeitig aber auch eine sigen ophthalmologischen Screeninguntersuchungen mit der
grosse Verpflichtung. Die Diagnose der JIA darf nicht mehr ver- Spaltlampe geschickt werden, und Eltern (und Augenärzte!)
passt werden. In einer Zeit, müssen immer wieder daran erinnert werden, diese Vorsichts-
in der die juvenile Arthritis massnahme einzuhalten (13).
endlich behandelbar ist, Das Risiko einer Uveitis ist je nach JIA-Subtyp sehr unter-
darf kein Kind mehr durch schiedlich. Am häufigsten ist die Uveitis bei Kindern mit ex-
diese Krankheit invalid tendierender Oligoarthritis (rund 30%), bei der systemischen
werden!
JIA und der RF-positiven Polyarthritis ist sie hingegen prak-
Die konkrete Behandlung tisch inexistent. Je jünger das Kind bei Diagnose der JIA ist,
im Einzelfall erfolgt indivi- desto höher ist das Risiko einer Uveitis. Auch der Nachweis
duell, dem Krankheitsver- von ANA (antinukleären Antikörpern) ist mit einem deutlich
Abbildung 4: Bei diesem Mädchen mit JIA hat der Befall beider Kiefergelenke zu einer ausgeprägten Wachstumsstörung des Unterkiefers («birds face») geführt.
lauf angepasst. Wenn nur wenige Gelenke aktiv entzündet sind, können intraartikuläre Steroidinjek-
erhöhten Risiko assoziiert, und Mädchen haben häufiger eine Uveitis als Buben. Der genaue Zusammenhang zwischen der Arthritis und der Uveitis ist aber trotz jahrelanger Forschung weiterhin unklar (14).
ARS MEDICI 8 ■ 2010 309
FORTBILDUNG
Wachstumstörungen durch JIA Die zweite wichtige extraartikuläre Komplikation der JIA ist die Wachstumsstörung. Einerseits kann die Entzündung lokal durch die Hyperämie der gelenknahen Epiphysenfuge zu einem beschleunigten Wachstum führen, andererseits kann diese vorzeitige Knochenreifung sekundär aber auch zu einem frühzeitigen Verschluss der Epiphysenfuge und damit zu einem vorzeitigen Wachstumsabschluss führen, sodass der Effekt auf das Knochenwachstum auch bei lokalisierter Entzündung sehr unterschiedlich ausfallen kann. Bei Knochen mit enchondralem Wachstum (Handgelenk, Kiefergelenk) befindet sich die Wachstumsschicht direkt unter dem Gelenkknorpelüberzug und ist damit dem schädigenden Einfluss der Entzündung viel direkter ausgesetzt. Dadurch kommt es dort sehr viel schneller zu einer vorzeitigen Ossifikation (Carpalia), Deformierung und Beeinträchtigung des Wachstums, welche sich dann auf das Wachstum der ganzen Hand respektive des ganzen Unterkiefers auswirken (Abbildung 4). Bei einer starken systemischen Entzündung kommt es zu einer katabolen Stoffwechsellage, welche sich negativ auf das generelle Körperwachstum auswirkt. Bei Kindern mit lang dauernder systemischer Entzündung resultiert deshalb oft ein Knick in der Wachstumskurve oder sogar ein Wachstumsstopp vom Moment des Krankheitsbeginns an. Auch die Pubertätsentwicklung ist meistens verzögert. Bei Patienten mit langjährigem, unkontrolliertem Krankheitsverlauf kommt es durch die Kombination von lokalen und systemischen Wachstumsstörungen zu einem charakteristischen Bild erworbener Dysmorphien (Kleinwuchs, hypoplastische Extremitäten, Retrognathie, verplumpte Finger und Zehen), das umso ausgeprägter ist, je früher die JIA begonnen hat (15, 16).
Weitere Komplikationen durch JIA Am Gelenk selbst kommt es durch die anhaltende Entzündung zur Zerstörung des Knorpels und der Gelenkkonfiguration, das heisst einer sekundären Arthrose mit allen bekannten Folgen. Die chronische Entzündung kann aber auch zur Ankylose befallener Gelenke, insbesondere beispielsweise an der Halswirbelsäule (Abbildung 5), führen. Die Entzündung begünstigt zudem das Auftreten von Osteonekrosen, eine gefürchtete Komplikation besonders am Hüftgelenk. Eine lebensbedrohliche Komplikation, vor allem bei Patienten mit systemischer JIA, ist das Makrophagen-Aktivierungs-Syndrom (MAS), früher auch Hämophagozytose genannt. Dabei kommt es zu einer massiven, unkontrollierten systemischen Entzündungsreaktion, die mit Multiorganversagen und disseminierter intravasaler Gerinnung einhergehen kann.
Zusammenfassung Rheumatische Krankheiten sind im Kindesalter viel häufiger als allgemein angenommen wird. Die juvenile idiopathische Arthritis ist keine harmlose Kinderkrankheit, sondern sie führt unbehandelt zu erheblichen Folgeschäden und entstellenden Wachstumsstörungen. Neben den Gelenken kann sie auch die Augen befallen (Uveitis), weswegen regelmässige ophthalmologische Kontrollen wichtig sind.
Mit den heutigen Therapieoptionen kann die JIA hervorragend
behandelt und in praktisch allen Fällen zur kompletten Remis-
sion gebracht werden. Sie heilt aber in den wenigsten Fällen
ganz aus, sondern dauert bei rund 80 Prozent der Patienten
auch im Erwachsenenalter an. Die JIA kann ohne subjektive
Schmerzen verlaufen, systemische Entzündungszeichen (Sen-
kung, CRP) können fehlen. Sie ist besonders häufig bei sehr
jungen Kleinkindern und wird gerade in dieser Altergruppe am
häufigsten verpasst, weil Rheuma bei Kleinkindern differen-
zialdiagnostisch oft gar nicht erwogen wird: «zu jung für
Rheuma!»
■
Korrespondenzadresse: PD Dr. Rotraud K. Saurenmann
Pädiatrische Rheumatologie Universitäts-Kinderspital Steinwiesstrasse 75 8032 Zürich Tel. 044-266 78 38 Fax 041-266 78 14
E-Mail: traudel.saurenmann@kispi.uzh.ch
Interessenkonflikte: keine deklariert
Literatur: 1. Petty RE et al.: International League of Associations for Rheumatology classification of juvenile
idiopathic arthritis: second revision, Edmonton, 2001. J Rheumatol 2004; 31(2): 390–392. 2. Still GF: On a form of chronic joint disease in children. Medico Chirurgical Transactions 1896. 80:
47—59. 3. Berntson L et al.: Incidence of juvenile idiopathic arthritis in the Nordic countries. A population
based study with special reference to the validity of the ILAR and EULAR criteria. J Rheumatol 2003; 30(10): 2275—2282. 4. Manners PJ, Diepeveen DA: Prevalence of juvenile chronic arthritis in a population of 12-year-old children in urban Australia. Pediatrics 1996; 98(1): 84—90. 5. Manners PJ, Bower C: Worldwide prevalence of juvenile arthritis: Why does it vary so much? J Rheumatol 2002; 29(7): 1520–1530. 6. Kurahara D et al.: Ethnic differences in risk for pediatric rheumatic illness in a culturally diverse population. J Rheumatol 2002; 29(2): 379–383. 7. Saurenmann RK et al.: Epidemiology of juvenile idiopathic arthritis in a multiethnic cohort: ethnicity as a risk factor. Arthritis Rheum 2007; 56(6): 1974—1984. 8. McGhee JL et al.: Identifying children with chronic arthritis based on chief complaints: absence of predictive value for musculoskeletal pain as an indicator of rheumatic disease in children. Pediatrics 2002; 110: 354—359. 9. Saurenmann RK: Differenzialdiagnose von Schmerzen des Bewegungsapparats bei Kindern und Jugendlichen. Paediatria 2009; 3: 21—25. 10. Hayward K, Wallace CA: Recent developments in anti-rheumatic drugs in pediatrics: treatment of juvenile idiopathic arthritis. Arthritis Res Ther 2009; 11(1): 216. 11. Klein A, Horneff G: Treatment strategies for juvenile idiopathic arthritis. Expert Opin Pharmacother 2009; 10(18): 3049—3060. 12. Zulian F et al.: Comparison of intra-articular triamcinolone hexacetonide and triamcinolone acetonide in oligoarticular juvenile idiopathic arthritis. Rheumatology (Oxford) 2003; 42(10): 1254—1259. 13. Cassidy J et al.: Ophthalmologic examinations in children with juvenile rheumatoid arthritis. Pediatrics 2006; 117(5): 1843—1845. 14. Saurenmann RK et al.: Prevalence, risk factors, and outcome of uveitis in juvenile idiopathic arthritis: a long-term followup study. Arthritis Rheum 2007; 56(2): 647—657. 15. Simon S, Whiffen J, Shapiro F: Leg-length discrepancies in monoarticular and pauciarticular juvenile rheumatoid arthritis. J Bone Joint Surg Am 1981; 63(2): 209—215. 16. Truckenbrodt H, Hafner R: General and local growth disorders in chronic arthritis in childhood. Schweiz Med Wochenschr 1991; 121(17): 608—620.
In der gedruckten Ausgabe dieses Beitrags finden Sie die Abbildungen 3 bis 5, die aus urheberrechtlichen Gründen nicht in der Online-Version publiziert werden.
310 ARS MEDICI 8 ■ 2010