Transkript
Schwerpunkt
Was tun bei einem ersten anfallsverdächtigen Ereignis?
Ärzte in Haus- und Kinderarztpraxen oder Notfallstationen sind häufig konfrontiert mit Kindern oder Jugendlichen, die ein erstes anfallsverdächtiges Ereignis erlitten haben. Die folgenden Ausführungen sollen bei der Beurteilung des Ereignisses sowie bei der Planung weiterer Massnahmen helfen.
Von Florian Bauder
Anfallsverdächtige Ereignisse sind im Kindes- und Jugendalter häufig und führen nicht selten zu grosser Verunsicherung der Betroffenen und ihres Umfelds. Diese Ereignisse gehören zu den häufigen Gründen für notfallmässige Konsultationen bei Haus- und Kinderärzten sowie auf Notfallstationen der Kinderspitäler. Im Folgenden geht es darum, wie wir dabei vorgehen und welche Überlegungen wir anstellen. Das Ziel ist eine möglichst genaue Diagnose, um das Kind oder die jugendliche Person und ihre Familien möglichst gut zu beraten und das Wiederholungsrisiko abzuschätzen sowie eine Therapie einzuleiten. Zuerst ist es wichtig zu betonen, dass die Differenzialdiagnose von anfallsverdächtigen Ereignissen breit ist und neben epileptischen Anfällen eine grosse Zahl von anderen Störungen infrage kommen, von harmlos und häufig bis selten und potenziell bedrohlich (z.B. Herzrhythmusstörungen oder kardiale Ausflusstraktobstruktionen). Diese gilt es nicht zu verpassen. Wie meistens in der Medizin und im Speziellen in der Neurologie spielt die Anamnese in der Abklärung die wichtigste Rolle und liefert den grössten Anteil für die Diagnosestellung. Dabei geht es in erster Linie um eine möglichst genaue Beschreibung des Anfallsereignisses durch die Beobachter, aber ebenso um die Beschreibung aus der Sicht des betroffenen Kindes oder der betroffenen jugendlichen Person. In welcher Situation ist das Ereignis aufgetreten? Während körperlicher Anstrengung, in Ruhe oder im Schlaf? Ist die Erinnerung erhalten oder war das Bewusstsein beeinträchtigt, gab es vorausgehende Symptome? Wenn ja, welche und in welchem Zeitraum? Nicht immer können die Personen, die das Ereignis direkt beobachtet haben, auch befragt werden, weil sie nicht in der Praxis oder im Spital dabei sind. Das kann zu falschen Annahmen führen und trägt zur diagnostischen Unsicherheit bei. Die mittlerweile hohe Verfügbarkeit von Smartphones mit Videofunktion ermöglicht immer häufiger eine objektivere Dokumentation von Anfallsereignissen als die blosse Schilderung der (häufig unter hohem emotionalem Stress stehenden) Angehörigen und ist in den letzten Jahren zu einem wichtigen diagnostischen Hilfsmittel geworden (1). Tabelle 1 stellt anamnestische und klinische Unterschiede zwischen epileptischen Anfällen, Synkopen und dissoziativen/funktionellen/nicht epileptischen Anfällen dar.
Speziell möchte ich darauf hinweisen, dass es bei Synkopen nicht selten zu motorischen Phänomenen kommt (konvulsive Synkope), zum Beispiel in Form von polytopen kurzen irregulären Myoklonien, die auch nur einseitig sein können, oder auch einer Tonisierung. Die motorischen Phänomene treten erst im Verlauf der Synkope auf, meistens, wenn das betroffene Kind oder der betroffene Jugendliche bereits am Boden liegt und nicht schon zu Beginn im Stehen im Unterschied zum epileptischen Anfall (2). Tabelle 2 listet andere häufige Differenzial diagnosen von epileptischen Anfällen auf.
Laboruntersuchungen
Die Rolle von ungezielten (d.h. ohne anamnestische oder klinische Anhaltspunkte indizierte) Laboruntersuchungen ist gering; im Wesentlichen geht es bei den Blutunter suchungen darum abzuklären, ob es sich um einen akut-symptomatischen Anfall gehandelt haben könnte, beispielsweise bedingt durch Hypoglykämie, Hypokalzämie, Hyponatriämie oder Hypomagnesiämie. Diese sind vor allem bei Säuglingen von Bedeutung (3).
Die Anamnese spielt in der Abklärung die wichtigste Rolle und liefert den grössten Anteil für die Diagnosestellung.
Es gibt keinen Laborparameter, der zuverlässig nicht epileptische von epileptischen Anfällen unterscheiden kann. Die Kreatinkinase kann nach epileptischen Anfällen erhöht sein, besonders nach generalisiert tonisch-klonischen Anfällen, muss aber nicht. Ebenso können epileptische Anfälle postiktal zu einem erhöhten Prolaktinwert führen, aber auch dieser Laborparameter ist dafür weder sehr sensitiv noch spezifisch. Eine Lumbalpunktion soll in der initialen Diagnostik nur erwogen werden bei Verdacht auf Meningitis oder Enzephalitis, besonders bei jungen Säuglingen.
Elektroenzephalogramm (EEG)
Dieser Untersuchung kommt die grösste Bedeutung zu, wenn die Anamnese ein epileptisches Ereignis wahrscheinlich macht. Das EEG ist aber nicht geeignet, Epilepsie auszuschliessen, denn nur bei ca. 70 Prozent der Epilepsie-Betroffenen zeigt das EEG auch interiktal typische Veränderungen (2).
2/24 Pädiatrie
7
Schwerpunkt
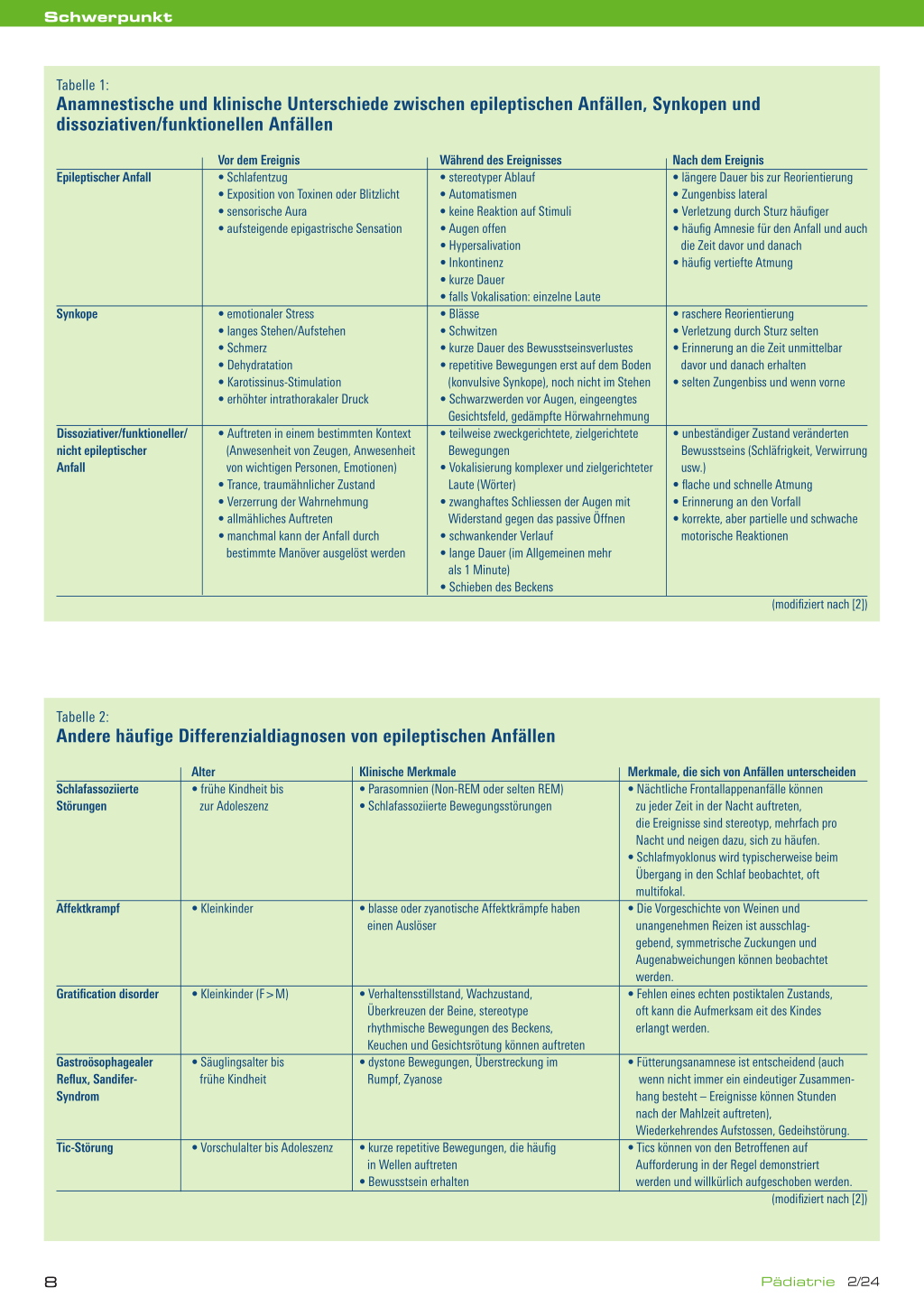
Tabelle 1:
Anamnestische und klinische Unterschiede zwischen epileptischen Anfällen, Synkopen und dissoziativen/funktionellen Anfällen
Vor dem Ereignis
Epileptischer Anfall
• Schlafentzug
• Exposition von Toxinen oder Blitzlicht
• sensorische Aura
• aufsteigende epigastrische Sensation
Synkope
• emotionaler Stress
• langes Stehen/Aufstehen
• Schmerz
• Dehydratation
• Karotissinus-Stimulation
• erhöhter intrathorakaler Druck
Dissoziativer/funktioneller/ • Auftreten in einem bestimmten Kontext
nicht epileptischer
(Anwesenheit von Zeugen, Anwesenheit
Anfall
von wichtigen Personen, Emotionen)
• Trance, traumähnlicher Zustand
• Verzerrung der Wahrnehmung
• allmähliches Auftreten
• manchmal kann der Anfall durch
bestimmte Manöver ausgelöst werden
Während des Ereignisses • stereotyper Ablauf • Automatismen • keine Reaktion auf Stimuli • Augen offen • Hypersalivation • Inkontinenz • kurze Dauer • falls Vokalisation: einzelne Laute • Blässe • Schwitzen • kurze Dauer des Bewusstseinsverlustes • repetitive Bewegungen erst auf dem Boden
(konvulsive Synkope), noch nicht im Stehen • Schwarzwerden vor Augen, eingeengtes
Gesichtsfeld, gedämpfte Hörwahrnehmung • teilweise zweckgerichtete, zielgerichtete
Bewegungen • Vokalisierung komplexer und zielgerichteter
Laute (Wörter) • zwanghaftes Schliessen der Augen mit
Widerstand gegen das passive Öffnen • schwankender Verlauf • lange Dauer (im Allgemeinen mehr
als 1 Minute) • Schieben des Beckens
Nach dem Ereignis • längere Dauer bis zur Reorientierung • Zungenbiss lateral • Verletzung durch Sturz häufiger • häufig Amnesie für den Anfall und auch
die Zeit davor und danach • häufig vertiefte Atmung
• raschere Reorientierung • Verletzung durch Sturz selten • Erinnerung an die Zeit unmittelbar
davor und danach erhalten • selten Zungenbiss und wenn vorne
• unbeständiger Zustand veränderten Bewusstseins (Schläfrigkeit, Verwirrung usw.)
• flache und schnelle Atmung • Erinnerung an den Vorfall • korrekte, aber partielle und schwache
motorische Reaktionen
(modifiziert nach [2])
Tabelle 2:
Andere häufige Differenzialdiagnosen von epileptischen Anfällen
Alter
Klinische Merkmale
Schlafassoziierte
• frühe Kindheit bis
• Parasomnien (Non-REM oder selten REM)
Störungen
zur Adoleszenz
• Schlafassoziierte Bewegungsstörungen
Affektkrampf
• Kleinkinder
• blasse oder zyanotische Affektkrämpfe haben
einen Auslöser
Gratification disorder • Kleinkinder (F > M)
• Verhaltensstillstand, Wachzustand,
Überkreuzen der Beine, stereotype
rhythmische Bewegungen des Beckens,
Keuchen und Gesichtsrötung können auftreten
Gastroösophagealer
• Säuglingsalter bis
• dystone Bewegungen, Überstreckung im
Reflux, Sandifer-
frühe Kindheit
Rumpf, Zyanose
Syndrom
Tic-Störung
• Vorschulalter bis Adoleszenz • kurze repetitive Bewegungen, die häufig
in Wellen auftreten
• Bewusstsein erhalten
Merkmale, die sich von Anfällen unterscheiden • Nächtliche Frontallappenanfälle können
zu jeder Zeit in der Nacht auftreten, die Ereignisse sind stereotyp, mehrfach pro Nacht und neigen dazu, sich zu häufen. • Schlafmyoklonus wird typischerweise beim Übergang in den Schlaf beobachtet, oft multifokal. • Die Vorgeschichte von Weinen und unangenehmen Reizen ist ausschlaggebend, symmetrische Zuckungen und Augenabweichungen können beobachtet werden. • Fehlen eines echten postiktalen Zustands, oft kann die Aufmerksam eit des Kindes erlangt werden.
• Fütterungsanamnese ist entscheidend (auch wenn nicht immer ein eindeutiger Zusammenhang besteht – Ereignisse können Stunden nach der Mahlzeit auftreten), Wiederkehrendes Aufstossen, Gedeihstörung.
• Tics können von den Betroffenen auf Aufforderung in der Regel demonstriert werden und willkürlich aufgeschoben werden. (modifiziert nach [2])
8 Pädiatrie 2/24
Schwerpunkt
Epilepsie bleibt eine klinische Diagnose, definiert durch das Auftreten von mindestens 2 unprovozierten Anfällen oder einem unprovozierten Anfall mit > 60%igem Risiko für weitere Anfälle in den nächsten 10 Jahren oder aber beim Vorliegen eines Epilepsiesyndroms (4). Das heisst, dass eine Epilepsiediagnose im Grunde auch ohne EEG möglich ist. Aber das EEG hilft häufig bei der Unterscheidung zwischen epileptischen und nicht epileptischen Ereignissen, hilft bei der Klassifikation einer Epilepsie oder erlaubt gelegentlich die Diagnose eines Epilepsiesyndroms. Der Zeitpunkt des EEG spielt insofern eine Rolle, als dass EEG-Ableitungen innerhalb von 24 Stunden nach dem Anfall häufiger epilepsietypische Veränderungen zeigen als Ableitungen in grösserem zeitlichem Abstand zum Anfall (5). Andererseits zeigen die früh postiktal ableiteten EEGs auch häufiger unspezifische postiktale, zum Teil kontrollbedürftige Befunde, sodass eine zeitnah zum Anfall durchgeführte EEG-Untersuchung nur in Ausnahmefällen medizinisch indiziert ist (6). EEG-Untersuchungen, die sowohl im Wachzustand als auch im Schlaf durchgeführt werden, haben die grösste diagnostische Aussagekraft und sind Wach-EEGs überlegen (7). Besonders bei jüngeren Kindern lässt sich durch eine gute Information der Familien vor der Untersuchung und eine individualisierte und umsichtige Planung des Untersuchungszeitpunkts erreichen, dass die Kinder während des EEGs einschlafen. Bei grösseren Kindern (ab Kindergartenalter) wird in der Regel zuerst ein Wach-EEG angefertigt und bei unauffälligem Befund und anhaltendem Epilepsieverdacht durch ein Schlafentzugs-EEG ergänzt.
Bildgebung
Die zerebrale Bildgebung spielt in der Epilepsiediagnostik zweifellos eine grosse Rolle, ist aber nicht bei jedem von Epilepsie betroffenen Kind indiziert. Dabei ist die Magnetresonanztomographie (MRT) die Modalität der Wahl und hat die Computertomographie (CT) weitgehend abgelöst. Die CT ist weniger sensitiv und spezifisch und geht mit einer nicht zu unterschätzenden Strahlenbelastung einher. Eine notfallmässige Bildgebung ist nur ausnahmsweise nötig, falls Kinder nach dem Anfall neurologisch auffällig bleiben (z.B. fokale Ausfälle bestehen bleiben oder das Bewusstsein trotz beendetem Anfall anhaltend gestört bleibt). In der Kinderepileptologie hat es sich sonst bewährt, nach einem anfallsverdächtigen Ereignis zuerst die Diagnostik mit EEG durchzuführen und erst anschliessend die Indikation für eine MRT-Untersuchung zu prüfen. Dies ermöglicht es, die MRT-Untersuchung gezielter und mit präziserer Fragestellung durchzuführen, was wiederum deren diagnostischen Wert erhöht.
Konkretes Vorgehen, falls ein epileptisches Ereignis vermutet wird:
• Anmeldung für eine EEG-Untersuchung
• Information der Kinder oder Jugendlichen und ihrer Familien über Risikositua tionen, die (sicher bis zur Abklärung) gemieden werden sollen: kein unbeaufsichtigtes Baden oder Schwimmen, keine Teilnahme am motorisierten Strassenverkehr, konsequentes Tragen eines Velohelms und Meiden befahrener Strassen, kein ungesichertes Hochgeräteturnen und Klettern
• Von grosser Wichtigkeit ist es, mit dem Kind oder der jugendlichen Person und den Betreuungspersonen das konkrete Vorgehen bei einem erneuten Anfallsereignis zu besprechen. Wann soll wer benachrichtigt werden? Wann ist eine ärztliche Vorstellung nötig, wann soll der Rettungsdienst angefordert werden?
• Abhängig von der Art des Anfallsereignisse gegebenenfalls Abgabe eines anfallssuppressiven Notfallmedikaments
Korrespondenzadresse: Dr. med. Florian Bauder Leitender Arzt Kinderneurologie Sozialpädiatrisches Zentrum Kantonsspital Winterthur Brauerstrasse 15 8401 Winterthur E-Mail: florian.bauder@ksw.ch
Interessenlage: Der Autor erklärt, dass keine Interessenkonflikte im Zusammenhang mit diesem Artikel bestehen.
Literatur: 1. Ricci L et al.: Clinical utility of home videos for diagnosing epileptic seizures: a systematic review and practical recommendations for optimal and safe recording. Neurol Sci. 2021;42:1301-1309. 2.S ansevere AJ et al.: Diagnostic and Therapeutic Management of a First Unprovoked Seizure in Children and Adolescents With Focus on the Revised Diagnostic Criteria for Epilepsy. J Child Neurol. 2017;32:774-788. 3.V alencia I et al.: The role of routine serum laboratory tests in children presenting to the emergency department with unprovoked seizures. Clin Pediatr (Phila). 2003;42:511-517. 4.F isher RS et al.: ILAE official report: a practical clinical definition of epilepsy. Epilepsia. 2014;55:475-482. 5.K ing MA et al.: Epileptology of the first-seizure presentation: a clinical, electroencephalographic, and magnetic resonance imaging study of 300 consecutive patients. Lancet. 1998;352:1007-1011. 6.H irtz D et al.: Practice parameter: evaluating a first nonfebrile seizure in children: report of the quality standards subcommittee of the American Academy of Neurology, The Child Neurology Society, and The American Epilepsy Society. Neurology. 2000;55:616-623. 7.S hinnar S et al.: EEG abnormalities in children with a first unprovoked seizure. Epilepsia. 1994;35:471-476.
2/24 Pädiatrie
9