Transkript
CongressSelection
Vismodegib beim fortgeschrittenen Basalzellkarzinom
Langzeitwirksamkeit des Hedgehog-Inhibitors bestätigt
Die Bedeutung des Hedgehog-Signalwegs für das Tumorwachstum wurde erst vor wenigen Jahren deutlich. Bei manchen Patienten mit Basalzellkarzinomen, die einen Inhibitor dieses Signalwegs erhalten, ist bereits nach wenigen Wochen eine Schrumpfung des Tumors sichtbar.
A ls erster marktreifer Vertreter dieses Therapieprinzips ist Vismodegib für Erwachsene mit einem fortgeschrittenen Basalzellkarzinom, die nicht mittels Chirurgie oder Radiotherapie behandelt werden können, zugelassen. Diese Zulassung basiert auf den Daten der internationalen, nicht randomisierten Multizenterstudie ERIVANCE BCC, in der 104 Patienten mit metastasiertem (mBCC, n = 33) oder lokal fortgeschrittenem («locally advanced», laBCC, n = 71) Basalzellkarzinom täglich mit 150 mg Vismodegib behandelt wurden. Bei Progression oder untolerierbarer Toxizität wurde die Therapie abgebrochen, sonst unverändert fortgeführt. Bereits in der primären Auswertung lagen die Gesamtansprechraten («overall response rate», ORR) bei 45 Prozent für das mBCC und bei 60 Prozent für das laBCC. Auf dem EADV in Amsterdam wurden die Ergebnisse der Langzeitauswertung vorgestellt, die 30 Monate nach der primären Auswertung und über 3 Jahre nach Therapiestart erfolgte. Die Gesamtansprechraten hatten sich mit 48,5 Prozent für das mBCC und
Zwei Beispiele aus der Praxis
60,3 Prozent für das laBCC kaum verändert. Die mediane Zeitdauer des Ansprechens hatte sich allerdings erhöht und lag bei 14,8 Monaten für das mBCC und bei 26,2 Monaten für das laBCC. Das progressionsfreie Überleben («progression free survival», PFS) betrug im Median 9,3 Monate (mBCC) beziehungsweise 12,9 Monate (laBCC). Im Gesamtüberleben erreichten die Patienten mit mBCC 33,4 Monate im Median, während dieser Wert für das laBCC auch in der aktuellen Auswertung noch nicht ermittelt werden konnte, da noch mehr als die Hälfte dieser Patienten am Leben war. Bezüglich der Nebenwirkungen gab es keine bösen Überraschungen, es bestätigten sich die Erfahrungen aus der primären Analyse.
CW
Quelle: A. Sekulic: Long-term safety and efficacy of vismodegib in patients with advanced basal cell carcinoma: final update (30-month) of the pivaotal ERIVANCE BCC study. Vortrag FC 04.3 beim 23. Kongress der European Academy of Allergology and Venereology (EADV), Amsterdam, 8. bis 12. Oktober 2014.
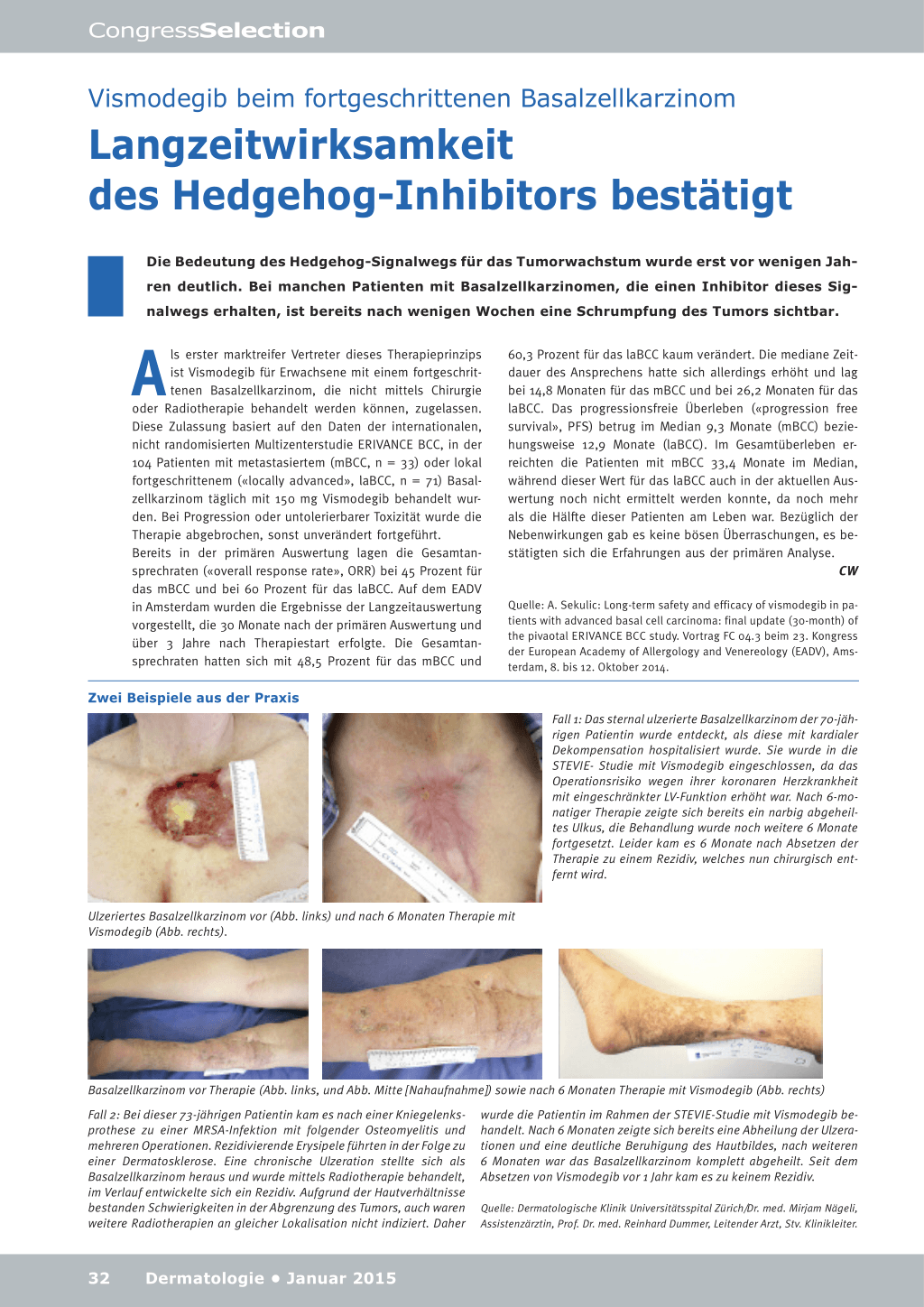
Fall 1: Das sternal ulzerierte Basalzellkarzinom der 70-jährigen Patientin wurde entdeckt, als diese mit kardialer Dekompensation hospitalisiert wurde. Sie wurde in die STEVIE- Studie mit Vismodegib eingeschlossen, da das Operationsrisiko wegen ihrer koronaren Herzkrankheit mit eingeschränkter LV-Funktion erhöht war. Nach 6-monatiger Therapie zeigte sich bereits ein narbig abgeheiltes Ulkus, die Behandlung wurde noch weitere 6 Monate fortgesetzt. Leider kam es 6 Monate nach Absetzen der Therapie zu einem Rezidiv, welches nun chirurgisch entfernt wird.
Ulzeriertes Basalzellkarzinom vor (Abb. links) und nach 6 Monaten Therapie mit Vismodegib (Abb. rechts).
Basalzellkarzinom vor Therapie (Abb. links, und Abb. Mitte [Nahaufnahme]) sowie nach 6 Monaten Therapie mit Vismodegib (Abb. rechts)
Fall 2: Bei dieser 73-jährigen Patientin kam es nach einer Kniegelenksprothese zu einer MRSA-Infektion mit folgender Osteomyelitis und mehreren Operationen. Rezidivierende Erysipele führten in der Folge zu einer Dermatosklerose. Eine chronische Ulzeration stellte sich als Basalzellkarzinom heraus und wurde mittels Radiotherapie behandelt, im Verlauf entwickelte sich ein Rezidiv. Aufgrund der Hautverhältnisse bestanden Schwierigkeiten in der Abgrenzung des Tumors, auch waren weitere Radiotherapien an gleicher Lokalisation nicht indiziert. Daher
wurde die Patientin im Rahmen der STEVIE-Studie mit Vismodegib behandelt. Nach 6 Monaten zeigte sich bereits eine Abheilung der Ulzerationen und eine deutliche Beruhigung des Hautbildes, nach weiteren 6 Monaten war das Basalzellkarzinom komplett abgeheilt. Seit dem Absetzen von Vismodegib vor 1 Jahr kam es zu keinem Rezidiv.
Quelle: Dermatologische Klinik Universitätsspital Zürich/Dr. med. Mirjam Nägeli, Assistenzärztin, Prof. Dr. med. Reinhard Dummer, Leitender Arzt, Stv. Klinikleiter.
32 Dermatologie • Januar 2015