Transkript
Schwerpunkt
Jugendliche mit Genderdysphorie
Hormontherapie als wichtiger Mosaikstein in der Behandlung
Im ersten Schritt einer somatischen Therapie bei Genderdysphorie erfolgt eine Blockade der körpereigenen Hormone mittels GnRH-Analoga. Sie führt zu einer spürbaren Entlastung der Jugendlichen, und sie verschafft ihnen zudem Zeit, um sich über die Dauerhaftigkeit der Genderdysphorie klar zu werden, ohne dass irreversible Entwicklungen eintreten. Bei Persistenz der Genderdysphorie ist der nächste Schritt eine geschlechtsangleichende Hormontherapie mit Testosteron oder Östrogen. In diesem Beitrag werden die Voraussetzungen für diese Hormonbehandlungen und ihre Durchführung zusammengefasst.
Von Melanie Hess
Es ist sehr erfreulich, dass die Geschlechtsdysphorie/ Genderdysphorie in unserer Gesellschaft immer weniger als «Krankheit» angesehen wird. Trotzdem haben einige der Jugendlichen einen steini-
gen Weg hinter und/oder auch noch vor sich, mit der
Erfahrung von Mobbing und Ausgrenzung. Neben dem
irgendwann notwendigen «outing» in einem nicht im-
mer verständnisvollen Umfeld (Familie, Schule, Freunde
usw.) müssen sie regelmässige Besuche im Spital, Hor-
mon- und Psychotherapien, im späteren Verlauf eine Na-
mens- und Geschlechtsänderung in offiziellen Dokumen-
ten und eventuell geschlechtsangleichende Operationen
usw. in ihren Alltag inte-
«Trans» ist keine psychische Störung.
grieren und organisieren – und all das in der ohnehin vulnerablen Phase der
Adoleszenz, in der schon einige Cisjugendliche Orientie-
rungsschwierigkeiten haben.
Während die Diagnose im alten ICD-10-Code noch als
«Transsexualismus» unter dem Abschnitt «Mentale und
Verhaltensstörung» als Erkrankung abgestempelt war,
wird sie im neuen ICD-11-Katalog unter dem Abschnitt
«conditions related to sexual health» (auf Deutsch: mit
der sexuellen Gesundheit zusammenhängende Um-
stände) als «gender incongruence» geführt, was sicher
zutreffender ist.
Von zentraler Bedeutung für die Jugendlichen ist der
multidisziplinäre Austausch mit den verschiedenen Fach-
disziplinen. In der Sprechstunde der pädiatrischen Endo-
krinologie muss eine enge Zusammenarbeit mit dem be-
gleitenden Psychotherapeuten, einem Fertilitätsmediziner,
den Kollegen aus der HNO und der Logopädie und natür-
lich dem Kinder- und Jugendarzt selbstverständlich sein.
Geschlechtsinkongruenz ist nicht immer behandlungsbedürftig
Nicht alle Jugendlichen, die eine Inkongruenz zwischen
dem Geburtsgeschlecht und der gefühlten Geschlechts-
identität erleben, leiden auch automatisch darunter. In diesem Fall spricht man lediglich von einer Geschlechtsinkongruenz ohne Notwendigkeit einer Hormontherapie. Die Geschlechtsdysphorie im Kindes- und Jugendalter ergibt sich durch die Inkongruenz zwischen dem chromosomalen Geschlecht und der erlebten Geschlechtsidentität plus einem dadurch bedingten Leidensdruck. Der Beginn einer Geschlechtsdysphorie kann bereits im frühen Kindesalter liegen, ein Häufigkeitsgipfel besteht aber sicher in der Pubertät mit den daraus resultierenden unerwünschten und als fremd und abstossend empfundenen körperlichen Veränderungen.
Epidemiologie
Auffallend ist in den letzten Jahren der massive Anstieg an Konsultationen fast weltweit, zumindest in den Gesellschaften, in denen Jugendliche und Erwachsene eine Geschlechtsdysphorie auch äussern dürfen. Dies zeigt sich am Beispiel des Universitätskinderspitals beider Basel (UKBB): War in den Jahren 2012/2013 nur ein Transmädchen bei uns in Betreuung, so waren es in den letzten Jahren zirka 8 bis 10 neue Patientinnen und Patienten pro Jahr. Das Geschlechterverhältnis der bei uns seit 2013 betreuten Adoleszenten liegt bei zirka 1 Transfrau (MtF; biologisch männlich) zu 2 Transmännern (FtM; biologisch weiblich; s. Tabelle 1) und ist damit ausgeglichener als in anderen Kollektiven. Zum Vergleich: In einem Kollektiv aus Leipzig mit 66 Kindern und Jugendlichen mit Genderdysphorie wird ein Verhältnis von 1:4,5 angegeben (1). Das Verhältnis scheint sich aber mit zunehmendem Alter zu verändern, sodass sich bei älteren Jugendlichen im Vergleich zum Kindesalter ein ausgeglicheneres Verhältnis zeigt (2). Genaue Zahlen zu der Häufigkeit der Geschlechtsdysphorie existieren nicht. Die Angaben basieren auf kleinen klinischen Stichproben und anonymen Befragungen von Kindern und Jugendlichen. Damit wird eine Prävalenz von unter 1 Prozent angenommen (2). Andere Studien
1/22 Pädiatrie
11
Schwerpunkt
Tabelle 1:
Erläuterung geläufiger Begriffe in der GenderdysphorieSprechstunde
Transfrau (MtF) Transmann (FtM) Cismann Cisfrau Gender-/Geschlechtsdysphorie Gender-/Geschlechtsinkongruenz non-binär Transsexualismus
biologisch männlich bei erlebter weiblicher Geschlechtsidentität; MtF = male to female
biologisch weiblich bei erlebter männlicher Geschlechtsidentität; FtM = female to male
Übereinstimmung der Geschlechtsidentität «Mann» und der männlichen körperlichen Merkmale
Übereinstimmung der Geschlechtsidentität «Frau» und der weiblichen körperlichen Merkmale
Unbehagen bzw. Leiden unter dem biologischen Geschlecht
Diskrepanz zwischen erlebtem/gefühltem Geschlecht und chromosomalem Geschlecht
alle Geschlechter, die nicht ausschliesslich männlich oder weiblich sind
wird im neuen ICD-11 abgelöst durch die Begriffe Transgender bzw. Transidentität
aus dem Ausland geben Häufigkeiten von 0,5 bis 3 Prozent der Bevölkerung an (3). Ähnlich sieht es in der Schweiz aus: Auf der Homepage des Transgender-Netzwerks der Schweiz wird angegeben, dass Transmenschen in der Schweiz nie erfasst worden seien. Eine anonyme Befragung von 1678 Schülerinnen und Schülern der Sekundarstufe 1 in Zürich hat aber ergeben, dass 0,5 Prozent der befragten Mädchen sich als Junge und 0,7 Prozent der Jungen sich als Mädchen fühlten (4).
Somatische Therapieoptionen
Leider gibt es im deutschsprachigen Raum keine gültige
Leitlinie für die Behandlung von Kindern und Jugendli-
chen mit einer Geschlechtsdysphorie, diese ist noch in
Bearbeitung (geplante Fertigstellung: 31.3.2022) (5). In
der deutschen S3-Leitlinie «Geschlechtsinkongruenz,
Geschlechtsdysphorie und Transgesundheit: Diagnostik,
Beratung, Behandlung» sind Kinder und Jugendliche
nicht mit eingeschlossen, sie bietet aber einen guten
Überblick über die Terminologie und die Thematik (6).
Seit mehr als 20 Jahren
Den richtigen Zeitpunkt für den Start der Therapie zu finden, ist eine grosse Herausforderung.
gibt es eine internationale Clinical Practice Guideline (7). In dieser wird auch die Behandlung von Adoleszenten vor Abschluss der
Pubertät thematisiert, welche sich in einigen Punkten von
der Behandlung bei Erwachsenen unterscheidet. Eine
letzte Aktualisierung erfolgte 2017.
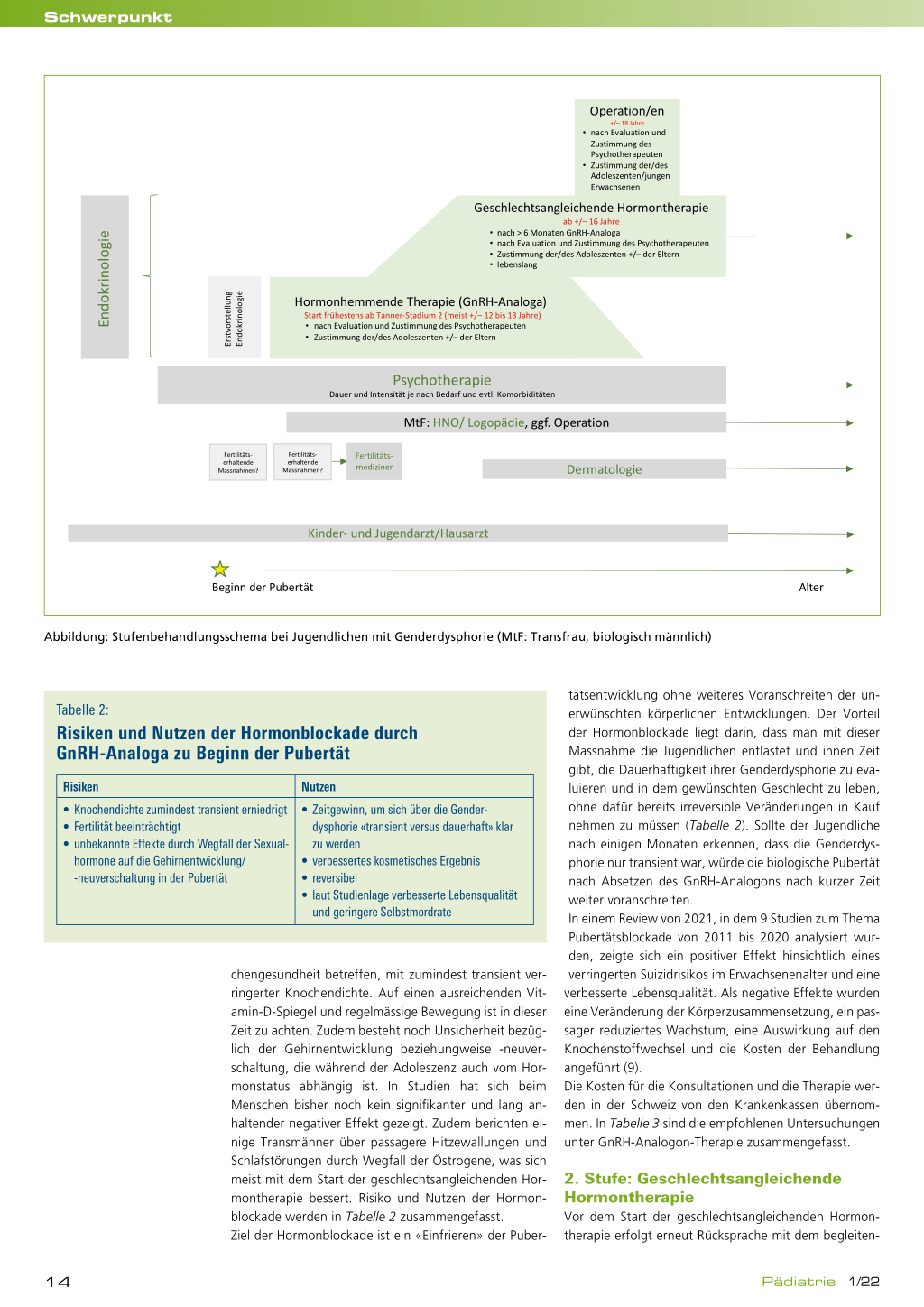
Parallel zur psychotherapeutischen Begleitung unter-
scheidet man in der somatischen Behandlung der Ge-
schlechtsdysphorie drei Stufen, die meist gestaffelt zur
Anwendung kommen (Abbildung). Dabei ist es wichtig,
die Jugendlichen regelmässig darüber aufzuklären, dass
die Therapie grundsätzlich auf jeder Stufe gestoppt und/
oder wieder rückgängig gemacht werden kann. Aller-
dings sind zumindest nach Beginn der geschlechtsanglei-
chenden Hormontherapie nicht immer alle somatischen
Veränderungen voll reversibel.
Vor Beginn der Therapie findet in der endokrinologischen Sprechstunde zunächst eine ausführliche Anamnese statt (kardiovaskuläre Risikofaktoren, Knochengesundheit, genaue Familienanamnese, Rauchen ja/nein usw.). Im Anschluss sind eine körperliche Untersuchung einschliesslich Erhebung des aktuellen Pubertätsstatus und eine Kontrolle der Blutwerte mit der Erfassung des Lipidstatus und der Basishormonwerte erforderlich. Zudem müssen die Jugendlichen vor Start der Hormonblockade auf die Möglichkeit fertilitätserhaltender Massnahmen hingewiesen und auf Wunsch zu einem spezialisierten Fertilitätsmediziner überwiesen werden. Falls dies noch nicht geschehen oder initial nicht gewünscht ist, besprechen wir diese Option erneut vor dem Start der geschlechtsangleichenden Hormontherapie. Leider werden diese Massnahmen nicht von den Krankenkassen übernommen, und sie sind bei Transmännern (Einfrieren der Eizellen) zum Teil noch experimentell (s. Artikel zur Fertilitätsreserve ab Seite 21 in dieser Ausgabe der PÄDIATRIE).
Wann ist der optimale Zeitpunkt für den Therapiestart?
Eine Genderdysphorie besteht nur bei einer Minderheit der Kinder konstant im Jugendalter weiter. Ein kritisches Alter ist der Zeitraum zwischen 10 und 13 Jahren mit beginnender Pubertät (8). Aus diesem Grund ist ein abwartendes Verhalten bis zum Eintritt in die Pubertät mit sichtbaren klinischen Veränderungen, wie beginnender Brustentwicklung (B2) beziehungsweise einer Hoden(> 3 ml) und Penisvergrösserung, gerechtfertigt und wird so in der Leitlinie gefordert. Wartet man mit dem Therapiestart länger, haben sich zum Teil irreversible körperliche Veränderungen ergeben, die bei Jugendlichen mit anhaltender Genderdysphorie zu einer schweren Belastung werden können. Dabei sind vor allem die Menstruation und die Brustentwicklung bei Transmännern beziehungsweise der Stimmbruch, die Ausbildung des Adamapfels und der Bartwuchs bei Transfrauen zu nennen. Fazit: (Zu langes) Warten und Nichtstun ist in diesem Alter keine «neutrale Option».
1. Stufe: Blockade der körpereigenen Hormone mit GnRH-Analoga
Vor Beginn der Hormonblockade ist es wichtig, ein positives Votum des betreuenden Psychotherapeuten einzuholen. Zudem muss eine (schriftliche) Zustimmung des urteilsfähigen Jugendlichen und seiner Eltern vorliegen, im optimalen Fall auch die Zustimmung beider Eltern. Die Therapie wird mit einem lang wirksamen GnRHAnalogon, zum Beispiel Lucrin® oder Decapeptyl® (Liste nicht vollständig), durchgeführt. Das GnRH-Analogon wird alle 4 Wochen intramuskulär beziehungsweise subkutan gespritzt. Ziel ist bei Transmännern vor allem ein Stopp der Menstruation und der weiteren Brustentwicklung. Bei Transfrauen werden damit die Spontanerektion und die Ejakulation gestoppt. Falls bis dahin noch kein Stimmbruch stattgefunden hat, kann man diesen durch die dauerhafte Suppression des Testosterons verhindern. Nebenwirkungen der GnRH-Analogon-Therapie können durch die Blockade der Geschlechtshormone die Kno-
12
Pädiatrie 1/22
Schwerpunkt
Endokrinologie
Erstvorstellung Endokrinologie
Operation/en
+/– 18 Jahre
• nach Evaluation und Zustimmung des Psychotherapeuten
• Zustimmung der/des Adoleszenten/jungen Erwachsenen
Geschlechtsangleichende Hormontherapie
ab +/– 16 Jahre • nach > 6 Monaten GnRH-Analoga • nach Evaluation und Zustimmung des Psychotherapeuten • Zustimmung der/des Adoleszenten +/– der Eltern • lebenslang
Hormonhemmende Therapie (GnRH-Analoga)
Start frühestens ab Tanner-Stadium 2 (meist +/– 12 bis 13 Jahre) • nach Evaluation und Zustimmung des Psychotherapeuten • Zustimmung der/des Adoleszenten +/– der Eltern
Psychotherapie
Dauer und Intensität je nach Bedarf und evtl. Komorbiditäten
MtF: HNO/ Logopädie, ggf. Operation
Fertilitätserhaltende Massnahmen?
Fertilitätserhaltende Massnahmen?
Fertilitätsmediziner
Dermatologie
Kinder- und Jugendarzt/Hausarzt Beginn der Pubertät Abbildung: Stufenbehandlungsschema bei Jugendlichen mit Genderdysphorie (MtF: Transfrau, biologisch männlich)
Alter
Tabelle 2:
Risiken und Nutzen der Hormonblockade durch GnRH-Analoga zu Beginn der Pubertät
Risiken
Nutzen
• Knochendichte zumindest transient erniedrigt • Fertilität beeinträchtigt • unbekannte Effekte durch Wegfall der Sexual hormone auf die Gehirnentwicklung/ -neuverschaltung in der Pubertät
• Zeitgewinn, um sich über die Gender dysphorie «transient versus dauerhaft» klar zu werden • verbessertes kosmetisches Ergebnis • reversibel • laut Studienlage verbesserte Lebensqualität und geringere Selbstmordrate
chengesundheit betreffen, mit zumindest transient verringerter Knochendichte. Auf einen ausreichenden Vitamin-D-Spiegel und regelmässige Bewegung ist in dieser Zeit zu achten. Zudem besteht noch Unsicherheit bezüglich der Gehirnentwicklung beziehungweise -neuverschaltung, die während der Adoleszenz auch vom Hormonstatus abhängig ist. In Studien hat sich beim Menschen bisher noch kein signifikanter und lang anhaltender negativer Effekt gezeigt. Zudem berichten einige Transmänner über passagere Hitzewallungen und Schlafstörungen durch Wegfall der Östrogene, was sich meist mit dem Start der geschlechtsangleichenden Hormontherapie bessert. Risiko und Nutzen der Hormonblockade werden in Tabelle 2 zusammengefasst. Ziel der Hormonblockade ist ein «Einfrieren» der Puber-
tätsentwicklung ohne weiteres Voranschreiten der unerwünschten körperlichen Entwicklungen. Der Vorteil der Hormonblockade liegt darin, dass man mit dieser Massnahme die Jugendlichen entlastet und ihnen Zeit gibt, die Dauerhaftigkeit ihrer Genderdysphorie zu evaluieren und in dem gewünschten Geschlecht zu leben, ohne dafür bereits irreversible Veränderungen in Kauf nehmen zu müssen (Tabelle 2). Sollte der Jugendliche nach einigen Monaten erkennen, dass die Genderdysphorie nur transient war, würde die biologische Pubertät nach Absetzen des GnRH-Analogons nach kurzer Zeit weiter voranschreiten. In einem Review von 2021, in dem 9 Studien zum Thema Pubertätsblockade von 2011 bis 2020 analysiert wurden, zeigte sich ein positiver Effekt hinsichtlich eines verringerten Suizidrisikos im Erwachsenenalter und eine verbesserte Lebensqualität. Als negative Effekte wurden eine Veränderung der Körperzusammensetzung, ein passager reduziertes Wachstum, eine Auswirkung auf den Knochenstoffwechsel und die Kosten der Behandlung angeführt (9). Die Kosten für die Konsultationen und die Therapie werden in der Schweiz von den Krankenkassen übernommen. In Tabelle 3 sind die empfohlenen Untersuchungen unter GnRH-Analogon-Therapie zusammengefasst.
2. Stufe: Geschlechtsangleichende Hormontherapie
Vor dem Start der geschlechtsangleichenden Hormontherapie erfolgt erneut Rücksprache mit dem begleiten-
14
Pädiatrie 1/22
Schwerpunkt
den Psychotherapeuten, um die Dauerhaftigkeit der Genderdysphorie zu bestätigen. Ausserdem sollte nochmals die Möglichkeit von fertilitätserhaltenden Massnahmen angesprochen werden. Die Jugendlichen (und optimal auch ihre Eltern) willigen schriftlich in die Therapie ein, nachdem ihnen Wirkung und Nebenwirkung der verwendeten Hormone erklärt worden ist. Eine geschlechtsangleichende Hormontherapie führt bereits nach kurzer Zeit zu Veränderungen, die auch nach dem Absetzen nicht voll reversibel sind, so zum Beispiel eine tiefe Stimme unter Testosteron oder eine Brustentwicklung unter Östrogen. Die Therapie sollte gemäss Leitlinie im Alter von ca. 16 Jahren beginnen. Aber auch hier ist es nicht einfach, den richtigen Zeitpunkt zu finden. Einerseits muss die anhaltende Geschlechtsdysphorie gut dokumentiert sein, damit keine irreversiblen Veränderungen initiiert werden, die die Jugendlichen später bereuen. Andererseits sollte man den Transjugendlichen eine möglichst physiologische Pubertätsentwicklung ermöglichen. Da man nicht von Beginn an mit der adulten Hormondosis starten darf, verlaufen die gewünschten körperlichen Veränderungen langsamer und finden im Vergleich zu den Altersgenossen meist später statt. Dadurch erleben die Transjugendlichen erneut einen Aussenseiterstatus, sodass ein früherer Start der geschlechtsangleichenden Hormontherapie je nach Entwicklungsstand des Jugendlichen durchaus gerechtfertigt sein kann. Beide Therapieformen, sowohl die Testosteron- als auch die Östrogensubstitution, werden in der Schweiz von der Krankenkasse übernommen. In Tabelle 4 sind die laut Leitlinie empfohlenen Untersuchungen unter der geschlechtsangleichenden Hormontherapie zusammengefasst. Therapie bei Transmännern: Bei Transmännern wird die Therapie mit Testosteron i.m. durchgeführt. Sie beginnt mit 50 mg Testosteron alle 4 Wochen mit langsamer Steigerung bis zur adulten Dosis von 250 mg i.m. alle 4 Wochen. Alternativ kann dann auf Nebido® (Testosteron undecanoat 1000 mg) gewechselt werden, eine Testosteronformulierung, die nur alle 10 bis 14 Wochen gespritzt wird. In der Pädiatrie weniger verbreitet sind hingegen transdermale Präparate (z. B. Testogel®). Falls die Pubertät bereits komplett abgeschlossen oder weit vorangeschritten ist, kann die Dosissteigerung schneller durchgeführt werden. Parallel dazu erfolgt weiterhin die Therapie mit dem GnRH-Analogon, zumindest bis zum Erreichen der adulten Testosterondosis. Ziel ist eine optimale Suppression des Östrogenspiegels bei altersentsprechendem Testosteronspiegel. Die Effekte der Testosterontherapie sind bereits nach 1 bis 6 Monaten sichtbar: Sistieren der Menstruation, Vergrösserung der Klitoris, tiefere Stimme und Umverteilung des Körperfetts. Im Verlauf sieht man einen vermehrten Haar- und Bartwuchs sowie eine Erhöhung der Muskelmasse und der Kraft. Je nach genetischer Veranlagung ist eine androgenetische Alopezie (Stirnglatze) möglich. Risiken der Therapie sind Erythrozytose mit Hämatokritwerten > 50 Prozent, Erhöhung der Lebertransaminasen, arterielle Hypertonie und KHK. Therapie bei Transfrauen: Die Therapie bei Transfrauen erfolgt mit Östrogen, ebenfalls in steigender Dosierung. Beginnen sollte man laut Leitlinie mit einem
Tabelle 3:
Follow-up-Untersuchungen unter GnRH-Analoga gemäss Guideline (7)
Alle 3 – 6 Monate Alle 6 –1 2 Monate Alle 1 – 2 Jahre
Gewicht, Länge, (Sitzhöhe), Blutdruckmessung, Tanner-Stadien
Labor: LH, FSH, Testosteron oder Östradiol, 25-OH-Vitamin D
Knochendichtemessung Knochenalterbestimmung (falls indiziert)
Tabelle 4:
Follow-up-Untersuchungen nach Pubertätsinduktion mit Testosteron bzw. Östrogen gemäss Guideline (7)
Alle 3 – 6 Monate Alle 6 – 12 Monate
Gewicht, Länge, (Sitzhöhe), Blutdruckmessung, Tanner-Stadien
FtM: BB mit Hämatokrit, Lipide, Testosteron, 25-OH-Vitamin D* MtF: Prolaktin, Östradiol, 25-OH-Vitamin D*
Alle 1 – 2 Jahre
Knochendichtemessung Knochenalterbestimmung (falls indiziert)
*Darüber hinaus empfehlen wir eine regelmässige Kontrolle von Lebertransaminasen, Kalzium, Phosphat, alkalischer Phosphatase und Glukose. FtM: Transmänner; MtF: Transfrauen
oralen 17b-Estradiol-Präparat in einer Dosis von 5 µg/kg/ Tag (7) oder fix 0,25 mg täglich (10). Alternativ kann mit einem transdermalen Präparat mit 6,25 bis 12,5 µg/24 h gestartet werden. Da der Start der transdermalen Therapie mit Achteln der verfügbaren Östrogenpflaster erfolgen muss, hat sich dies oft als nicht praktikabel erwiesen. Gesteigert wird alle 6 Monate bis zur Erwachsenendosis von 2 (bis 6) mg/Tag. Bei bereits abgeschlossener oder weit vorangeschrittener Pubertät kann die Östrogendosis schneller gesteigert werden. Parallel dazu erfolgt weiter die Therapie mit dem GnRH-Analogon zur optimalen Suppression des Testosteronspiegels. Die Effekte der Östrogentherapie sieht man meist schon nach 3 bis 6 Monaten: Rückgang bis Sistieren der spontanen Erektionen und beginnendes Brustwachstum. Zudem kommt es zu einer Fettumverteilung, oft auch zu einem Verlust an Muskelmasse und Kraft durch Wegfall der Testosteronwirkung. Risiken der Therapie sind neben thromboembolischen Komplikationen eine Prolaktinerhöhung, ein erhöhtes Risiko für die Entwicklung eines Brustkarzinoms, die Erhöhung der Triglyzeride und Cholelithiasis, was regelmässig überprüft werden muss. (s. Tabelle 4)
3. Stufe: Geschlechtsangleichende Operation/en
Diese werden meist erst nach dem 18. Geburtstag durchgeführt. Gemäss Leitlinie sollte eine Operation frühestens nach mindestens 1-jähriger geschlechtsangleichender Hormontherapie erfolgen. Ausnahmen bilden Mastektomien bei Transmännern, die in Einzelfällen bereits vor dem 18. Geburtstag vorgenommen werden können.
1/22 Pädiatrie
15
Schwerpunkt
Ratgeber und Selbsthilfegruppen (Auswahl)
Ratgeber für Eltern: Stephanie Brill, Rachel Pepper: Wenn Kinder anders fühlen – Identität im anderen Geschlecht 2. Aufl., Ernst Reinhardt Verlag 2016, ISBN: 978-3-497-02604-3 Michele Angello, Alisa Bowman: Mein Kind ist transgender – und jetzt? 1. Aufl., TRIAS Verlag 2019, ISBN: 978-3-432-10961-9
Ratgeber für Angehörige und Transpersonen: Stark! Ein Ratgeber für Angehörige und Transmenschen https://www.rosenfluh.ch/qr/transratgeber
Selbsthilfe: Für Kinder, Jugendliche und ihre Eltern: www.trans-kinder-netz.de Transgender-Netzwerk Schweiz: www.tgns.ch
Auch für die geschlechtsangleichenden Operationen ist neben der Zustimmung des jungen Erwachsenen ein positives Votum des begleitenden Psychotherapeuten wichtig. Nach unserer Erfahrung wünschen nicht alle Transjugendlichen eine geschlechtsangleichende Operation, zumindest nicht schon mit 18 Jahren, weil sie mit den Erfolgen der geschlechtsangleichenden Hormontherapie zunächst zufrieden sind.
Fazit
● Durch den starken Anstieg an Adoleszenten mit Genderdysphorie sehen sich die endokrinologischen Abteilungen der Kinder- und Jugendspitäler mit einem neuen Patientenklientel konfrontiert, wofür neue Kapazitäten und Vernetzungen eingerichtet werden müssen.
● Bei Jugendlichen mit Genderdysphorie ist der erste Behandlungsschritt eine Blockade der körpereigenen Hormone mittels GnRH-Analoga. Diese Behandlung führt mehrheitlich bereits zu einer deutlichen Entlastung, und sie gibt den Jugendlichen Zeit, um sich zusammen mit einer begleitenden Psychotherapie über die Bedeutung und die Dauerhaftigkeit der Genderdysphorie klar zu werden.
● Bei Persistenz der Genderdysphorie ist der nächste
Schritt eine geschlechtsangleichende Hormontherapie
mit Testosteron oder Östrogen im Alter von etwa
16 Jahren in möglichst physiologischen und ansteigen-
den Dosen.
● Eine geschlechtsangleichende Operation wird nicht
zwingend von allen Jugendlichen gewünscht. Sie wird
ab dem Alter von 18 Jahren durchgeführt. Eine Aus-
nahme ist die Mastektomie bei Transmännern, die
schon früher durchgeführt werden kann.
Korrespondenzadresse:
Dr. med Melanie Hess
Leitende Ärztin Endokrinologie/Diabetologie
und Ambulante Medizin
Universitätskinderspital beider Basel (UKBB)
Spitalstrasse 33
4056 Basel
E-Mail: melanie.hess@ukbb.ch
Interessenlage: Die Autorin erklärt, dass keine Interessenkonflikte im Zusammenhang mit diesem Beitrag bestehen.
Literatur: 1. Specht AA et al.: Symptome, Komorbiditäten und Therapie von Kindern und Jugendlichen mit Geschlechtsdysphorie. Klin Padiatr. 2020; 232:5-12. 2. Lempp TH: Geschlechtsdysphorie im Kindes- und Jugendalter. In: Remschmidt H, Becker K (Hrsg.): Kinder- und Jugendpsychiatrie und Psychotherapie. 7. Aufl, Thieme Verlag, 2019. 3. Transgender-Netzwerk Schweiz: www.tgns.ch 4. Stadt Zürich: Gesundheit und Lebensstil von Jugendlichen der Stadt Zürich 2017/18. Resultate der Schülerbefragung Schuljahr 2017/18. https://www.stadt-zuerich.ch/ ssd/de/index/gesundheit_und_praevention/publikationen_und_broschueren/ gesundheit_und_lebensstil_von_jugendlichen_der_stadt_zuerich_17-18.html, abgerufen am 14.12.2021. 5. Deutsche Gesellschaft für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie e.V. (DGKJP): Geschlechtsinkongruenz und Geschlechtsdysphorie im Kindes- und Jugendalter: Diagnostik und Behandlung. Angemeldetes Leitlinienvorhaben. AWMF-Register-Nr. 028-014. https://www.awmf.org/leitlinien/detail/anmeldung/1/ ll/028-014.html, abgerufen am 12.1.2022. 6. Deutsche Gesellschaft für Sexualforschung: Geschlechtsinkongruenz, Geschlechtsdysphorie und Trans-Gesundheit: S3-Leitlinie zur Diagnostik, Beratung, Behandlung. AWMF-Register-Nr. 138-001. https://www.awmf.org/leitlinien/detail/ll/138-001. html 7. Hembree WC et al.: Endocrine Treatment of Gender-Dysphoric/Gender-Incongruent Persons: An Endocrine Society Clinical Practice Guideline. J Endocrinol Metab. 2017;102(11):3869-3903. 8. Steensma TD et al.: Desisting and persisting gender dysphoria after childhood: A qualitative follow-up study. Clinical Child Psychology and Psychiatry. 2010;16(4) 499-516. 9. Rew L et al.: Puberty blockers for transgender and gender diverse youth – a critical review of the literature. Child and Adolescent Mental Health. 2021;26(1):3-14. 10. Abramowitz J: Hormone Therapy in Children and Adolescents. Endocrinol Metab Clin N Am. 2019;48:331-339.
16
Pädiatrie 1/22