Transkript
FORTBILDUNG
Behandlung der atopischen Dermatitis beim Säugling und Kleinkind
Praktische Therapieansätze und Behandlungstipps. Von Kristin Kernland Lang
Das Stufenschema der Neurodermitistherapie, das die Behandlung dem Schweregrad anpasst, hat sich sowohl bei Kindern als auch bei Erwachsenen bewährt. Regelmässige Hautpflege bildet die Basistherapie, wobei mit Emollienzien eine Hydratation der Haut erreicht wird. Topische Pflegeprodukte mit Okklusionswirkung (z.B. Vaseline, weisses Paraffin) verhindern den Wasserverlust aus äusseren Hautschichten, sind aber beim klassischen Säuglingsekzem nicht geeignet.
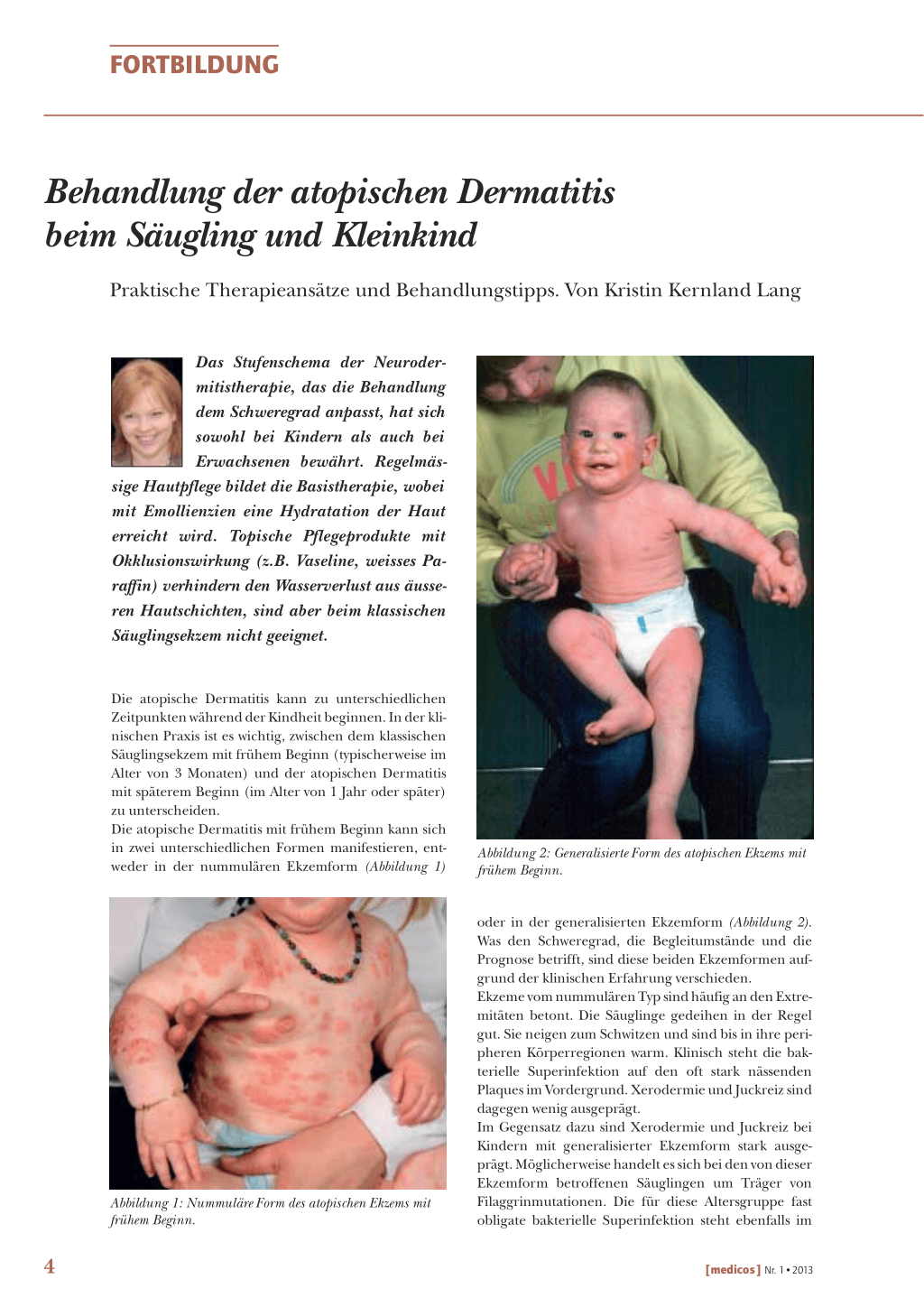
Die atopische Dermatitis kann zu unterschiedlichen Zeitpunkten während der Kindheit beginnen. In der klinischen Praxis ist es wichtig, zwischen dem klassischen Säuglingsekzem mit frühem Beginn (typischerweise im Alter von 3 Monaten) und der atopischen Dermatitis mit späterem Beginn (im Alter von 1 Jahr oder später) zu unterscheiden. Die atopische Dermatitis mit frühem Beginn kann sich in zwei unterschiedlichen Formen manifestieren, entweder in der nummulären Ekzemform (Abbildung 1)
Abbildung 2: Generalisierte Form des atopischen Ekzems mit frühem Beginn.
Abbildung 1: Nummuläre Form des atopischen Ekzems mit frühem Beginn.
oder in der generalisierten Ekzemform (Abbildung 2). Was den Schweregrad, die Begleitumstände und die Prognose betrifft, sind diese beiden Ekzemformen aufgrund der klinischen Erfahrung verschieden. Ekzeme vom nummulären Typ sind häufig an den Extremitäten betont. Die Säuglinge gedeihen in der Regel gut. Sie neigen zum Schwitzen und sind bis in ihre peripheren Körperregionen warm. Klinisch steht die bakterielle Superinfektion auf den oft stark nässenden Plaques im Vordergrund. Xerodermie und Juckreiz sind dagegen wenig ausgeprägt. Im Gegensatz dazu sind Xerodermie und Juckreiz bei Kindern mit generalisierter Ekzemform stark ausgeprägt. Möglicherweise handelt es sich bei den von dieser Ekzemform betroffenen Säuglingen um Träger von Filaggrinmutationen. Die für diese Altersgruppe fast obligate bakterielle Superinfektion steht ebenfalls im
4 [medicos ] Nr. 1•2013
Behandlung der atopischen Dermatitis beim Säugling und Kleinkind
Stufentherapie der Neurodermitis
Stufe 1: Trockene Haut • Topische Basistherapie: Hydratation der Haut,
Emollienzien • Vermeidung oder Reduktion von Triggerfaktoren
Stufe 2: Leichtes Ekzem • Erforderliche Massnahmen der vorherigen Stufe • Antipruriginöse und antiseptische Wirkstoffe • Topische Glukokortikosteroide (Klasse 1 bis 2)
und/oder topische Calcineurininhibitoren (erst ab dem 3. Lebensjahr)
Stufe 3: Moderates Ekzem • Erforderliche Massnahmen der vorherigen Stufen • Topische Glukokortikosteroide (Klasse 2 bis 3) und/
oder topische Calcineurininhibitoren (erst ab dem 3. Lebensjahr)
Stufe 4: Persistierendes, schwer ausgeprägtes Ekzem • Erforderliche Massnahmen der vorherigen Stufen • Systemische immunmodulierende Therapie
(z.B. Ciclosporin)
(nach Werfel T et al., Referenz 1)
Vordergrund. Die Kinder gedeihen nicht optimal, und bei der Untersuchung fällt eine kühle Peripherie auf. Je stärker das Ekzem kopfbetont ist, desto kühler sind die Extremitäten.
Differenzierte Behandlung der atopischen Dermatitis mit frühem Beginn
Die antimikrobielle Behandlung ist in dieser Altersgruppe (im 1. Lebensjahr) für den Therapieerfolg besonders wichtig. Zudem gehören antientzündliche Massnahmen und die Wiederherstellung der Hautbarrierefunktion zur Behandlung. Die topische Anwendung von Polidocanol kann als juckreizstillende Massnahme im Einzelfall zusätzlich hilfreich sein, wobei im Vorschulalter bei Bedarf eine Konzentration von maximal 3 Prozent empfehlenswert ist. Seit bekannt ist, wie entscheidend die Störung der Hautbarriere für die Pathogenese der atopischen Dermatitis ist, hat der herkömmliche Behandlungsgrundsatz «fetten, fetten, fetten» noch weiter an Bedeutung gewonnen. Aber bei Kindern mit früh beginnender atopischer Dermatitis darf dieses Therapieprinzip nicht unbesehen und undifferenziert eingesetzt werden. Eine Okklusion (z.B. durch Vaseline) muss vermieden werden, denn sie kann Exazerbationen provozieren, und auch der Juckreiz wird durch okklusive Behandlung oft verstärkt. Häufig führt bereits das Absetzen der Fettoder Mandelölsalben mit okklusivem Effekt zu einer raschen Besserung.
Säuglinge mit nummulärem Ekzem sprechen sehr gut auf eine adaptierte Form des Fettens durch nicht okklusive Massnahmen wie Ölbäder, kombiniert mit Antisepsis, an. Kinder mit generalisierter Ekzemform benötigen eine konsequente rückfettende Hautpflege, zum Beispiel mit Emollienzien, die arm an Emulgatoren sind, oder mit Produkten, die hautverwandte Lipidkomponenten enthalten oder ceramidhaltig sind. Es sollte eine leichtere Formulierung als mit der traditionellen Mandelölsalbe gewählt werden.
Praktische Behandlungstipps
Bei Kindern mit nummulärer Ekzemform ist es empfehlenswert, die Behandlung mit Ölbad und Antisepsis in drei Schritten durchzuführen: ● Vor dem Bad: Der Milchschorf soll nicht mit Öl, sondern
mit Gel gelöst werden. Es hat sich bewährt, die Krusten vor dem oder während des Bades mit einem nassen Waschlappen und desinfizierender Seife zu lösen. ● Ölbad mit einer Temperatur von maximal 35 Grad: Als desinfizierender Zusatz kann Kaliumpermanganat gewählt werden (pro Bad ½–1 Esslöffel 5-%ige KMnO4Lösung) oder Eau de Labarraque (pro Bad in der grossen Badewanne 1 dl 4- bis 6-%ige NaClO-Lösung). ● Nach dem Bad: Jetzt ist der Moment gekommen, in dem die Wirkstoffapplikationen am wenigsten brennen. Die spezifische antientzündliche topische Behandlung sollte jetzt erfolgen, in dieser Altersgruppe in erster Linie mit topischen Kortikosteroiden. Bei starker Impetiginisation des Ekzems kann eine bakterielle Dekontaminationsbehandlung der anterioren Nasenanteile mit Mupirocinsalbe (2-mal täglich für 5–7 Tage) bei den Eltern und eventuell auch beim Kind sinnvoll sein. Das Derma-Silk®-Pyjama hat sich sowohl bei Kindern mit nummulärer als auch generalisierter Ekzemform bewährt.
Fett-feuchte Verbände (Wet-Wrap Treatment) sind eine altbekannte Behandlungsform, die bei Säuglingen ab 6 Monaten verwendet werden kann (2). Fett-feuchte Verbände sind nicht für alle Kinder indiziert, sondern besonders für schwere Fälle mit generalisierter Ekzemform. Es handelt sich um eine zeitlich limitierte Intensivtherapie zur Wiederherstellung der Hautbarriere (etwa 3–5 Tage, Applikationsdauer pro Tag 6 bzw. 8 h). Das Behandlungsprinzip ist einfach und kann nicht nur mit Tubifast-Schlauchverbänden und Spezialanfertigungen, sondern kostengünstig auch mit alten Pyjamas oder Leintuchumschlägen umgesetzt werden: ● Rückfettende Hautpflegemittel können allein oder
eventuell kombiniert mit topischen Kortikosteroiden verwendet werden, wobei das Mischungsverhältnis individuell zu wählen ist (z.B. 1:10). ● Es kommen nur geringe und passagere Nebenwirkungen vor (z.B. Follikulitis). ● Es muss darauf geachtet werden, dass die Kinder während der Behandlung nicht auskühlen. Sie sollten eine Mütze tragen und unter die Bettdecke oder mit reichlich Kleidung über den fett-feuchten Verbänden versorgt werden.
[medicos ] Nr. 1•2013
5
Behandlung der atopischen Dermatitis beim Säugling und Kleinkind
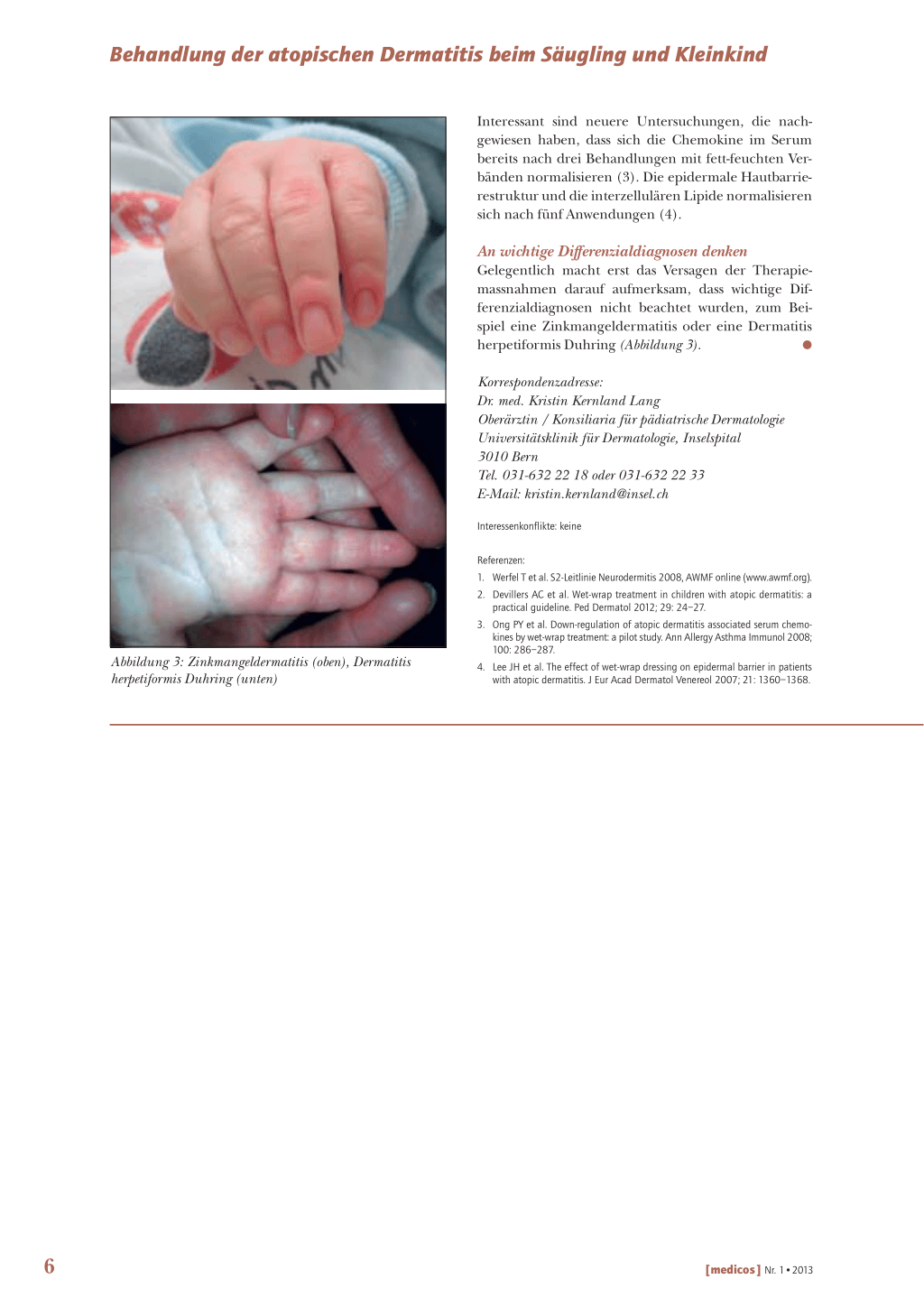
Abbildung 3: Zinkmangeldermatitis (oben), Dermatitis herpetiformis Duhring (unten)
Interessant sind neuere Untersuchungen, die nachgewiesen haben, dass sich die Chemokine im Serum bereits nach drei Behandlungen mit fett-feuchten Verbänden normalisieren (3). Die epidermale Hautbarrierestruktur und die interzellulären Lipide normalisieren sich nach fünf Anwendungen (4).
An wichtige Differenzialdiagnosen denken
Gelegentlich macht erst das Versagen der Therapie-
massnahmen darauf aufmerksam, dass wichtige Dif-
ferenzialdiagnosen nicht beachtet wurden, zum Bei-
spiel eine Zinkmangeldermatitis oder eine Dermatitis
herpetiformis Duhring (Abbildung 3).
●
Korrespondenzadresse: Dr. med. Kristin Kernland Lang Oberärztin / Konsiliaria für pädiatrische Dermatologie Universitätsklinik für Dermatologie, Inselspital 3010 Bern Tel. 031-632 22 18 oder 031-632 22 33 E-Mail: kristin.kernland@insel.ch
Interessenkonflikte: keine
Referenzen:
1. Werfel T et al. S2-Leitlinie Neurodermitis 2008, AWMF online (www.awmf.org).
2. Devillers AC et al. Wet-wrap treatment in children with atopic dermatitis: a practical guideline. Ped Dermatol 2012; 29: 24–27.
3. Ong PY et al. Down-regulation of atopic dermatitis associated serum chemokines by wet-wrap treatment: a pilot study. Ann Allergy Asthma Immunol 2008; 100: 286–287.
4. Lee JH et al. The effect of wet-wrap dressing on epidermal barrier in patients with atopic dermatitis. J Eur Acad Dermatol Venereol 2007; 21: 1360–1368.
6 [medicos ] Nr. 1•2013