Transkript
Psychiatrische Notfallinterventionen
FORTBILDUNG
Robert Maier
Bei psychiatrischen Notfällen stehen häufig unspezifische Symptome im Vordergrund, denen verschiedenste Ursachen zugrunde liegen können. Bei der Wahl der Notfallinterventionen spielen die Erfahrung des Behandlers, dessen subjektiver Eindruck der Psychopathologie und des Verhaltens sowie die räumlichen Umstände (stationär, ambulant oder teilstationär) und der soziale und rechtliche Kontext eine Rolle. Dieser Übersichtsartikel beschäftigt sich mit der Notfallbehandlung im stationären Setting einer psychiatrischen Klinik, wobei einige der beschriebenen Notfallinterventionen auch in anderer Umgebung unter Berücksichtigung der jeweiligen Umgebungsvariablen Anwendung finden können.
von Robert Maier
Einleitung
D er psychiatrische Notfall ist in aller Regel der Endpunkt eines Prozesses und nicht ein spontan auftretendes Ereignis. Die Bewältigungsstrategien eines Menschen, der sich zu Beginn in einer psychischen Krise befand, versagen, und hinzu kommen Faktoren wie fehlende soziale Unterstützung, fehlender Zugang zum medizinischen Hilfssystem, eine schwere psychische und/oder körperliche Erkrankung, alles Umstände, welche die Entwicklung eines psychiatrischen Notfalls begünstigen. Die Geschwindigkeit, bis es zu einem Notfall kommt, variiert sehr stark und beträgt wenige Minuten bis Wochen. Die Art des entstandenen Notfalls kann in sieben syndromgeleitete Kategorien eingeteilt werden (1): 1. Unruhe und Erregungszustände 2. Akute Suizidalität und selbstschädigendes Verhalten 3. Akute Angst- und Panikstörung 4. Bewusstseinsstörungen und delirante Syndrome/
Verwirrtheitszustände 5. Stupor/Katatonie 6. Drogennotfälle 7. Psychopharmakainduzierte Notfälle
Diese Einteilung ist insofern sinnvoll, da zu Beginn der Notfallbehandlung eine syndromgeleitete Behandlung und nicht eine exakte Diagnosestellung im Vordergrund steht, weil hierfür häufig die notwendigen Informationen fehlen.
Basisabklärung und erweiterte Diagnostik Die Diagnostik soll dem interdisziplinären Behandlungsteam (Mitarbeitende des ärztlichen, psychologischen und pflegerischen Dienstes, Fachtherapeuten und So-
zialberatende, Peer-Mitarbeitende) helfen, ein Fallverständnis zu entwickeln, wobei es in den ersten Minuten vom interdisziplinären Behandlungsteam selbst abhängt, wie viele Informationen es bei Eintritt gewinnen kann. Eine empathische und partizipative Haltung unter Verwendung deeskalierender Strategien schafft Vertrauen beim Patienten und ebnet damit den Weg für einen offeneren Austausch, bei dem wichtige Informationen für die Basisdiagnostik gewonnen werden können. Zur Basisabklärung (2) zählen ein möglichst ausführlicher psychopathologischer Befund (als Minimalstandard sollen Bewusstsein und Orientierung, Affekt und Antrieb, Denk- und Wahrnehmungsleistung, die Merkfähigkeit, das Gedächtnis sowie Suizidalität und Fremdgefährdung beurteilt werden) und ein Somatostatus (inklusive eines neurologischen Status) mit der Erhebung von Vitalfunktionsparametern. Wenn möglich sollten diese Daten noch durch eine Laboruntersuchung (Blutbild, Elektrolyte, Blutzucker, Transaminasen, Nierenfunktionswerte) und ein EKG ergänzt werden. Ein Alkohol- und Drogenscreening sollte bei Verdacht auf eine Intoxikation durchgeführt werden. Die Erhebung von Fremdangaben ist ein wichtiger Baustein in der Diagnostik, da Patienten in Notfallsituationen häufig wenig oder gar keine Auskunft geben können. Wann immer möglich und unter Wahrung der ärztlichen Schweigepflicht sollten Fremdinformationen eingeholt werden. Neben den Angaben des Patienten und des Zuweisers helfen insbesondere die Angaben von Angehörigen dabei, dass sich das Behandlungsteam einen Überblick über vorbestehende psychiatrische und somatische Erkrankungen und Hospitalisierungen, geäusserte Wünsche des Patienten betreffend zukünftiger Behandlungen, die Einnahme von Medikamenten oder Suchtmitteln sowie Änderungen im Denken, Fühlen und Handeln des Patienten verschaffen kann.
4 3/2020
PSYCHIATRIE + NEUROLOGIE
FORTBILDUNG
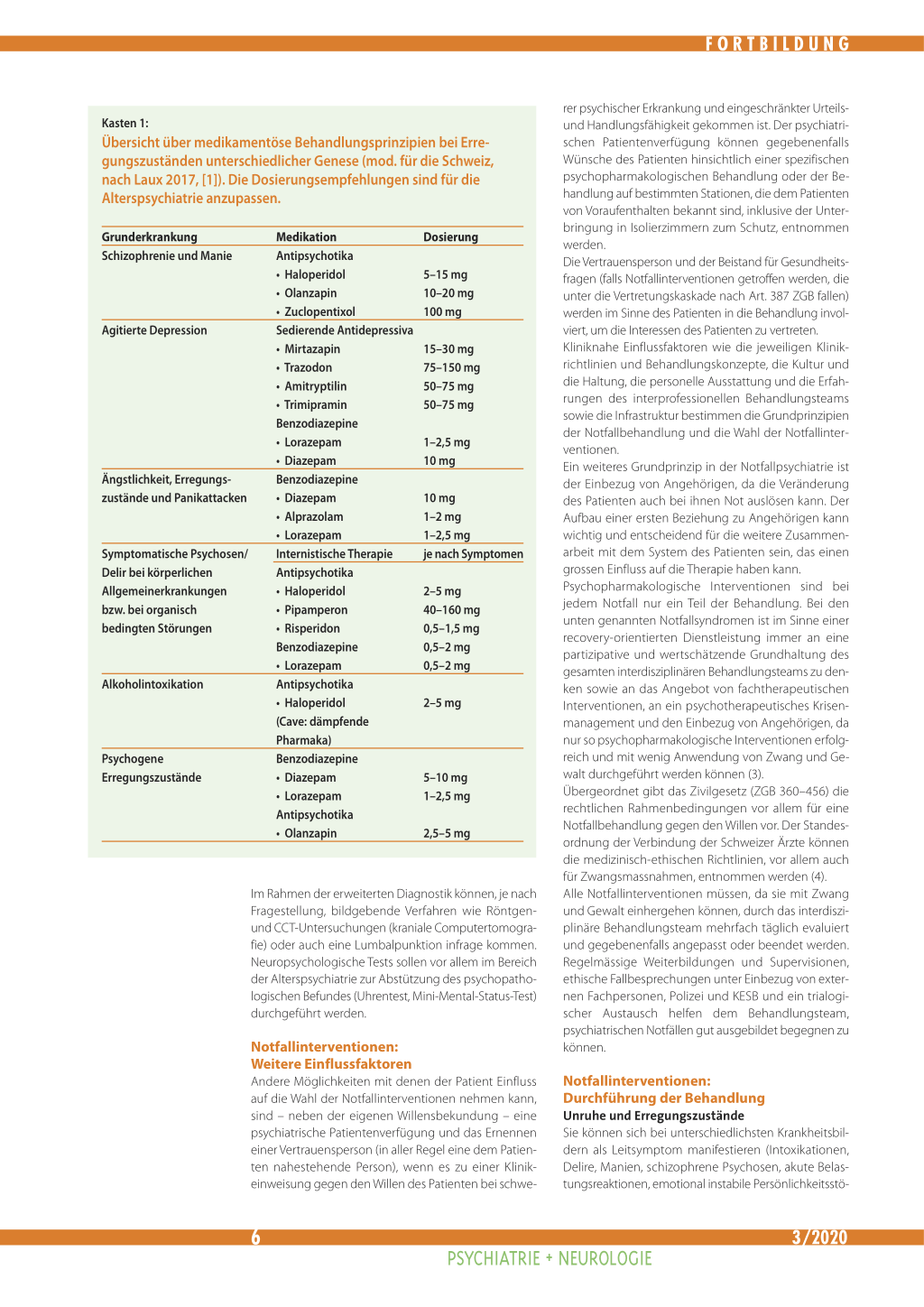
Kasten 1:
Übersicht über medikamentöse Behandlungsprinzipien bei Erregungszuständen unterschiedlicher Genese (mod. für die Schweiz, nach Laux 2017, [1]). Die Dosierungsempfehlungen sind für die Alterspsychiatrie anzupassen.
Grunderkrankung Schizophrenie und Manie
Agitierte Depression
Ängstlichkeit, Erregungszustände und Panikattacken
Symptomatische Psychosen/ Delir bei körperlichen Allgemeinerkrankungen bzw. bei organisch bedingten Störungen
Alkoholintoxikation
Psychogene Erregungszustände
Medikation
Dosierung
Antipsychotika
• Haloperidol
5–15 mg
• Olanzapin
10–20 mg
• Zuclopentixol
100 mg
Sedierende Antidepressiva
• Mirtazapin
15–30 mg
• Trazodon
75–150 mg
• Amitryptilin
50–75 mg
• Trimipramin
50–75 mg
Benzodiazepine
• Lorazepam
1–2,5 mg
• Diazepam
10 mg
Benzodiazepine
• Diazepam
10 mg
• Alprazolam
1–2 mg
• Lorazepam
1–2,5 mg
Internistische Therapie je nach Symptomen
Antipsychotika
• Haloperidol
2–5 mg
• Pipamperon
40–160 mg
• Risperidon
0,5–1,5 mg
Benzodiazepine
0,5–2 mg
• Lorazepam
0,5–2 mg
Antipsychotika
• Haloperidol
2–5 mg
(Cave: dämpfende
Pharmaka)
Benzodiazepine
• Diazepam
5–10 mg
• Lorazepam
1–2,5 mg
Antipsychotika
• Olanzapin
2,5–5 mg
Im Rahmen der erweiterten Diagnostik können, je nach Fragestellung, bildgebende Verfahren wie Röntgenund CCT-Untersuchungen (kraniale Computertomografie) oder auch eine Lumbalpunktion infrage kommen. Neuropsychologische Tests sollen vor allem im Bereich der Alterspsychiatrie zur Abstützung des psychopathologischen Befundes (Uhrentest, Mini-Mental-Status-Test) durchgeführt werden.
Notfallinterventionen: Weitere Einflussfaktoren Andere Möglichkeiten mit denen der Patient Einfluss auf die Wahl der Notfallinterventionen nehmen kann, sind – neben der eigenen Willensbekundung – eine psychiatrische Patientenverfügung und das Ernennen einer Vertrauensperson (in aller Regel eine dem Patienten nahestehende Person), wenn es zu einer Klinikeinweisung gegen den Willen des Patienten bei schwe-
rer psychischer Erkrankung und eingeschränkter Urteilsund Handlungsfähigkeit gekommen ist. Der psychiatrischen Patientenverfügung können gegebenenfalls Wünsche des Patienten hinsichtlich einer spezifischen psychopharmakologischen Behandlung oder der Behandlung auf bestimmten Stationen, die dem Patienten von Voraufenthalten bekannt sind, inklusive der Unterbringung in Isolierzimmern zum Schutz, entnommen werden. Die Vertrauensperson und der Beistand für Gesundheitsfragen (falls Notfallinterventionen getroffen werden, die unter die Vertretungskaskade nach Art. 387 ZGB fallen) werden im Sinne des Patienten in die Behandlung involviert, um die Interessen des Patienten zu vertreten. Kliniknahe Einflussfaktoren wie die jeweiligen Klinikrichtlinien und Behandlungskonzepte, die Kultur und die Haltung, die personelle Ausstattung und die Erfahrungen des interprofessionellen Behandlungsteams sowie die Infrastruktur bestimmen die Grundprinzipien der Notfallbehandlung und die Wahl der Notfallinterventionen. Ein weiteres Grundprinzip in der Notfallpsychiatrie ist der Einbezug von Angehörigen, da die Veränderung des Patienten auch bei ihnen Not auslösen kann. Der Aufbau einer ersten Beziehung zu Angehörigen kann wichtig und entscheidend für die weitere Zusammenarbeit mit dem System des Patienten sein, das einen grossen Einfluss auf die Therapie haben kann. Psychopharmakologische Interventionen sind bei jedem Notfall nur ein Teil der Behandlung. Bei den unten genannten Notfallsyndromen ist im Sinne einer recovery-orientierten Dienstleistung immer an eine partizipative und wertschätzende Grundhaltung des gesamten interdisziplinären Behandlungsteams zu denken sowie an das Angebot von fachtherapeutischen Interventionen, an ein psychotherapeutisches Krisenmanagement und den Einbezug von Angehörigen, da nur so psychopharmakologische Interventionen erfolgreich und mit wenig Anwendung von Zwang und Gewalt durchgeführt werden können (3). Übergeordnet gibt das Zivilgesetz (ZGB 360–456) die rechtlichen Rahmenbedingungen vor allem für eine Notfallbehandlung gegen den Willen vor. Der Standesordnung der Verbindung der Schweizer Ärzte können die medizinisch-ethischen Richtlinien, vor allem auch für Zwangsmassnahmen, entnommen werden (4). Alle Notfallinterventionen müssen, da sie mit Zwang und Gewalt einhergehen können, durch das interdisziplinäre Behandlungsteam mehrfach täglich evaluiert und gegebenenfalls angepasst oder beendet werden. Regelmässige Weiterbildungen und Supervisionen, ethische Fallbesprechungen unter Einbezug von externen Fachpersonen, Polizei und KESB und ein trialogischer Austausch helfen dem Behandlungsteam, psychiatrischen Notfällen gut ausgebildet begegnen zu können.
Notfallinterventionen: Durchführung der Behandlung Unruhe und Erregungszustände Sie können sich bei unterschiedlichsten Krankheitsbildern als Leitsymptom manifestieren (Intoxikationen, Delire, Manien, schizophrene Psychosen, akute Belastungsreaktionen, emotional instabile Persönlichkeitsstö-
6 3/2020
PSYCHIATRIE + NEUROLOGIE
FORTBILDUNG
rungen u. a.), mit Fremdgefährdung einhergehen und gehören zu den häufigsten psychiatrischen Notfallsituationen. Die Diagnostik gibt möglicherweise einen Anhaltspunkt für die zugrunde liegende Erkrankung, die Notfallbehandlung zielt aber in jedem Fall auf eine Beruhigung bis hin zur Sedierung ab (5). Die ersten Interventionen, die durchgeführt werden, dienen der Sicherheit des Patienten und des Umfeldes. Um eine Vorhersage treffen zu können, ob Gewalt auftritt, kann die Brøset-Violence-Checkliste verwendet werden. Neben der Anwendung der Talk-Down-Methode, einer validierenden Gesprächsführung, einer emphatischen Grundhaltung und dem Eingehen auf die Wünsche des Patienten zur Deeskalation kommt der Psychopharmakotherapie eine grosse Bedeutung zu. Zur medikamentösen Behandlung akuter Unruhe und Erregungszustände stehen verschiedene Medikamente zur Verfügung (Kasten 1). Zusätzlich kann eine Intensivbetreuung von Mitarbeitenden des Behandlungsteams durchgeführt werden, die den Patienten während des Notfalls engmaschig begleiten und Angebote machen (Gespräche, bewegungs- und ergotherapeutische Interventionen wie Tischtennisspielen oder Malen). Sollten die genannten Interventionen nicht ausreichend sein, Gewalt auftreten und keine milderen Massnahmen mehr zur Verfügung stehen, muss eine zeitlich begrenzte Isolation geprüft werden. Die Anwendung von Zwang kommt als letztes Mittel (6) der Wahl zum Einsatz, wenn der Patient einer dringend indizierten Psychopharmakotherapie nicht zustimmt (7). Ausgewählte Medikamente werden dann in der Regel intramuskulär injiziert.
Akute Suizidalität und selbstschädigendes Verhalten Diesen kann ein breites Spektrum an Ursachen zugrunde liegen. Die Patienten können sich in unterschiedlichen Stadien der Suizidalität befinden, die von lebensmüden Gedanken bis zu konkreten Suizidplänen und ausführenden Handlungen reichen können. Zur diagnostischen Einordnung der Akuität von Suizidalität bedarf es der empathisch-stützenden Haltung des Behandlungsteams, um in Beziehung zum Patienten zu treten. Ziel muss es sein, Suizidgedanken und selbstschädigendes Verhalten offen zu thematisieren, suizidales Verhalten als Notruf zu akzeptieren und damit zu entpathologisieren. Zusammen mit dem Patienten und gegebenenfalls mit den Angehörigen können auslösende Faktoren erkannt und alternative Verhaltensweisen unter Einbezug vorhandener Ressourcen erarbeitet werden. Zur systematischen Einschätzung und Beurteilung von Suizidalität sollen Instrumente wie die Nurses Global Assessment of Suicide Risk (NGASR) und Suicide Status Form-II (SSF-II) angewandt werden. Auch im Rahmen der Suizidalität kommt die Intensivbetreuung als Intervention zum Einsatz, bis Alternativen zum suizidalen Handeln gefunden werden können. Die noch immer bestehende Meinung, dass suizidale Patienten zwingend auf einer geschlossenen Abteilung untergebracht werden müssen und Zwangsmassnahmen wie das Isolieren, das Fixieren und das Zwangsmedizieren zum sogenannten Eigenschutz gerechtfertigt sind, entspricht nicht einer modernen Psychiatrie und ihrer Studienlage (8).
Kasten 2:
Symptome einer Katatonie gemäss S2k-Leitlinie Notfallpsychiatrie DGPPN 2019 (2)
Hyperphänomene Psychomotorische Erregung Bewegungs- und Sprachstereotypien Manierismen Befehlsautomatie Grimassieren Echolalie Echopraxie
Hypophänomene Stupor Sperrung Mutismus Negativismus Katalepsie Flexibilitas cerea Haltungsstereotypien/-verharren
Kasten 3:
Fallbeispiel: Notfallinterventionen bei einem unruhigen Patienten
Basisabklärung: 19-jähriger Mann, begleitet von den Eltern. Walk-in-Patient, erster Kontakt mit der Psychiatrie. Seit zirka zwei Wochen «verändertes Verhalten», das ständig wechselt; täglicher Konsum von Cannabis, keine anderen Drogen; seit drei Tagen nicht mehr geschlafen, motorisch sehr unruhig, innerlich ein Gefühl starker Beklemmung. Eltern «können nicht mehr», der Patient merkt, dass «etwas nicht stimmt», braucht Hilfe.
Diagnostik ● Psychopathologischer Kernbefund bei Eintritt: Auffassungs- und Konzentra-
tionsstörungen, im Denken umständlich, Beeinträchtigungswahn, Derealisationserleben, motorische Unruhe. Keine lebensmüden Gedanken, keine fremdaggressiven Impulse. Ausprägung der Symptome: leicht- bis mittelgradig. Der Patient ist mit einer Behandlung einverstanden, hat ein Krankheitsgefühl. ● Labor, Vitalparametermessung und EKG: ein altersentsprechender Normalbefund. Drogenschnelltest: positiv einzig auf Cannabis. ● Fremdanamnese durch die Eltern: ausser dem Konsum von Cannabis keine psychiatrischen Auffälligkeiten, keine psychiatrische Vorgeschichte, Lehre abgeschlossen, angestellt arbeitend, wird als freundlicher junger Mann beschrieben. ● Ressourcen: Familie, Freundin, Beruf, Sport.
Notfallinterventionen ● Stationäre freiwillige Aufnahme zur Verhaltensbeobachtung, zur Symptomkon-
trolle und zur Schlafbeobachtung bei der Arbeitshypothese einer akuten vorübergehenden psychotischen Störung. Cannabiskarenz während des Aufenthalts. ● Aufklärung des Patienten und der Eltern über die weiteren Schritte der Hospitalisierung, über die Arbeitshypothese und die zum Einsatz kommenden Medikamente inkl. unerwünschter Arzneimittelwirkung. Verabredung für einen gemeinsamen konkreten Folgetermin am nächsten Tag. ● Planung einer antipsychotischen Therapie mit Olanzapin 5 mg zur Nacht, ergänzt durch 5 mg Olanzapin und 1 bis 3 mg Lorazepam als Reservemedikation. Zielsetzung: Sicherstellung des Schlafs, Abnahme der Unruhe und des Beeinträchtigungswahns. ● Festlegung des Therapieplans am nächsten Tag: Treffen mit Peer-Mitarbeiter, Bewegungstherapie, Gespräch zusammen mit den Angehörigen, gemeinsame Evaluation der getroffenen Massnahmen und Planung der nächsten 24 Stunden.
3/2020
PSYCHIATRIE + NEUROLOGIE
7
FORTBILDUNG
Je nach Grunderkrankung findet auch schon in der Notfallsituation eine begleitende Psychopharmakotherapie statt. Benzodiazepine können Angst und Nervosität senken, eine antidepressive Therapie kann bei Vorliegen einer Depression angezeigt sein (sedierende Antidepressiva bei Unruhe und Anspannung), und Antipsychotika können bei Gedankenkreisen und auch psychotischen Symptomen eingesetzt werden. Bei rezidivierenden Depressionen und Suizidalität ist der Einsatz von Lithium zu diskutieren. Bereits in der Notfallsituation sollte der Patient für eine Behandlung bei einem ASSIP-Therapeuten (attempted suicide short intervention program [9]) angemeldet werden, und die Elektrokrampftherapie (EKT) sollte bei akuter und starker Suizidalität berücksichtigt werden.
Akute Angst- und Panikstörung Diese werden, unabhängig von der Grunderkrankung (z. B. generalisierte Angststörung, ängstliche Persönlichkeitsstörung sowie somatische Grunderkrankungen wie Herzrhythmusstörungen oder Asthmaanfall), dann zu einem Notfall, wenn sich der Patient in seinem Leben bedroht fühlt und fürchtet, die Kontrolle zu verlieren. Das Hyperventilationssyndrom kann als psychosomatischer Notfall aufgrund grosser Angst entstehen, Symptome sind Kribbeln in Händen und Füssen, Verkrampfungen im Mundbereich, Sehstörungen u. a. Bei ausgeprägter Hyperventilation entsteht die Hyperventilationstetanie. Die Behandlung erfolgt mittels Atmen in einen Plastik- oder Papiersack und der Gabe eines Benzodiazepins, falls die Rückatmungstechnik nicht ausreichend ist. Je nach Ausprägung der Angst besteht eine Überschneidung zur Unruhe und zu den Erregungszuständen, die Behandlung erfolgt dann entsprechend den dort genannten psychopharmakologischen Empfehlungen. Sollte die vom Patienten empfundene Todesangst einen somatischen Ursprung haben, ist primär dieser zu behandeln (z. B. Glykoseinfusionen bei Hypoglykämie).
Vor der im Vordergrund stehenden medikamentösen Behandlung des Delirs sollten somatische Ursachen ausgeschlossen bzw. deren Behandlung (z. B. Harnwegsinfekt bei älteren Menschen) eingeleitet werden. Die medikamentöse Behandlung des Delirs kann mit Haloperidol (Haldol®) erfolgen, ebenso können moderne Antipsychotika (Quetiapin [Seroquel®], Risperidon [Risperdal®], Olanzapin [Zyprexa®]) und Benozodiazepine zum Einsatz kommen (10). Die Behandlung des Alkoholentzugsdelir kann mit Clomethiazol (Distraneurin®) erfolgen.
Stupor/Katatonie Diese und auch dissoziative Zustände können bei psychiatrischen, internistischen und neurologischen Erkrankungen auftreten und sind somit unspezifische Symptome, die einer guten interdisziplinären Differenzialdiagnostik bedürfen. In der Notfallpsychiatrie sind diese Störungsbilder von grosser Wichtigkeit, da schnell lebensbedrohliche Zustände entstehen können. Während der Stupor durch reduzierte Reaktion auf Reize, Mutismus und ausgeprägte psychomotorische Hemmung gekennzeichnet ist, werden bei der Katatonie Hyper- und Hypophänomene unterschieden (Kasten 2). Stupor und Katatonie bedürfen einer intensiven Pflege mit Sicherstellung der Ernährung und des Flüssigkeitsausgleichs, bei ausgeprägten Hypophänomenen der Katatonie müssen Patienten antikoaguliert werden. Die Hauptbehandlung, neben den wichtigen pflegerischen Massnahmen, liegt in der pharmakologischen Gabe von Lorazepam, bei Katatonie bis zu 20 mg. Die EKT sollte als eine der wichtigsten Behandlungsmöglichkeiten diskutiert werden, da die Wirkung schnell einsetzt und sie relativ nebenwirkungsarm ist. Bei der perniziösen Katatonie, der lebensbedrohlichsten Form der Katatonie aufgrund der vegetativen Entgleisung mit hohem Fieber, stellt die EKT die wirksamste Intervention dar (11). Wenn somatische Ursachen als Auslöser vorliegen, ist in erster Linie die Behandlung der Grunderkrankung durchzuführen.
Bewusstseinsstörungen und delirante Syndrome/Verwirrtheitszustände Diese sind zu unterscheiden. Bei den quantitativen Bewusstseinsstörungen (Somnolenz, Sopor, Koma) steht die interdisziplinäre Diagnostik im Vordergrund, da eine Reihe von somatischen Erkrankungen verantwortlich sein können, die dann behandelt werden müssen. Finden sich keine Ursachen, ist die engmaschige Überwachung des Patienten angezeigt, eine bestehende medikamentöse Behandlung sollte pausiert werden, um eine psychopharmakoinduzierte Ursache ausschliessen zu können. Das Delir als qualitative Bewusstseinsstörung mit Desorientiertheit, Beeinträchtigung von Auffassung und Aufmerksamkeit und Halluzinationen ist ein häufiges Krankheitsbild in der Notfallpsychiatrie, vor allem in der Alterspsychiatrie. Das Delir ist grundsätzlich eine reversible Störung, für die Diagnostik und den Verlauf können Arbeitsinstrumente wie die Confusion Assessment Method (CAM) verwendet werden. Risikofaktoren für Delire sind u. a. das Alter, Polypharmazie, Multimorbidität, Dehydrierung, aber auch Noxen.
Drogennotfälle Die Behandlung und die Diagnostik sind herausfordernd, da viele Substanzen in Tests nicht nachweisbar sind, Patienten mehrere Substanzen konsumieren und beispielsweise aufgrund einer Bewusstseinsstörung bei Delir oder eines Erregungszustandes im Rahmen eines Rauschzustandes keine Angaben zur Art, zur Menge und zur Uhrzeit des letzten Konsums machen können. Die wichtigste Notfallintervention ist die engmaschige psychiatrische und somatische Überwachung und das Reagieren auf entstehende Komplikationen. Je nach Schwere der Intoxikation muss eine Behandlung auf einer Intensivstation geprüft werden. Eine Behandlung mit Psychopharmaka sollte zurückhaltend durchgeführt werden, bei starker Erregung kann der Einsatz von Haloperidol in niedrigen Dosierungen geprüft werden.
Psychopharmakainduzierte Notfälle Diese können bei der Behandlung mit Antipsychotika als extrapyramidalmotorische Symptome (EPMS) und seltener, aber mit vielen Komplikationen behaftet, während der ersten zwei bis vier Wochen der Behandlung
8 3/2020
PSYCHIATRIE + NEUROLOGIE
FORTBILDUNG
als ein malignes neuroleptisches Syndrom (MNS) auftreten (Mortalität bis zu 20%, [12]). Die EPMS unterscheiden sich in Frühdyskinesien (meist innerhalb der ersten 7 Tage der Behandlung oder nach schneller Dosissteigerung oder Absetzen) und Spätdyskinesien als Folge einer Langzeittherapie. Die Behandlung der Frühdyskinesien, welche reversibel sind, erfolgt pharmakologisch mit dem Anticholinergikum Biperiden (Akineton®), und das auslösende Antipsychotikum sollte in der Dosis reduziert oder besser umgestellt werden. Spätdyskinesien sind nicht oder nur kaum reversibel, atypische Antipsychotika führen seltener zu diesem Phänomen. Das zentrale Serotoninsyndrom und das zentrale anticholinerge Syndrom treten hauptsächlich bei der Behandlung mit Antidepressiva auf. Serotonerge Substanzen führen zu hohem Fieber, neuromuskulären Symptomen wie Tremor oder Hyperreflexie und Bewusstseinsstörungen sowie Desorientierung. Anticholinerge Substanzen führen peripher zu Austrocknung der Schleimhäute, zu Harnverhalt sowie Obstipation und zentral zu Desorientiertheit (weshalb diese Substanzen in der Alterspsychiatrie nur zurückhaltend eingesetzt werden sollten), motorischer Unruhe und Angst. Aufgrund der häufigen Verschreibung von Benzodiazepinen ist eine Intoxikation z. B. bei Suizidversuchen oder bei Drogennotfällen mit Mischintoxikation in der Notfallpsychiatrie keine Seltenheit. Zur Aufhebung der zentral dämpfenden Wirkung von Benzodiazepinen wird Flumazenil (Anexate®) verwendet, welches intravenös injiziert wird. Werden Benzodiazepine zu schnell abgesetzt, können die ursprünglichen Krankheitssymptome wie Angst und Unruhe verstärkt auftreten (Rebound-Symptome nur wenigen Tage, Rückfallsymptome anhaltend). Um Absetzsymptome wie Angst, Panik, Schlafstörungen, Muskelschmerzen und epileptische Anfälle zu vermeiden, muss die Behandlung über einen längeren Zeitraum ausgeschlichen werden.
Nachbesprechung der Interventionen
Auch wenn die Nachbesprechung der durchgeführten
Interventionen in aller Regel im Rahmen der weiteren
Behandlung stattfindet und nicht mehr Teil der eigent-
lichen Notfallinterventionen ist, muss diese aus Sicht
des Autors eine hohe Priorität haben (13). Gerade wenn
Interventionen mit Zwang und Gewalt durchgesetzt
wurden, gibt die Nachbesprechung dem Patienten die
Möglichkeit, zusammen mit dem Team das Geschehene
zu reflektieren. Idealerweise entsteht daraus eine von
Patienten und Fachleuten akzeptierte psychiatrische Pa-
tientenverfügung (14), mit der der Patient Einfluss auf
zukünftige Behandlungen nehmen kann und sich
Zwang und Gewalt reduzieren.
G
Korrespondenzadresse:
Dr. med. Robert Maier
Sanatorium Kilchberg AG
Chefarzt Psychiatrie
Alte Landstrasse 70
8802 Kilchberg
E-Mail: Robert.Maier@sanatorium-kilchberg.ch
Selbstdeklaration: Der Autor deklariert, dass keine Interessenkonflikte bestehen.
Literatur: 1. Möller HJ, Laux G et al.: Psychiatrie, Psychosomatik, Psychotherapie.
5. Auflage 2017; 2929–2950. 2. DGPPN: Notfallpsychiatrie. S2k-Leitlinie 2019. https://www.awmf.org/
uploads/tx_szleitlinien/038-023l_S2k_Notfallpsychiatrie_201905_1.pdf (letzter Zugriff am 15.4.2020) 3. DGPPN: Verhinderung von Zwang: Prävention und Therapie aggressiven Verhaltens bei Erwachsenen. S3-Leitline Langversion – Fassung vom 10.09.2018. https://www.awmf.org/uploads/tx_szleitlinien/038022l_S3_Verhinderung-von-Zwang-Praevention-Therapie-aggressivenVerhaltens_2018-11.pdf (letzter Zugriff am 15.4.2020) 4. https://www.fmh.ch/files/pdf23/standesordnung-september2019_de.pdf 5. Garriga M, Pacchiarotti I et al.: Assessment and management of agitation in psychiatry: Expert consensus. World J Biol Psychiatry 2016; 86–128. 6. Sailas E, Fenton M: Seclusion and restraint for people with serious mental illnesses. Cochrane Database Syst Rev 2000; (2):CD001163. 7. NICE: Violence and aggression: short-term management in mental health, health and community settings. NICE guideline [NG10] 28 May 2015. https://www.nice.org.uk/guidance/ng10/resources/ violence-and-aggression-shortterm-management-in-mental-healthhealth-and-community-settings-pdf-1837264712389 (letzter Zugriff am 15.4.2020) 8. Huber CG, Schneeberger AR et al.: Suicide risk and absconding in psychiatric hospitals with and without open door policies: a 15 year, observational study. Lancet Psychiatry 2016 Sep; 3(9): 842–849. 9. Gysin-Maillart A, Schwab S et al.: A Novel Brief Therapy for Patients Who Attempt Suicide: A 24-months follow-up randomized controlled study of the Attempted Suicide Short Intervention Program (ASSIP) 2016. PLOS Medicine 13(3). https://doi.org/10.1371/journal. pmed.1001968 10. Benkert O, Hippius H, Hg.: Kompendium der Psychiatrischen Pharmakotherapie, 12. Auflage. Berlin: Springer 2019. 11. Luchini F, Medda P et al.: Electroconvulsive therapy in catatonic patients: Efficacy and predictors of response. World J Psychiatry 2015 Jun 22; 5(2): 182–192. 12. Trollor JN, Chen X et al.: Comparison of neuroleptic malignant syndrome induced by first- and second-generation antipsychotics. Br J Psychiatry J Ment Sci 2012; 201(1): 52–56. 13. Wullschleger A, Vandamme A et al.: Standardisierte Nachbesprechung von Zwangsmassnahmen auf psychiatrischen Akutstationen: Ergebnisse einer Pilotstudie. Psychiat Prax 2019; 46(03): 128–134. 14. Hotzy F, Cattapan K et al.: Akzeptanz von psychiatrischen und somatischen Patientenverfügungen: ein Vergleich unter psychiatrischen Patienten und Fachpersonen. Psychiatr Prax 2020 Apr 8; doi: 10.1055/a-1132-0811.
Merkpunkte:
● Notfallinterventionen werden symptomgeleitet angewandt, eine exakte Diagnosestellung erfolgt im Verlauf der Behandlung.
● Die Wahl der Notfallinterventionen erfolgt in vielen Fällen interdisziplinär, da die Krankheitssymptome auch somatischen Ursprungs sein können. Aus diesem Grund sind eine sorgfältige klinische Untersuchung und die Erfahrung des Behandlungsteams von grosser Bedeutung.
● Notfallinterventionen beschränken sich nicht nur auf die Gabe von Medikamenten. Die psychotherapeutische Grundhaltung und die Angebote des Behandlungsteams, die Ausbildung in Aggressions- und Deeskalationsmanagement und die Kultur und die Werte, die in einer Klinik verankert sind, bestimmen den therapeutischen Rahmen massgeblich mit.
● Da durch eine schwere psychiatrische Erkrankung nicht nur der Patient, sondern auch sein soziales Umfeld verunsichert ist, sollte dieses schon zu Beginn der Notfallbehandlung involviert werden. Das soziale Umfeld ist ein wichtiger Wirkfaktor in der weiteren Behandlung.
3/2020
PSYCHIATRIE + NEUROLOGIE
9