Transkript
Blutsparen im Spital
Patient Blood Management ist eine interdisziplinäre Aufgabe der Kommunikation
BERICHT
Patient Blood Management Ärztesymposium der Hirslanden Klinik im Park, Zürich, 4. Oktober 2012
Bei orthopädischen Operationen kommt es regelmässig zu grösseren Blutverlusten. Ziel sollte es heute sein, dank koordinierten Vorgehens von Hausärzten, Anästhesisten, Chirurgen und Blutbank, die Patienten möglichst geringen Transfusionsrisiken auszusetzen.
HALID BAS
Aus Sicht der Anästhesiologin sprach Dr. med. Pascale Stapfer, Klinik im Park, Zürich, über die perioperativen Aspekte des Patient Blood Management. Sie betonte die Bedeutung der interdisziplinären Planung sowohl bei der Bestimmung des Operationszeitpunkts, bei der Anpassung der Medikamentenverordnung als auch beim Kontakt zur Blutbank oder beim Austausch zwischen Operateur und Anästhesie. Während des Eingriffs ist die Hypothermieprophylaxe wichtig, da eine Unterkühlung die Gerinnung deutlich
Entwicklung dieser heute weit entwickelten Systeme wurde durch die Ablehnung der Bluttransfusion durch Angehörige der Zeugen Jehovas stark gefördert.
Cell-Salvage-Systeme helfen, heterologe Transfusionen einzusparen Das Blut aus dem Operationsfeld wird mit einem doppellumigen Sauger aufgefangen, mit einer Elektrolyt-Heparinbeziehungsweise -Citratlösung versetzt und dann über einen Filter in ein Reservoir geleitet. Das filtrierte Gemisch fliesst in eine Zentrifuge und wird mit physiologischer Kochsalzlösung gewaschen. So gelingt es, Entzündungsmediatoren, aktivierte Thrombozyten, Heparin, freies Hämoglobin sowie Fettund andere Partikel zu entfernen. Schliesslich kann ein hoch konzentriertes autologes Erythrozytenkonzentrat rücktransfundiert werden. Dies ist bei grossen Blutverlusten hilfreich, da kontinuierlich und schnell Blut retransfundiert werden kann, das C.A.T.S® von Fresenius Kabi ermöglicht aber auch schon kleine Blutmengen zu waschen, was bei leichtgewichtigen Patienten, besonders in der pädiatrischen Chirurgie, Vorteile bietet, wie Dr. Stapfer sagte. Cell-Salvage-Systeme haben die frühe-
«Bei komplexen Fällen kann es sinnvoll sein, die Patienten frühzeitig für einen Anästhesiesprechstundentermin anzumelden, sodass genügend Zeit für notwendige Zusatzabklärungen bleibt.»
beeinträchtigen kann. Von Bedeutung ist die Überwachung der Gerinnung beispielsweise mittels Thrombelastografie, da die angestrebte Erhaltung der Euvolämie zu einer Verdünnungskoagulopathie führen kann. Der Transfusionsbedarf kann durch vernünftigen Einsatz eines Cell-Salvage-Systems reduziert werden. Die
ren Drainage-Autotransfusionssysteme weitgehend ersetzt, die wegen der Übertragung proinflammatorischer Substanzen viele Nebenwirkungen verursachten. Die autologe Erythrozytenretransfusion kann aber nur die Sauerstoffversorgung der Gewebe verbessern, die Konzentrate enthalten keine Gerin-
nungsfaktoren, was die Überwachung des Gerinnungsstatus und die separate Verabreichung von Fibrinogen respektive Plasmaprodukten notwendig macht. Als klassische Indikationen für CellSalvage gelten heute die prothetische Chirurgie an Hüfte oder Knie, grosse Wirbelsäulenoperationen, Eingriffe an Herz und grossen Gefässen, Kraniosynosthoseoperationen bei Kleinkindern, Operationen bei grossen Hirnbasisaneurysmen sowie allgemein transfusionsbedingende Eingriffe bei Zeugen-Jehova-Patienten. Als Kontraindikationen für Cell-Salvage nannte Frau Dr. Stapfer bakteriell kontaminiertes Blut, etwa bei Darmperforationen oder bekannter systemischer Infektion, ferner die Kontamination mit topischen Antibiotika, Desinfektiva oder topischen Hämostyptika. Absolute Kontraindikationen sind gegeben bei Kontamination mit Stoffen, die zu einer Hämolyse der Erythrozyten führen, wie Aqua dest., hypotone Lösungen, Alkohol oder H2O2. Eine relative Kontraindikation besteht bei malignen Tumoren, teilweise wird das Retransfusionsblut vorher bestrahlt.
Optimierte Blutbildung präoperativ anstreben Cell-Salvage ist jedoch nur eine Komponente im Patient Blood Management, betonte Pascale Stapfer. Die erste Säule ist die präoperative Sicherstellung einer optimierten Blutbildung (Kasten). Dazu gehört immer das Anämiescreening mit Abklärung und Behandlung der Anämieursache (Bericht «Das Blutsparen beginnt lange vor der Operation» in AM 22, S. 1221 f.). «Ein gutes Patient Blood Management setzt eine gute interdisziplinäre Zusammenarbeit voraus», betonte die Anäs-
ARS MEDICI 23 ■ 2012 1273
BERICHT
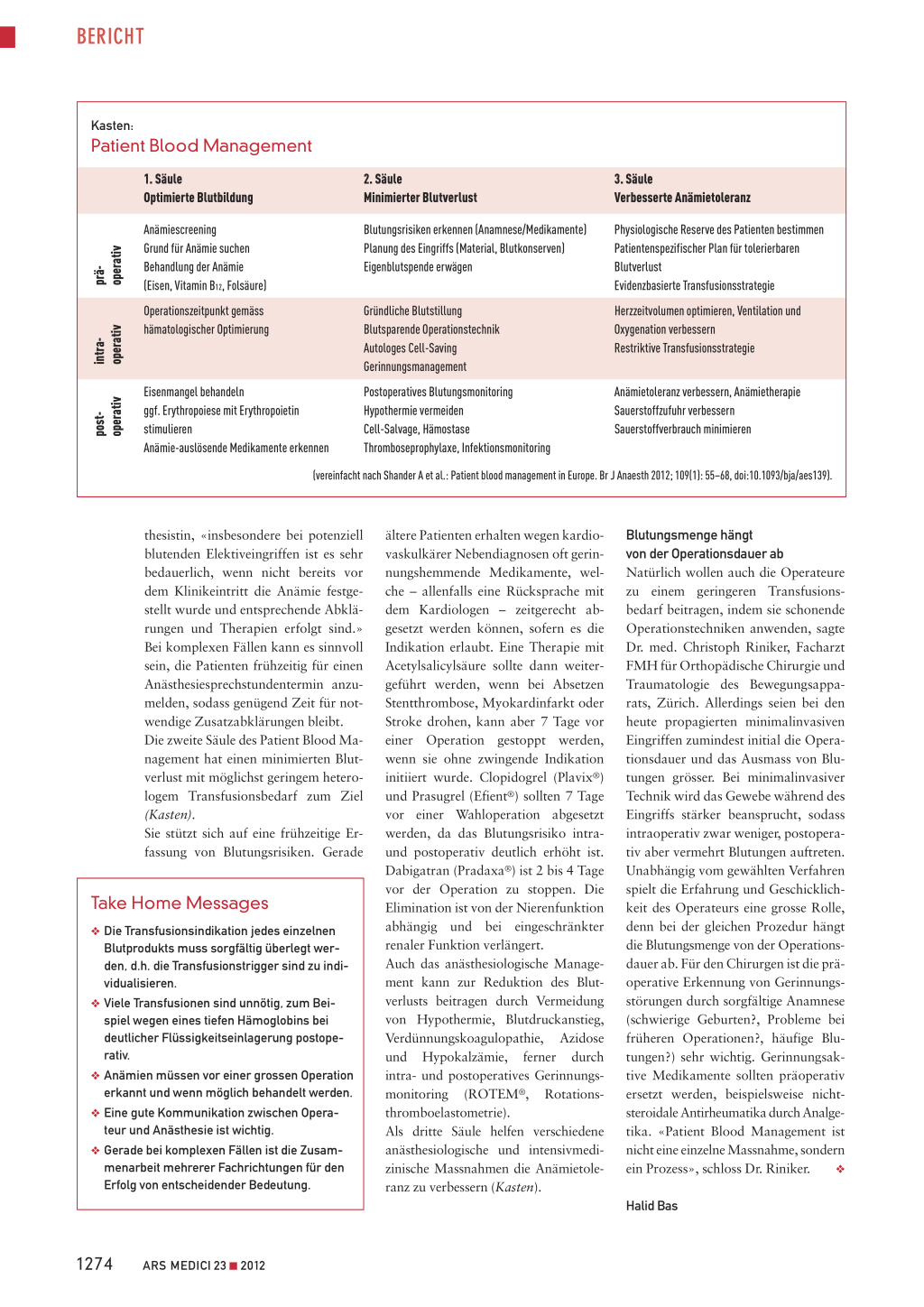
Kasten:
Patient Blood Management
1. Säule Optimierte Blutbildung
2. Säule Minimierter Blutverlust
3. Säule Verbesserte Anämietoleranz
präoperativ
intraoperativ
Anämiescreening Grund für Anämie suchen Behandlung der Anämie (Eisen, Vitamin B12, Folsäure) Operationszeitpunkt gemäss hämatologischer Optimierung
Eisenmangel behandeln ggf. Erythropoiese mit Erythropoietin stimulieren Anämie-auslösende Medikamente erkennen
Blutungsrisiken erkennen (Anamnese/Medikamente) Planung des Eingriffs (Material, Blutkonserven) Eigenblutspende erwägen
Gründliche Blutstillung Blutsparende Operationstechnik Autologes Cell-Saving Gerinnungsmanagement
Postoperatives Blutungsmonitoring Hypothermie vermeiden Cell-Salvage, Hämostase Thromboseprophylaxe, Infektionsmonitoring
Physiologische Reserve des Patienten bestimmen Patientenspezifischer Plan für tolerierbaren Blutverlust Evidenzbasierte Transfusionsstrategie
Herzzeitvolumen optimieren, Ventilation und Oxygenation verbessern Restriktive Transfusionsstrategie
Anämietoleranz verbessern, Anämietherapie Sauerstoffzufuhr verbessern Sauerstoffverbrauch minimieren
(vereinfacht nach Shander A et al.: Patient blood management in Europe. Br J Anaesth 2012; 109(1): 55–68, doi:10.1093/bja/aes139).
postoperativ
thesistin, «insbesondere bei potenziell blutenden Elektiveingriffen ist es sehr bedauerlich, wenn nicht bereits vor dem Klinikeintritt die Anämie festgestellt wurde und entsprechende Abklärungen und Therapien erfolgt sind.» Bei komplexen Fällen kann es sinnvoll sein, die Patienten frühzeitig für einen Anästhesiesprechstundentermin anzumelden, sodass genügend Zeit für notwendige Zusatzabklärungen bleibt. Die zweite Säule des Patient Blood Management hat einen minimierten Blutverlust mit möglichst geringem heterologem Transfusionsbedarf zum Ziel (Kasten). Sie stützt sich auf eine frühzeitige Erfassung von Blutungsrisiken. Gerade
Take Home Messages
❖ Die Transfusionsindikation jedes einzelnen Blutprodukts muss sorgfältig überlegt werden, d.h. die Transfusionstrigger sind zu individualisieren.
❖ Viele Transfusionen sind unnötig, zum Beispiel wegen eines tiefen Hämoglobins bei deutlicher Flüssigkeitseinlagerung postoperativ.
❖ Anämien müssen vor einer grossen Operation erkannt und wenn möglich behandelt werden.
❖ Eine gute Kommunikation zwischen Operateur und Anästhesie ist wichtig.
❖ Gerade bei komplexen Fällen ist die Zusammenarbeit mehrerer Fachrichtungen für den Erfolg von entscheidender Bedeutung.
ältere Patienten erhalten wegen kardiovaskulkärer Nebendiagnosen oft gerinnungshemmende Medikamente, welche – allenfalls eine Rücksprache mit dem Kardiologen – zeitgerecht abgesetzt werden können, sofern es die Indikation erlaubt. Eine Therapie mit Acetylsalicylsäure sollte dann weitergeführt werden, wenn bei Absetzen Stentthrombose, Myokardinfarkt oder Stroke drohen, kann aber 7 Tage vor einer Operation gestoppt werden, wenn sie ohne zwingende Indikation initiiert wurde. Clopidogrel (Plavix®) und Prasugrel (Efient®) sollten 7 Tage vor einer Wahloperation abgesetzt werden, da das Blutungsrisiko intraund postoperativ deutlich erhöht ist. Dabigatran (Pradaxa®) ist 2 bis 4 Tage vor der Operation zu stoppen. Die Elimination ist von der Nierenfunktion abhängig und bei eingeschränkter renaler Funktion verlängert. Auch das anästhesiologische Management kann zur Reduktion des Blutverlusts beitragen durch Vermeidung von Hypothermie, Blutdruckanstieg, Verdünnungskoagulopathie, Azidose und Hypokalzämie, ferner durch intra- und postoperatives Gerinnungsmonitoring (ROTEM®, Rotationsthromboelastometrie). Als dritte Säule helfen verschiedene anästhesiologische und intensivmedizinische Massnahmen die Anämietoleranz zu verbessern (Kasten).
Blutungsmenge hängt von der Operationsdauer ab Natürlich wollen auch die Operateure zu einem geringeren Transfusionsbedarf beitragen, indem sie schonende Operationstechniken anwenden, sagte Dr. med. Christoph Riniker, Facharzt FMH für Orthopädische Chirurgie und Traumatologie des Bewegungsapparats, Zürich. Allerdings seien bei den heute propagierten minimalinvasiven Eingriffen zumindest initial die Operationsdauer und das Ausmass von Blutungen grösser. Bei minimalinvasiver Technik wird das Gewebe während des Eingriffs stärker beansprucht, sodass intraoperativ zwar weniger, postoperativ aber vermehrt Blutungen auftreten. Unabhängig vom gewählten Verfahren spielt die Erfahrung und Geschicklichkeit des Operateurs eine grosse Rolle, denn bei der gleichen Prozedur hängt die Blutungsmenge von der Operationsdauer ab. Für den Chirurgen ist die präoperative Erkennung von Gerinnungsstörungen durch sorgfältige Anamnese (schwierige Geburten?, Probleme bei früheren Operationen?, häufige Blutungen?) sehr wichtig. Gerinnungsaktive Medikamente sollten präoperativ ersetzt werden, beispielsweise nichtsteroidale Antirheumatika durch Analgetika. «Patient Blood Management ist nicht eine einzelne Massnahme, sondern ein Prozess», schloss Dr. Riniker. ❖
Halid Bas
1274 ARS MEDICI 23 ■ 2012