Transkript
FORTBILDUNG
Frühe Risikoakkumulation und Kriminalität im Erwachsenenalter
Bis heute existieren praktisch keine Quellen, die systematisch und anhand einer angemessenen Zahl grösserer Stichproben die Konsequenzen einer individuellen Anhäufung von gut definierten, präadulten Risikofaktoren auf die Kriminalität untersuchten. Erst eine solche Anhäufung jedoch scheint besonders deletäre Auswirkungen für die betroffenen Menschen zu haben. Dies skizziert der folgende Artikel in einer kurzen Übersicht.
Jan Seidel
Hannelore Ehrenreich
unter Mitwirkung von: Fabian Bockhop1, Lea Katharina Busch1, Marina Mitjans1,2, Martin Begemann1–3, Barbara Arias4,5, Jens Wiltfang2,3, Luise Poustka6, Jürgen L. Müller7
Jan Seidel1, Hannelore Ehrenreich1, 2
Risikoakkumulation und Kriminalität
D ie soziologische Forschung sowie die damit verbundenen soziologischen Theorien beschreiben seit geraumer Zeit, dass frühe Erfahrung mit negativen Umweltfaktoren nachhaltig individuelles Verhalten prägen und im späteren Leben zu schweren Verhaltensauffälligkeiten und sogar zu Krankheit beitragen kann (1). Relativ umfangreiche psychiatrisch-psychologische sowie biologische Literatur bringt einzelne, ausgewählte Risikofaktoren mit der Entstehung oder Schwere mentaler Erkrankungen in Zusammenhang (2–8). Obwohl viele der zumeist theoretischen Erwägungen und auch der ersten Beobachtungen (mit häufig nur kleinen n-Zahlen) höchst plausibel und vielleicht «schon lange bekannt» erscheinen, mangelte es bisher an konkreten Daten. Bereits vor einigen Jahren konnten wir mit unserer Datensammlung GRAS (Göttingen Research Association for Schizophrenia) erstmals zeigen, dass ein akkumuliertes Umweltrisiko vor dem 18. Lebensjahr zu einem bis zu 10 Jahre früheren Beginn einer schizophrenen Erkrankung bei prädisponierten Personen führt (9). Eine Follow-up-Untersuchung entsprechender an Schizophrenie erkrankter Extremgruppenpatienten (mit 0 oder nur 1 Risikofaktor versus mit mehr als 3 Risikofaktoren) führte zu der völlig unerwarteten und erschreckenden Entdeckung, dass Hochrisikopersonen eine mehr als 5-fach höhere Wahrscheinlichkeit für eine spätere forensische Hospitalisierung aufweisen. Im Einklang mit den gängigen soziologischen Theorien hypothetisierten wir daher für unsere Studie, dass Risikoakkumulation in Kindheit und Adoleszenz schwere Aggression und kriminelles Verhalten bei Erwachsenen (mit-)verursachen kann, unabhängig von einer mentalen Erkrankung. Wir ermittelten zunächst in 6 unabhängigen Kohorten (4 Schizophreniekohorten aus GRAS und 2 Kohorten aus der Allgemeinbevölkerung als Kontrollen bzw. krankheitsunabhängige Erweiterung der Beobachtung) präadulte Risikoerfahrung, nämlich:
Abbildung 1: Deutschlandkarte mit den bei Rekrutierung aktuellen Wohnorten der > 1900 Patientinnen und Patienten mit Schizophrenie oder schizoaffektiver Störung, die seit 2005 an der Untersuchung für die GRAS-Datensammlung teilgenommen haben
● Leben in der Grossstadt («Urbanität») ● Migration ● physischer Missbrauch ● sexueller Missbrauch als sogenannte primäre Risiken und ● Cannabiskonsum ● Alkoholmissbrauch als sekundäre Risiken (10).
Abbildung 1 illustriert anhand einer Deutschlandkarte die Herkunftsorte der für GRAS (11) bislang deutschlandweit rekrutierten über 1900 schizophrenen Patienten. Sämtliche der oben genannten Risikofaktoren waren ein-
4/2018
PSYCHIATRIE + NEUROLOGIE
7
FORTBILDUNG
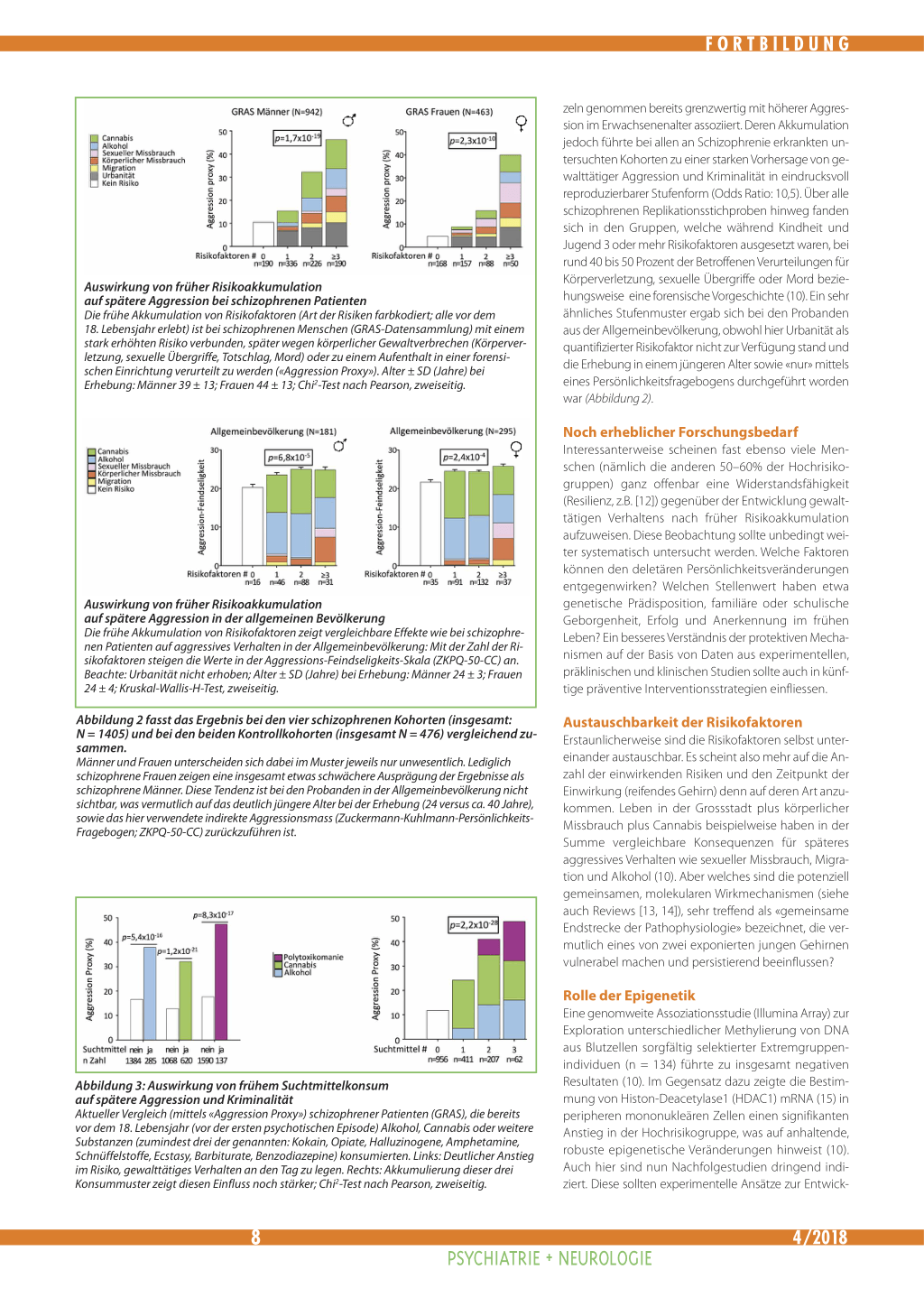
Auswirkung von früher Risikoakkumulation auf spätere Aggression bei schizophrenen Patienten Die frühe Akkumulation von Risikofaktoren (Art der Risiken farbkodiert; alle vor dem 18. Lebensjahr erlebt) ist bei schizophrenen Menschen (GRAS-Datensammlung) mit einem stark erhöhten Risiko verbunden, später wegen körperlicher Gewaltverbrechen (Körperverletzung, sexuelle Übergriffe, Totschlag, Mord) oder zu einem Aufenthalt in einer forensischen Einrichtung verurteilt zu werden («Aggression Proxy»). Alter ± SD (Jahre) bei Erhebung: Männer 39 ± 13; Frauen 44 ± 13; Chi2-Test nach Pearson, zweiseitig.
Auswirkung von früher Risikoakkumulation auf spätere Aggression in der allgemeinen Bevölkerung Die frühe Akkumulation von Risikofaktoren zeigt vergleichbare Effekte wie bei schizophrenen Patienten auf aggressives Verhalten in der Allgemeinbevölkerung: Mit der Zahl der Risikofaktoren steigen die Werte in der Aggressions-Feindseligkeits-Skala (ZKPQ-50-CC) an. Beachte: Urbanität nicht erhoben; Alter ± SD (Jahre) bei Erhebung: Männer 24 ± 3; Frauen 24 ± 4; Kruskal-Wallis-H-Test, zweiseitig. Abbildung 2 fasst das Ergebnis bei den vier schizophrenen Kohorten (insgesamt: N = 1405) und bei den beiden Kontrollkohorten (insgesamt N = 476) vergleichend zusammen. Männer und Frauen unterscheiden sich dabei im Muster jeweils nur unwesentlich. Lediglich schizophrene Frauen zeigen eine insgesamt etwas schwächere Ausprägung der Ergebnisse als schizophrene Männer. Diese Tendenz ist bei den Probanden in der Allgemeinbevölkerung nicht sichtbar, was vermutlich auf das deutlich jüngere Alter bei der Erhebung (24 versus ca. 40 Jahre), sowie das hier verwendete indirekte Aggressionsmass (Zuckermann-Kuhlmann-PersönlichkeitsFragebogen; ZKPQ-50-CC) zurückzuführen ist.
Abbildung 3: Auswirkung von frühem Suchtmittelkonsum auf spätere Aggression und Kriminalität Aktueller Vergleich (mittels «Aggression Proxy») schizophrener Patienten (GRAS), die bereits vor dem 18. Lebensjahr (vor der ersten psychotischen Episode) Alkohol, Cannabis oder weitere Substanzen (zumindest drei der genannten: Kokain, Opiate, Halluzinogene, Amphetamine, Schnüffelstoffe, Ecstasy, Barbiturate, Benzodiazepine) konsumierten. Links: Deutlicher Anstieg im Risiko, gewalttätiges Verhalten an den Tag zu legen. Rechts: Akkumulierung dieser drei Konsummuster zeigt diesen Einfluss noch stärker; Chi2-Test nach Pearson, zweiseitig.
zeln genommen bereits grenzwertig mit höherer Aggression im Erwachsenenalter assoziiert. Deren Akkumulation jedoch führte bei allen an Schizophrenie erkrankten untersuchten Kohorten zu einer starken Vorhersage von gewalttätiger Aggression und Kriminalität in eindrucksvoll reproduzierbarer Stufenform (Odds Ratio: 10,5). Über alle schizophrenen Replikationsstichproben hinweg fanden sich in den Gruppen, welche während Kindheit und Jugend 3 oder mehr Risikofaktoren ausgesetzt waren, bei rund 40 bis 50 Prozent der Betroffenen Verurteilungen für Körperverletzung, sexuelle Übergriffe oder Mord beziehungsweise eine forensische Vorgeschichte (10). Ein sehr ähnliches Stufenmuster ergab sich bei den Probanden aus der Allgemeinbevölkerung, obwohl hier Urbanität als quantifizierter Risikofaktor nicht zur Verfügung stand und die Erhebung in einem jüngeren Alter sowie «nur» mittels eines Persönlichkeitsfragebogens durchgeführt worden war (Abbildung 2).
Noch erheblicher Forschungsbedarf Interessanterweise scheinen fast ebenso viele Menschen (nämlich die anderen 50–60% der Hochrisikogruppen) ganz offenbar eine Widerstandsfähigkeit (Resilienz, z.B. [12]) gegenüber der Entwicklung gewalttätigen Verhaltens nach früher Risikoakkumulation aufzuweisen. Diese Beobachtung sollte unbedingt weiter systematisch untersucht werden. Welche Faktoren können den deletären Persönlichkeitsveränderungen entgegenwirken? Welchen Stellenwert haben etwa genetische Prädisposition, familiäre oder schulische Geborgenheit, Erfolg und Anerkennung im frühen Leben? Ein besseres Verständnis der protektiven Mechanismen auf der Basis von Daten aus experimentellen, präklinischen und klinischen Studien sollte auch in künftige präventive Interventionsstrategien einfliessen.
Austauschbarkeit der Risikofaktoren Erstaunlicherweise sind die Risikofaktoren selbst untereinander austauschbar. Es scheint also mehr auf die Anzahl der einwirkenden Risiken und den Zeitpunkt der Einwirkung (reifendes Gehirn) denn auf deren Art anzukommen. Leben in der Grossstadt plus körperlicher Missbrauch plus Cannabis beispielweise haben in der Summe vergleichbare Konsequenzen für späteres aggressives Verhalten wie sexueller Missbrauch, Migration und Alkohol (10). Aber welches sind die potenziell gemeinsamen, molekularen Wirkmechanismen (siehe auch Reviews [13, 14]), sehr treffend als «gemeinsame Endstrecke der Pathophysiologie» bezeichnet, die vermutlich eines von zwei exponierten jungen Gehirnen vulnerabel machen und persistierend beeinflussen?
Rolle der Epigenetik Eine genomweite Assoziationsstudie (Illumina Array) zur Exploration unterschiedlicher Methylierung von DNA aus Blutzellen sorgfältig selektierter Extremgruppenindividuen (n = 134) führte zu insgesamt negativen Resultaten (10). Im Gegensatz dazu zeigte die Bestimmung von Histon-Deacetylase1 (HDAC1) mRNA (15) in peripheren mononukleären Zellen einen signifikanten Anstieg in der Hochrisikogruppe, was auf anhaltende, robuste epigenetische Veränderungen hinweist (10). Auch hier sind nun Nachfolgestudien dringend indiziert. Diese sollten experimentelle Ansätze zur Entwick-
8 4/2018
PSYCHIATRIE + NEUROLOGIE
FORTBILDUNG
lung pharmakologischer und/oder psychotherapeutischer Methoden umfassen, welche die Reversibilität epigenetischer Veränderungen fördern können. Eine solche Löschung oder molekulare Umkehr ist im Tierversuch offenbar bereits nahe an der Realität (16).
Vermeidbare Risiken Unsere Daten zeigen erstmals auf solider wissenschaftlicher Basis eine krankheitsunabhängige, fatale Beziehung zwischen akkumulierten, exakt definierten, präadulten Umweltrisiken und gewalttätiger Aggression. Einige dieser Risiken (Alkohol, Cannabis, negative Auswirkungen der Grossstadt) sind ganz klar vermeidbar. Neben Alkohol und Cannabis gilt dies natürlich auch für andere Drogen. Abbildung 3 illustriert die Risikoakkumulation allein bezogen auf Substanzabusus vor dem 18. Lebensjahr für Cannabis, Alkohol und Polytoxikomanie (multipler Konsum von z.B. Kokain, Opiaten, Halluzinogenen, Amphetaminen, Schnüffelstoffen, Ecstasy, Barbituraten oder Benzodiazepinen) in der GRAS-Datensammlung. Eine vergleichende Darstellung (KaplanMeier-Präsentation) des Risikos, nach präadultem Cannabis- oder Alkoholkonsum früher an Schizophrenie zu erkranken, zeigt einen starken Effekt für Cannabis auf (9), jedoch keine signifikante Auswirkung von Alkohol auf genau diesen Parameter (Ehrenreich, bisher unpublizierte Daten). Dieser in Abbildung 4 demonstrierte Befund soll mitnichten eine «Harmlosigkeit» von Alkohol widerspiegeln. Früher Alkoholkonsum führt zu einer dramatischen, globalen Verschlechterung des Outcomes von gesunden wie neuropsychiatrisch kranken Individuen (17) und trägt – wie oben gezeigt – zur Entwicklung aggressiven Verhaltens bei. Die präsentierten Kaplan-Meier-Kurven weisen viel eher auf unterschiedliche Mechanismen der Einwirkung auf das reifende Gehirn hin, wobei gerade Cannabinoide schon in sehr niedriger Dosis ganz spezifisch mit der Entwicklung bestimmter Hirnfunktionen interferieren (18).
Ausblick
Alarmiert durch die erhobenen Daten, beschlossen wir,
diese Forschungsrichtung, welche sozialpolitisch von
erheblicher Bedeutung ist, zunächst im Rahmen unse-
rer finanziellen Möglichkeiten weiterzuverfolgen. Wir
sehen ganz besonders junge Fluchtmigranten, die
bereits mit einer «Risikohypothek» in Deutschland an-
kommen, als höchst gefährdet an und halten frühe
Interventionsmassnahmen und entsprechende profes-
sionelle Hilfsangebote für unabdingbar. Deshalb planen
wir, öffentliche Geldgeber – hoffentlich unterstützt
durch die Politik – für eine Nachfolgeuntersuchung zu
gewinnen, welche sich einer Erweiterung unserer so-
eben publizierten Befunde sowie der Erarbeitung und
wissenschaftlichen Wirksamkeitsüberprüfung gezielter
Interventionen widmen soll. Als Ausgangsbasis für diese
Antragstellung arbeiten wir gegenwärtig bereits an der
konkreten Erhebung erlebter Risikofaktoren einer klei-
nen Stichprobe (Ziel zunächst n = 100) junger Men-
schen, die im Alter von zirka 18 Jahren (16–25 Jahre) als
Migranten auf der Flucht in unser Land kamen. Erste
Ergebnisse deuten auf eine erhebliche Anhäufung von
Risikofaktoren bei fast allen Probanden hin.
G
Abbildung 4: Früher Cannabiskonsum reduziert das Ersterkrankungsalter bei schizophrenen Patienten Zusammenhang zwischen Cannabiskonsum (gesamt N = 947) beziehungsweise problematischem Alkoholkonsum (gesamt N = 823) vor dem 18. Lebensjahr und dem Erkrankungsalter bei schizophrenen Patienten der GRAS-Datensammlung. Während Alkohol nicht signifikant mit einem früheren Erkrankungsalter assoziiert werden kann, ist das Ersterkrankungsalter bei Cannabiskonsumenten hochsignifkant reduziert; Kaplan-Meier Darstellung. Beachte: nur Fälle mit einem einzigen Konsummuster eingeschlossen.
Korrespondenzadresse: Prof. Dr. Dr. Hannelore Ehrenreich
Klinische Neurowissenschaften Max-Planck-Institut für Experimentelle Medizin
Hermann-Rein-Str. 3 D-37075 Göttingen E-Mail ehrenreich@em.mpg.de
Interessenkonflikte: Keine Interessenkonflikte zu berichten. Sponsoren: Unterstützung durch die Max-Planck-Gesellschaft, die MaxPlanck-Förderstiftung und die DFG (CNMPB).
Literatur:
1. Deater-Deckard K, Dodge KA, Bates JE, Pettit GS: Multiple risk factors in the development of externalizing behavior problems: group and individual differences. Dev Psychopathol 1998; 10(3): 469–493.
2. Raine A: Biosocial studies of antisocial and violent behavior in children and adults: a review. J Abnorm Child Psychol 2002; 30(4): 311–326.
3. Brown AS: The environment and susceptibility to schizophrenia. Prog Neurobiol 2011; 93(1): 23–58.
4. van Os J, Kenis G, Rutten BP: The environment and schizophrenia. Nature 2010; 468(7321): 203–212.
5. Lederbogen F, Kirsch P, Haddad L, Streit F, Tost H, Schuch P et al.: City living and urban upbringing affect neural social stress processing in humans. Nature 2011; 474(7352): 498–501.
6. Wortzel HS, Arciniegas DB: A forensic neuropsychiatric approach to traumatic brain injury, aggression, and suicide. J Am Acad Psychiatry Law 2013; 41(2): 274–286.
7. Orlovska S, Pedersen MS, Benros ME, Mortensen PB, Agerbo E, Nordentoft M: Head injury as risk factor for psychiatric disorders: a nationwide register-based follow-up study of 113,906 persons with head injury. Am J Psychiatry 2014; 171(4): 463–469.
8. Ehrenreich H: The impact of environment on abnormal behavior and mental disease: To alleviate the prevalence of mental disorders, we need to phenotype the environment for risk factors. EMBO Rep 2017; 18(5): 661–665.
9. Stepniak B, Papiol S, Hammer C, Ramin A, Everts S, Hennig L et al.: Accumulated environmental risk determining age at schizophrenia onset: a deep phenotyping-based study. Lancet Psychiat 2014; 1(6): 444–453.
10. Mitjans M, Seidel J, Begemann M, Bockhop F, Moya-Higueras J, Bansal V et al.: Violent aggression predicted by multiple pre-adult environmental hits. Mol Psychiatry, doi:10.1038/s41380-018-0043-3 (2018).
11. Ribbe K, Friedrichs H, Begemann M, Grube S, Papiol S, Kastner A et al.: The cross-sectional GRAS sample: a comprehensive phenotypical data collection of schizophrenic patients. BMC Psychiatry 2010; 10: 91.
12. Rutter M: Resilience as a dynamic concept. Dev Psychopathol 2012; 24(2): 335–344.
13. Nemeroff CB: Paradise Lost: The Neurobiological and Clinical Consequences of Child Abuse and Neglect. Neuron 2016; 89(5): 892–909.
14. McEwen BS, Nasca C, Gray JD: Stress Effects on Neuronal Structure: Hippocampus, Amygdala, and Prefrontal Cortex. Neuropsychopharmacology 2016; 41(1): 3–23.
15. Bahari-Javan S, Varbanov H, Halder R, Benito E, Kaurani L, Burkhardt S et al.: HDAC1 links early life stress to schizophrenia-like phenotypes. Proc Natl Acad Sci USA 2017; 114(23): E4686–E4694.
16. Fischer A: Epigenetic memory: the Lamarckian brain. EMBO J 2014; 33(9): 945–967.
17. Ribbe K, Ackermann V, Schwitulla J, Begemann M, Papiol S, Grube S et al.: Prediction of the risk of comorbid alcoholism in schizophrenia by interaction of common genetic variants in the corticotropin-releasing factor system. Arch Gen Psychiatry 2011; 68(12): 1247–1256.
18. Ehrenreich H, Rinn T, Kunert HJ, Moeller MR, Poser W, Schilling L et al.: Specific attentional dysfunction in adults following early start of cannabis use. Psychopharmacology 1999; 142(3): 295–301.
1 Klinische Neurowissenschaften, Max-Planck-Institut für Experimentelle Medizin 2 Exzellenzcluster & DFG-Forschungszentrum für Mikroskopie im Nanometerbereich und Molekularphysiologie des Gehirns, Göttingen (D) 3 Klinik für Psychiatrie und Psychotherapie der Universitätsmedizin Göttingen (D) 4 Instituto de Salud Carlos III, Centro de Investigación Biomédica en Red de Salud Mental (CIBERSAM), Madrid, Spain 5 Departament Biologia Evolutiva, Ecologia i Ciències Ambientals, Facultat de Biologia and Institut de Biomedicina (IBUB), Universitat de Barcelona, Barcelona, Spain 6 Klinik für Kinder- und Jugendpsychiatrie der Universitätsmedizin Göttingen (D) 7 Schwerpunktprofessur für Forensische Psychiatrie der Universitätsmedizin, Göttingen (D)
4/2018
PSYCHIATRIE + NEUROLOGIE
9