Transkript
FORTBILDUNG
Lust und Rausch – Sexualität und Substanzkonsum
Die Suche nach einer Substanz, welche Sexualität erfüllter und intensiver erlebbar macht, ist so alt wie die Menschheit. Vielen Stoffen wurde im Lauf der Zeit nachgesagt, dass sie luststeigernd wirken oder das sexuelle Erleben und die Funktionalität, insbesondere der männlichen Sexualorgane, steigern. Während die Wirkung von Mitteln wie Nashornpulver oder Muskat keiner wissenschaftlichen Überprüfung standhält, haben viele Stoffe aus der Gruppe der Stimulanzien einen enthemmenden, luststeigernden oder bewusstseinsverändernden Effekt. Ausser dem breit verfügbaren Alkohol sind die meisten dieser Stoffe nicht legal erhältlich. Ein in den letzten Jahren zunehmendes Phänomen in einer Subgruppe von Männern, die Sex mit Männern haben (MSM), ist der sogenannte Chemsex, der oft die Kriterien einer Suchterkrankung erfüllt und erhöhte Raten sexuell übertragbarer Infektionen (STI) nach sich zieht.
Katja Römer
von Katja Römer
Einleitung: Partydrogen und Chemsex
W erden psychoaktive Substanzen im Kontext mit Feiern oder Sex konsumiert, so sind dies in erster Linie leicht verfügbare beziehungsweise gesellschaftlich akzeptierte Stoffe wie Alkohol oder auch Cannabis. Partydrogen haben sich in vielen Grossstädten durchgesetzt und werden gerade von jüngeren Leuten am Wochenende genutzt (1). Bei Chemsex werden psychotrope Substanzen konsumiert, um die Lust zu steigern oder beim Sex länger durchzuhalten. Amphetamine, γ-Hydroxybuttersäure (GHB) oder seine Vorstufe γ-Butyrolacton (GBL), Ecstasy (MDMA) und Kokain werden zum Sex ebenso konsumiert wie das Narkosemittel Ketamin oder gefässerweiternde Substanzen wie Amylnitrit («Poppers») oder Phosphodiesterase-5-Hemmer (PDE-5-Hemmer) (Kasten 1).
Alkohol, Cannabis und Ecstasy Alkohol, Cannabis und Ecstasy gehören in Europa zu den am meisten verbreiteten Substanzen bei jungen Erwachsenen (1). Gerade unter Alkoholkonsum kommt es durch die Enthemmung oft zu ungeplantem und auch ungeschütztem Sex (5). Alkohol und auch Ecstasy erhöhen das sexuelle Verlangen, enthemmen und steigern die wahrgenommene Attraktivität, führen allerdings auch zu sexueller Dysfunktion, insbesondere bei Männern. Frauen beschrieben eine sexuelle Dysfunktion eher unter Cannabis. Sexualpartner werden unter Alkoholeinfluss leichter gefunden, aber eher wahllos ausgesucht, sodass es auch mit Fremden zu risikoreicherem Sex kommt, der im Nachgang bedauert wird (6, 7). Die Abhängigkeit von Alkohol mit Dauerkonsum führt im Verlauf generell zu einer geringeren Libido und erektiler Dysfunktion (8). Der regelmässige Konsum von Cannabis hingegen zeigte in einer US-Studie keine Beeinträchtigung der Sexualfunktion und führte sogar zu einer leicht erhöhten Rate von Geschlechtsverkehr im Monat (9).
PDE-5-Hemmer Der bekannteste Vertreter dieser Stoffklasse, Sildenafil, ist mittlerweile seit 20 Jahren verfügbar. Seither seien laut Hersteller weltweit drei Milliarden Tabletten konsumiert worden. In einigen Ländern wie Grossbritannien und Polen ist es rezeptfrei in der Apotheke erhältlich. Als Bedarfsmedikament bei erektiler Dysfunktion entfaltet es seine Wirkung nur bei vorhandener sexueller Erregung (10). Für prämenopausale Frauen ist Flibanserin zur Steigerung der sexuellen Appetenz seit 2015 als tägliche Gabe derzeit nur in den USA zugelassen. Im Gegensatz zu den hohen Absatzzahlen der PDE-5-Hemmer mit zirka 225 000 verkauften Packungen pro Monat in Deutschland verzeichnet es deutlich geringere Verschreibungen mit zirka 600 Packungen pro Monat (11). Auffällig ist, dass etwa ein Drittel der MSM schon in jüngerem Lebensalter Substanzen gegen erektile Dysfunktion ohne Verschreibung (off-label) nutzten, mit dem Ziel, die Erektion zu erleichtern oder sie zu verlängern. Die 2250 Befragten einer australischen Studie waren im Median erst 33 Jahre alt und konsumierten begleitend dazu auch andere Drogen (12). Auch wenn eine HIV-Infektion bei Männern, die Sex mit Männern haben (MSM), in diesem Lebensalter das Risiko für das Vorliegen einer erektilen Dysfunktion erhöht, erklärt dies nicht den übermässigen Gebrauch (13).
Andere psychoaktive Substanzen Zur Erleichterung des Analverkehrs ist die Verwendung von «Poppers» und Ketamin bei MSM verbreitet. Unter Poppers (Amylnitrit/Butylnitrit) kommt es zum Rausch und einer Entspannung der glatten Muskulatur. Ketamin ist verschreibungspflichtig und findet Anwendung in der Anästhesie (Deutschland, Schweiz). Es wirkt dissoziativ und analgetisch. Beide Substanzen haben kein physisches Suchtpotenzial. GBL und GHB wirken stark dosisabhängig: in niedrigen Dosierungen entspannend, euphorisierend und anxiolytisch und in hohen Dosen sedierend bis hin zur Bewusstlosigkeit (14). Kokain und Amphetamine bewirken eine euphorische
4 4/2018
PSYCHIATRIE + NEUROLOGIE
FORTBILDUNG
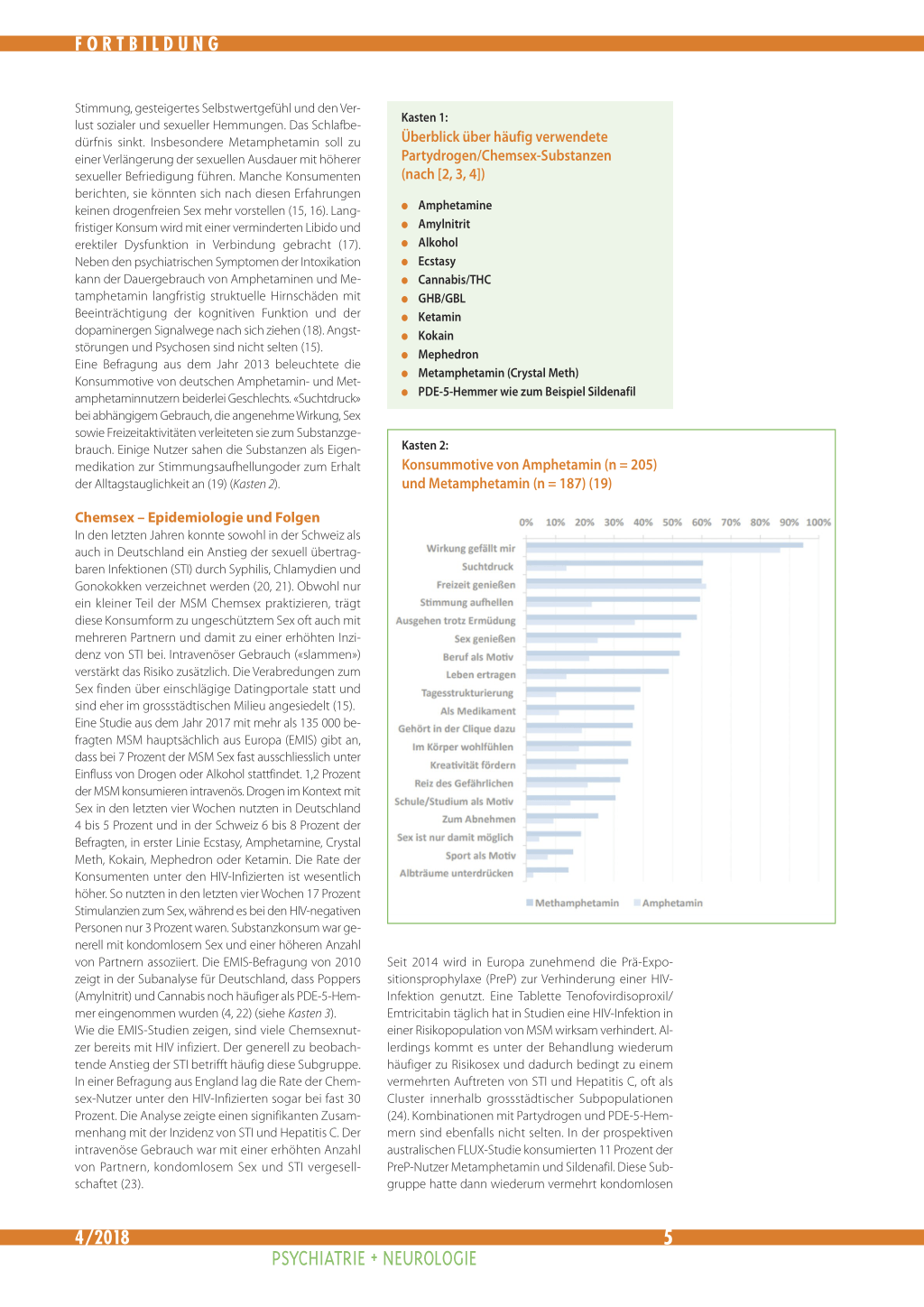
Stimmung, gesteigertes Selbstwertgefühl und den Verlust sozialer und sexueller Hemmungen. Das Schlafbedürfnis sinkt. Insbesondere Metamphetamin soll zu einer Verlängerung der sexuellen Ausdauer mit höherer sexueller Befriedigung führen. Manche Konsumenten berichten, sie könnten sich nach diesen Erfahrungen keinen drogenfreien Sex mehr vorstellen (15, 16). Langfristiger Konsum wird mit einer verminderten Libido und erektiler Dysfunktion in Verbindung gebracht (17). Neben den psychiatrischen Symptomen der Intoxikation kann der Dauergebrauch von Amphetaminen und Metamphetamin langfristig struktuelle Hirnschäden mit Beeinträchtigung der kognitiven Funktion und der dopaminergen Signalwege nach sich ziehen (18). Angststörungen und Psychosen sind nicht selten (15). Eine Befragung aus dem Jahr 2013 beleuchtete die Konsummotive von deutschen Amphetamin- und Metamphetaminnutzern beiderlei Geschlechts. «Suchtdruck» bei abhängigem Gebrauch, die angenehme Wirkung, Sex sowie Freizeitaktivitäten verleiteten sie zum Substanzgebrauch. Einige Nutzer sahen die Substanzen als Eigenmedikation zur Stimmungsaufhellungoder zum Erhalt der Alltagstauglichkeit an (19) (Kasten 2).
Chemsex – Epidemiologie und Folgen In den letzten Jahren konnte sowohl in der Schweiz als auch in Deutschland ein Anstieg der sexuell übertragbaren Infektionen (STI) durch Syphilis, Chlamydien und Gonokokken verzeichnet werden (20, 21). Obwohl nur ein kleiner Teil der MSM Chemsex praktizieren, trägt diese Konsumform zu ungeschütztem Sex oft auch mit mehreren Partnern und damit zu einer erhöhten Inzidenz von STI bei. Intravenöser Gebrauch («slammen») verstärkt das Risiko zusätzlich. Die Verabredungen zum Sex finden über einschlägige Datingportale statt und sind eher im grossstädtischen Milieu angesiedelt (15). Eine Studie aus dem Jahr 2017 mit mehr als 135 000 befragten MSM hauptsächlich aus Europa (EMIS) gibt an, dass bei 7 Prozent der MSM Sex fast ausschliesslich unter Einfluss von Drogen oder Alkohol stattfindet. 1,2 Prozent der MSM konsumieren intravenös. Drogen im Kontext mit Sex in den letzten vier Wochen nutzten in Deutschland 4 bis 5 Prozent und in der Schweiz 6 bis 8 Prozent der Befragten, in erster Linie Ecstasy, Amphetamine, Crystal Meth, Kokain, Mephedron oder Ketamin. Die Rate der Konsumenten unter den HIV-Infizierten ist wesentlich höher. So nutzten in den letzten vier Wochen 17 Prozent Stimulanzien zum Sex, während es bei den HIV-negativen Personen nur 3 Prozent waren. Substanzkonsum war generell mit kondomlosem Sex und einer höheren Anzahl von Partnern assoziiert. Die EMIS-Befragung von 2010 zeigt in der Subanalyse für Deutschland, dass Poppers (Amylnitrit) und Cannabis noch häufiger als PDE-5-Hemmer eingenommen wurden (4, 22) (siehe Kasten 3). Wie die EMIS-Studien zeigen, sind viele Chemsexnutzer bereits mit HIV infiziert. Der generell zu beobachtende Anstieg der STI betrifft häufig diese Subgruppe. In einer Befragung aus England lag die Rate der Chemsex-Nutzer unter den HIV-Infizierten sogar bei fast 30 Prozent. Die Analyse zeigte einen signifikanten Zusammenhang mit der Inzidenz von STI und Hepatitis C. Der intravenöse Gebrauch war mit einer erhöhten Anzahl von Partnern, kondomlosem Sex und STI vergesellschaftet (23).
Kasten 1:
Überblick über häufig verwendete Partydrogen/Chemsex-Substanzen (nach [2, 3, 4])
● Amphetamine ● Amylnitrit ● Alkohol ● Ecstasy ● Cannabis/THC ● GHB/GBL ● Ketamin ● Kokain ● Mephedron ● Metamphetamin (Crystal Meth) ● PDE-5-Hemmer wie zum Beispiel Sildenafil
Kasten 2:
Konsummotive von Amphetamin (n = 205) und Metamphetamin (n = 187) (19)
Seit 2014 wird in Europa zunehmend die Prä-Expositionsprophylaxe (PreP) zur Verhinderung einer HIVInfektion genutzt. Eine Tablette Tenofovirdisoproxil/ Emtricitabin täglich hat in Studien eine HIV-Infektion in einer Risikopopulation von MSM wirksam verhindert. Allerdings kommt es unter der Behandlung wiederum häufiger zu Risikosex und dadurch bedingt zu einem vermehrten Auftreten von STI und Hepatitis C, oft als Cluster innerhalb grossstädtischer Subpopulationen (24). Kombinationen mit Partydrogen und PDE-5-Hemmern sind ebenfalls nicht selten. In der prospektiven australischen FLUX-Studie konsumierten 11 Prozent der PreP-Nutzer Metamphetamin und Sildenafil. Diese Subgruppe hatte dann wiederum vermehrt kondomlosen
4/2018
PSYCHIATRIE + NEUROLOGIE
5
FORTBILDUNG
Kasten 3:
12-Monats-Prävalenz verschiedener Substanzen bei MSM in Deutschland, 2010 (4)
Sex und auch Gruppensex, was auf ein erhöhtes Risiko für STI schliessen lässt (25).
Interventionen und Therapie Die Nutzer werden bei unproblematischem Konsum kaum im Medizin- oder Suchthilfesystem vorstellig. Am ehesten sind es die Folgeerkrankungen wie STI, die die Patienten in die hierauf spezialisierten Zentren führen. Selbst bei Abhängigkeit wird ein Abstinenzwunsch nur selten geäussert. In der Notfallambulanz oder im Rettungswesen treffen die Helfer auf Mischintoxikationen oder psychiatrische Notfälle. Der Europäische Suchtbericht listet unter den ersten zehn Drogen bei Notfällen in Krankenhäusern Kokain, Ecstasy (MDMA), Amphetamine, GHB/GBL und Metamphetamin auf. Auch Todesfälle sind als Folge von Mischintoxikationen beschrieben (1). Das klassische Suchthilfesystem in Europa fokussiert auf Heroin, Kokain und Alkoholabhängigkeit und beachtet das Spannungsfeld von Stimulanzien, Partydrogen und neuen psychoaktiven Substanzen nur am Rand. Der im letzten Jahrzehnt ansteigende Konsum neuer Drogen führt erst allmählich zum Umdenken. Die Konsumenten sind oft sozial integriert und empfinden sich nicht als
Merkpunkte:
G Die Nutzung von Stimulanzien zur Verbesserung des sexuellen Erlebens ist ein in den letzten Jahren vermehrt auftretendes Phänomen, besonders als Chemsex bei MSM.
G Eine erhöhte Inzidenz von STI, HIV und Hepatitis C ist in den letzten Jahren zu beobachten.
G Die Erhebung der Sexualanamnese und auch der Drogenanamnese ist sinnvoll, insbesondere bei Betroffenen mit wiederholten STI.
G Risiken sollten offen thematisiert werden, auf sicheren Konsum und Kondomgebrauch muss hingewiesen werden.
G Therapieziel bei abhängigem Konsum von Stimulanzien ist immer die Abstinenz.
klassische Drogenabhängige, daher fühlen sie sich von
den bestehenden Angeboten nicht angesprochen. Feh-
lendes Problembewusstsein und geringe beziehungs-
weise behandelbare Folgeerscheinungen führen dazu,
dass ein Verbleib im Hilfesystem eher selten und nicht
von Dauer ist (3, 19). Erst in jüngerer Zeit haben sich
Hilfsangebote etabliert, die je nach lokaler Situation an
Suchtkliniken, Drogenberatungsstellen, Aids-Hilfen oder
infektiologische Schwerpunkte angebunden sind. Im
Umfeld vieler europäischer Grossstädte gibt es mittler-
weile ambulante und stationäre Angebote speziell für
Chemsex-Konsumenten.
Handlungsempfehlungen existieren für die Abhängig-
keit von Stimulanzien und neuen psychoaktiven Sub-
stanzen und seit 2016 in Deutschland auch speziell für
Methamphetamin. Sie zielen darauf ab, hilfesuchenden
Patienten kurzfristig psychosoziale Interventionen an-
zubieten und sie möglichst rasch an entsprechend spe-
zialisierte Beratungsstellen zu vermitteln. Den Patienten
kann eine qualifizierte Entzugsbehandlung gegebenen-
falls mit nachfolgender Entwöhnung angeboten wer-
den, das Ziel ist hier immer die Abstinenz. Abgesehen
von der Behandlung der akuten Intoxikation ist eine be-
gleitende Medikation im Entzug nur off-label verfügbar.
Der Nutzen von zum Beispiel sedierenden Antidepres-
siva oder von Antipsychotika ist von geringer Evidenz
und beschränkt sich auf die Behandlung psychiatrischer
Begleitsymptome wie Angst, Depression oder Psycho-
sen. Eine Substitution zum Beispiel mit Methylphenidat
ist nicht Erfolg versprechend. Interventionen wie Ver-
haltens- und Sporttherapie sowie die Teilnahme an
Selbsthilfegruppen gelten als hilfreich (26, 27). Bei MSM
mit Chemsex ist ein spezifischerer Ansatz sinnvoll, Inter-
ventionen in STI-Kliniken mit entsprechender Klientel
konnten zeigen, dass bei zumindest der Hälfte dieser
Subgruppe eine Reduktion des Konsums zu verzeich-
nen war (28).
Eine besondere Bedeutung kommt den Stellen zu, die
Testangebote für STI, HIV und Hepatitis oder auch die
PreP anbieten. Hier besteht die Chance, neben dem Er-
kennen und Behandeln der STI das sonst schwer
zugängliche Patientengut auf eventuellen Drogenge-
brauch anzusprechen und gegebenenfalls weitere
Schritte einzuleiten.
G
Korrespondenzadresse:
Dr. med. Katja Römer
Fachärztin für Allgemeinmedizin
mit den Zusatzbezeichnungen
Suchtmedizinische Grundversorgung und Infektiologie
Gotenring 27
D-50679 Köln
E-Mail: roemer@pfa-koeln.de
Abkürzungen: MSM GHB GBL PDE-5-Hemmer PreP STI HIV
Männer, die Sex mit Männern haben γ-Hydroxybuttersäure γ-Butyrolacton Phosphodiesterase-5-Hemmer Prä-Expositionsprophylaxe sexuell übertragbare Infektionen humanes Immundefizienz-Virus
6 4/2018
PSYCHIATRIE + NEUROLOGIE
FORTBILDUNG
Literatur:
1. Europäische Beobachtungsstelle für Drogen und Drogensucht (2018), Europäischer Drogenbericht 2018: Trends und Entwicklungen, Amt für Veröffentlichungen der Europäischen Union, Luxemburg.
2. Bourne A, Reid D et al.: Illicit drug use in sexual settings («chemsex») and HIV/STI transmission risk behaviour among gay men in South London: findings from a qualitative study. Sex Transm Infect 2015; 91: 564–568.
3. Stuart D, Weymann J: Chemsex and care-planning: One year in practice. HIV Nurs 2015; 15: 24–28.
4. Bochow M, Lenuweit St et al.: Schwule Männer und HIV/AIDS: Lebensstile, Sex, Schutz und Risikoverhalten, Mai 2011, http://www.emis-project.eu/sites/default/files/public/publications/ emis_nationalreport_germany.pdf, letzter Zugriff 10.8.2018.
5. Livingston JA, Bay-Cheng LY et al.: Mixed drinks and mixed messages: adolescent Girls’ perspectives on alcohol and sexuality. – Psychol Women Q. – 2013; 37(1): 38–50.
6. Palmar JJ, Griffin-Tomas M et al.: A comparison of self-reported sexual effects of alcohol, marijuana, and ecstasy in a sample of young adult nightlife attendees, – Psychology & Sexuality, 9:1, 54–68.
7. Palmar JJ, Acosta P et al.: A Qualitative Investigation Comparing Psychosocial and Physical Sexual Experiences Related to Alcohol and Marijuana Use among Adults. Arch Sex Behav. 2018 Apr; 47(3): 757– 770.
8. Grover S, Mattoo SK et al.: Sexual Dysfunction in Patients with Alcohol and Opioid Dependence Indian J Psychol Med. 2014 Oct-Dec; 36(4): 355–365.
9. Sun AJ, Eisenberg ML.: Association Between Marijuana Use and Sexual Frequency in the United States: A Population-Based Study. J Sex Med 2017; 14: 1342–1347.
10. Apotheke-adhoc: Das blaue Wunder im Bett – 20 Jahre Viagra, 22.3.2018. https://www.apotheke-adhoc.de/nachrichten/detail/ pharmazie/das-blaue-wunder-im-bett-20-jahre-viagra/, letzter Zugriff 10.08.2018.
11. Meldung der Nachrichtenagentur Bloomberg, 13.06.2018 https:// www.bloomberg.com/news/features/2018-06-13/the-women-s-libido-pill-is-back-and-so-is-the-controversy, letzter Zugriff 10.8.2018.
12. Hammoud MA, Jin F et al.: Off-Label Use of Phosphodiesterase Type 5 Inhibitor Erectile Dysfunction Medication to Enhance Sex Among Gay and Bisexual Men in Australia: Results From the FLUX Study. J Sex Med 2017; 14: 774–784.
13. Luo L, Deng T et al.: Association Between HIV Infection and Prevalence of Erectile Dysfunction: A Systematic Review and Meta-Analysis. J Sex Med. 2017 Sep; 14(9): 1125–1132.
14. Andresen, H: Liquid Ecstasy – ein relevantes Drogenproblem, Dtsch Arztebl 2008; 105(36): 599–603.
15. McCall H, Adams N et al.: What is chemsex and why does it matter? BMJ. 2015 Nov 3; 351: h5790.
16. Deimel D, Stöver H et al.: Drug use and health behaviour among German men who have sex with men: Results of a qualitative, multi-centre study. Harm Reduction Journal. 2016; 13: 36.
17. Behrouz D: Qualitative Study of the Relationship Between Methamphetamine Abuse and Sexual Dysfunction in Male Substance Abusers. Int J High Risk Behav Addict. 2016 Sep; 5(3): e29640.
18. Gouzoulis-Mayfrank E, Daumann J: Neurotoxicity of drugs of abuse – the case of methylenedioxy amphetamines (MDMA, ecstasy), and amphetamines. – Dialogues in Clinical Neuroscience. 2009; 11(3): 305–317.
19. Milin S, Lotzin A et al.: Amphetamin und Methamphetamin – Personengruppen mit missbräuchlichem Konsum und Ansatzpunkte für präventive Massnahmen. Sachbericht. 2014. www.methstudie.de/ ats-bericht.pdf, letzter Zugriff 11.8.2018.
20. HIV, Syphilis, Gonorrhoe und Chlamydiose in der Schweiz im Jahr 2016: eine epidemiologische Übersicht. BAG Bulletin 43 vom 23. Oktober 2017
21. Bremer V, Dudareva-Vizule S et al.: Sexuell übertragbare Infektionen in Deutschland. Die aktuelle Lage. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2017 Sep; 60(9): 948–957.
22. Schmidt AJ: European MSM Internet Survey 2017 Response, Demographics, Chemsex, PrEP MOSA4704. 22. International AIDS Conference, Amsterdam, 23–27.8.2018
23. Pufall E, Kall M et al.: Sexualized drug use («chemsex») and high-risk sexual behaviours in HIV-positive men who have sex with men. – HIV Medicine. 2018; 19(4): 261–270.
24. Hoornenborg E, Coyer LN et al.: High incidence of hepatitis C virus (re-)infections among PrEP users in the Netherlands: Implications for prevention, monitoring and treatment. TUPDX0104 22. International AIDS Conference, Amsterdam, 23–27.8.2018.
25. Hammoud MA, Vaccher S et al.: The new MTV generation: Using methamphetamine, Truvada and Viagra to enhance sex and stay safe TUPDX0103, 22. International AIDS Conference, Amsterdam, 23–27.8.2018.
26. Die Drogenbeauftragte, Bundesministerium für Gesundheit (BMG), Bundesärztekammer (BÄK), Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN). S3-Leitlinie «Methamphetamin-bezogene Störungen» – Leitlinienreport, 1. Auflage. Version 1. 2016. Available from: www.crystalmeth. aezq.de. Letzter Zugriff: 11.08.2018.
27. Abdulrahim D, Bowden-Jones O: Guidance on the Management of Acute and Chronic Harms of Club Drugs and Novel Psychoactive Substances. Novel Psychoactive Treatment UK Network (NEPTUNE). London, 2015.
28. L’yavanc T, Pierre N et al.: Multidisciplinary management of MSM patients practicing chemsex and slam, in a LGBT-community sexual health clinic WEPEB0580, 9th IAS Conference on HIV Science (IAS 2017) 23–26. Juli 2017, Paris, France.
4/2018
PSYCHIATRIE + NEUROLOGIE
7