Transkript
Migränetherapie — ein Update
Aktuelle Empfehlungen zur Therapie und Prophylaxe bei Migräne
FORTBILDUNG
Die Migräne ist eine der häufigsten Kopfschmerz-
erkrankungen weltweit, und es gibt eine kaum mehr
überschaubare Vielzahl empfohlener Therapien.
Dieser Artikel gibt eine kurze Übersicht über die
klassischen Symptome der beiden häufigsten
Migräneformen und ihrer typischen Differenzial-
diagnosen. Darüber hinaus werden die derzeit von
den Fachgesellschaften empfohlenen evidenzbasier-
ten therapeutischen Möglichkeiten beschrieben.
VOLKER BUSCH
Die Migräne ist eine periodisch wiederkehrende idiopathische Kopfschmerzerkrankung mit hoher Prävalenz (ca. 10–12% in den Industrienationen, Verhältnis Frauen zu Männer: 2:1) und bedeutenden persönlichen und sozioökonomischen Auswirkungen (1). Von der IHS (International Headache Society) werden die einfache Migräne ohne und die klassische Migräne mit Aura sowie häufige Sonderformen unterschieden (2). Daneben existiert eine Vielzahl seltener Sonderformen, die jedoch in der hausärztlichen Praxis von untergeordneter Bedeutung sind.
Phasen der Migräneattacke Die Migräne wird heute als sehr komplexe zentralnervöse Erkrankung verstanden, bei welcher die Schmerzphase nur einen kleinen Teil der eigentlichen Erkrankung darstellt. Eine klassische Attacke untergliedert sich in Prodrome, Aura und Schmerzphase (2).
Prodrome Ein Drittel der Migränepatienten berichtet über bis zu 48 Stunden der Schmerzphase vorangehende allgemeine Vorboten (Prodrome) in Form von häufigem Gähnen, Heisshungerattacken oder Stimmungsschwankungen. Diese Prodrome sind
typisch für die Migräne und tragen dazu bei, sie gegen andere Kopfschmerzerkrankungen abzugrenzen.
Aura Nur 10 bis 20 Prozent der Migränepatienten leiden unter visuellen Symptomen, die zirka 20 bis 30 Minuten vor der eigentlichen Schmerzattacke auftreten und nach wenigen Minuten wieder abklingen. Meist werden sie in Form von Lichtbögen, seltener als Gesichtsfelddefekte angegeben. Selten können auch vorübergehende Sensibilitätsstörungen, Lähmungen oder Sprachstörungen auftreten und zunächst eine transitorische ischämische Attacke (TIA) suggerieren.
Schmerzphase Die in der Tabelle 1 angegebenen Symptome müssen nicht alle auftreten. Pathognomonisch ist die starke Verschlechterung bei körperlicher Anstrengung. Beachtenswert ist, dass die Migräne unter Umständen chronisch transformieren und mit nahezu täglichen Attacken moderater Intensität Überlappungen zum Spannungskopfschmerz zeigen kann. Dabei ist auch an die Möglichkeit eines Medikamentenübergebrauchskopfschmerzes zu denken; in diesem Fall empfiehlt es sich, einen Spezialisten zur Abklärung hinzuzuziehen. Die Abgrenzung zum Clusterkopfschmerz oder anderen trigemino-autonomen Formen (TAK) gelingt in der Regel wegen des Fehlens der autonomen Begleitsymptome.
Merksätze
■ Typische Migränesymptome sind definiert, sie müssen jedoch nicht alle gleichzeitig vorliegen.
■ Warnsignale für einen symptomatischen, gefährlichen Kopfschmerz sind zu beachten.
■ NSAR oder Triptane sind die Standardtherapie bei Migräneattacken.
■ Bei mehr als drei Anfällen pro Monat ist eine prophylaktische Therapie zu erwägen.
■ Nicht medikamentöse Verfahren entfalten gerade in Verbindung mit einer prophylaktischen Medikation eine hohe Wirksamkeit.
ARS MEDICI 6 ■ 2009 233
FORTBILDUNG
Tabelle 1: Klinische Symptome und wichtige Differenzialdiagnosen bei Migräne
Migräne
■ einseitig, seltener wechsel- oder beidseitig ■ pulsierend, pochend ■ hohe Intensität ■ retroorbital, auch frontal oder okzipital ■ 4 bis 72 Stunden Dauer ■ ein- bis achtmal pro Monat oder chronisch (alle ein bis zwei Tage) ■ Übelkeit, Erbrechen ■ deutliche Verstärkung bei Anstrengung ■ Foto- und Phonophobie ■ Triggerung durch verschiedene Stressoren/Lebensmittel/
Wetterbedingungen ■ positive Familienanamnese
Spannungskopfschmerzen
■ nahezu immer holozephal ■ dumpf-drückend (Engegefühl) ■ keine wesentliche Beeinträchtigung
im Alltag oder bei Anstrengung ■ keine Übelkeit ■ keine Aura oder Prodrome ■ selten Triggerung ■ negative Familienanamnese
Trigemino-autonome Kopfschmerzen (TAK)
■ höchste Schmerzintensität ■ sehr streng einseitiges Auftreten ■ zu bestimmten Zeiten im Tagesverlauf auftretend ■ obligat autonome Begleitsymptome wie Lakrimation,
Augenrötung ■ phasenhafter Verlauf mit Monaten regelmässiger
Schmerzen und monatelangen Remissionsphasen
Diagnostik: Anamnese entscheidend Die Migräne ist – wie viele andere Kopfschmerzerkrankungen auch – eine Diagnose, die über die Anamnese gestellt wird. Es gibt derzeit kein technisches Untersuchungsverfahren, welches das Vorliegen einer Migräne beweist. Bei typischer Anamnese und unauffälligem internistisch-neurologischem Untersuchungsbefund ist das Vorliegen eines symptomatischen Kopfschmerzes so unwahrscheinlich, dass aufwendige oder invasive Untersuchungsmethoden nicht notwendig beziehungsweise sinnvoll sind (3). Die European Federation of Neurological Societies (EFNS) hat 2004 sogenannte «red flags» veröffentlicht (4), die bei einer Migräne (auch Spannungskopfschmerz) nicht typisch sind und bei denen gegebenenfalls eine Bildgebung oder andere Untersuchungen indiziert sind (Tabelle 2).
Tabelle 2: Warnhinweise für einen symptomatischen/gefährlichen Kopfschmerz
■ erstmalige Vorstellung eines Patienten mit untypischer Klinik ■ zunehmende Intensität der Schmerzen ■ zunehmende Änderung des Schmerzcharakters ■ begleitende neurologische Symptome wie akute Ausfälle,
Bewusstseinsstörungen, epileptische Anfälle oder Persönlichkeitsveränderungen
Praxistipps Akuttherapie
■ 20 bis 30 Minuten vor der Einnahme des Analgetikums oder Triptans Gabe von Metoclopramid oder Domperidon (20 bis 30 Tropfen) zur gastrointestinalen Resorptionsverbesserung
■ Bei initialem Nichtansprechen eines Triptans: verschiedene Triptane probieren (unterschiedliche Serotoninrezeptorausstattung), Triptan künftig noch früher zu Beginn einer Attacke geben, primär bereits mit einem Analgetikum kombinieren.
Akuttherapie Die Migräneattacke wird neben allgemeinen Massnahmen (wie Ruhe, Abgeschiedenheit, Dunkelheit) mit NSAR und/ oder Triptanen (Tabelle 3a und 3b) behandelt (5). Triptane sind eine Wirkstoffgruppe, die spezifisch für die Migräne zu Beginn der Neunzigerjahre auf den Markt kam. Sie beeinflussen den Serotoninstoffwechsel im Gehirn, welchem in der Pathophysiologie der Migräne eine bedeutende Rolle zugesprochen wird. So bewirken sie in diesem Zusammenhang eine Verengung der in der Attacke geweiteten Hirngefässe und eine verminderte Ausschüttung von entzündlichen Neurotransmittern (6, 7). Die pharmakodynamischen Eigenschaften, Nebenwirkungsprofil oder Kontraindikationen der derzeit sieben erhältlichen
234 ARS MEDICI 6 ■ 2009
MIGRÄNE — EIN UPDATE
Präparate sind ähnlich. Ihre Auswahl muss individuell nach Prophylaktische Therapie
klinischem Erfolg oder persönlicher Präferenz erfolgen Die wichtigsten Indikationen für eine prophylaktische Thera-
(Tabelle 3b) (8–10).
pie sind das Auftreten von durchschnittlich mehr als drei
Migräneattacken im Monat, eine jeweilige Dauer von mehr als
Keine Triptane in der Aura
48 Stunden oder starke Intensität oder migränebedingte starke
Neben den eigentlichen Kopfschmerzen beeinflussen die Beeinträchtigung im sozialen Alltag (Eheprobleme, Fehltage
meisten Triptane auch Begleitsymptome wie Übelkeit, Erbre- Arbeit oder Schule etc.) (5). Die Mittel erster Wahl sind in
chen, Lärm- und Lichtempfindlichkeit. Während der Aura Tabelle 4 dargestellt. Auch Vitamin B2 (Riboflavin, 400 mg
sind die Triptane nicht nur unwirksam, sondern auch kontra- morgens), Magnesium (>24 mmol/Tag) und Koenzym Q10
indiziert, da sie moderate Vasokonstriktoren sind und während (300 mg/Tag) werden für die Migräneprophylaxe eingesetzt.
der Aura bereits eine leichte zerebrale Minderdurchblutung Bei der Indikationsstellung sowie bei Auswahl und Dosierung
stattfindet (11).
beziehungsweise Verordnungsdauer einer medikamentösen Pro-
phylaxe werden häufig Fehler gemacht, die es zu
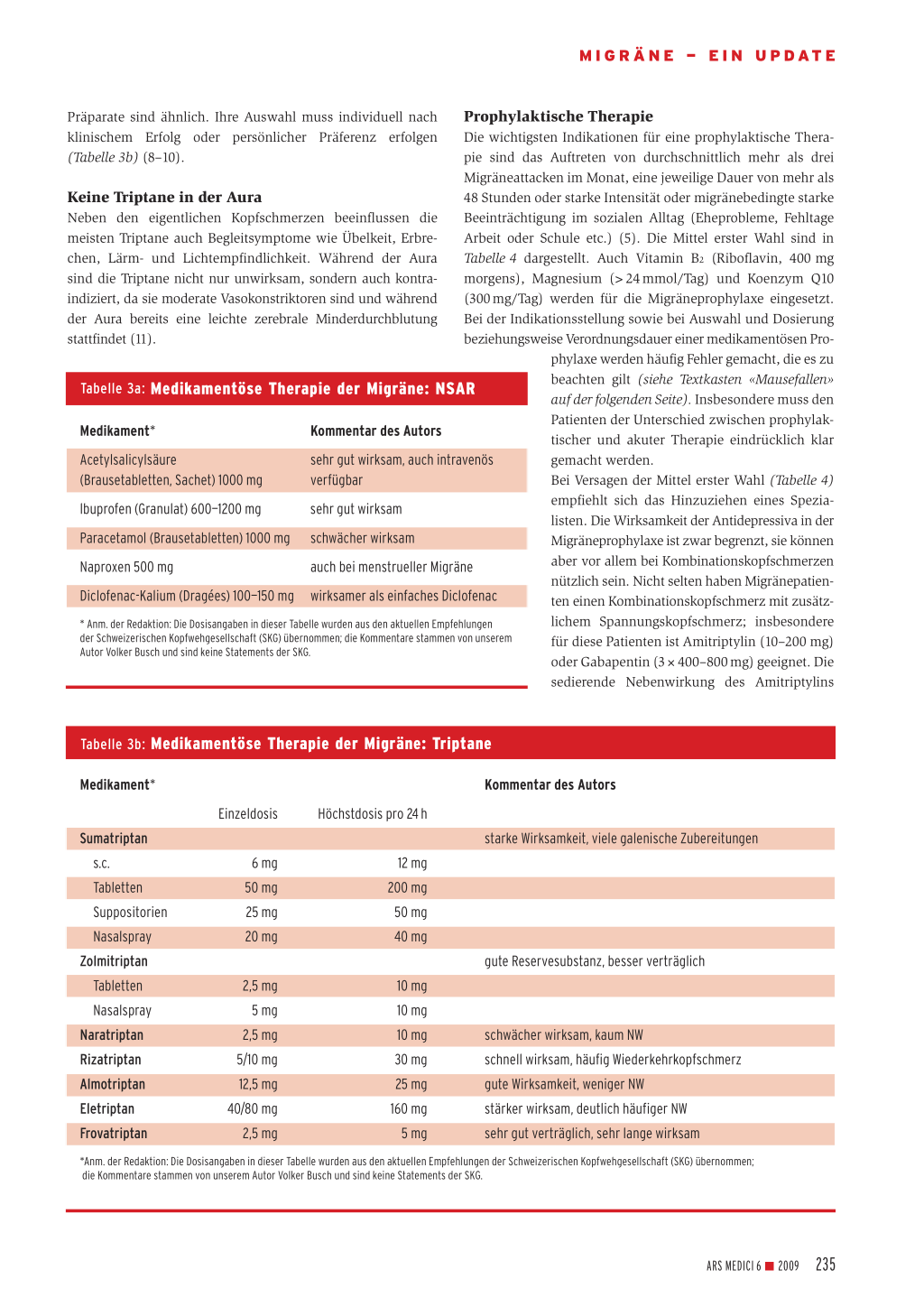
Tabelle 3a: Medikamentöse Therapie der Migräne: NSAR
beachten gilt (siehe Textkasten «Mausefallen» auf der folgenden Seite). Insbesondere muss den
Medikament*
Kommentar des Autors
Patienten der Unterschied zwischen prophylaktischer und akuter Therapie eindrücklich klar
Acetylsalicylsäure
sehr gut wirksam, auch intravenös
gemacht werden.
(Brausetabletten, Sachet) 1000 mg
verfügbar
Bei Versagen der Mittel erster Wahl (Tabelle 4)
lbuprofen (Granulat) 600—1200 mg
sehr gut wirksam
Paracetamol (Brausetabletten) 1000 mg schwächer wirksam
empfiehlt sich das Hinzuziehen eines Spezialisten. Die Wirksamkeit der Antidepressiva in der Migräneprophylaxe ist zwar begrenzt, sie können
Naproxen 500 mg
auch bei menstrueller Migräne
Diclofenac-Kalium (Dragées) 100—150 mg wirksamer als einfaches Diclofenac
aber vor allem bei Kombinationskopfschmerzen nützlich sein. Nicht selten haben Migränepatienten einen Kombinationskopfschmerz mit zusätz-
* Anm. der Redaktion: Die Dosisangaben in dieser Tabelle wurden aus den aktuellen Empfehlungen der Schweizerischen Kopfwehgesellschaft (SKG) übernommen; die Kommentare stammen von unserem Autor Volker Busch und sind keine Statements der SKG.
lichem Spannungskopfschmerz; insbesondere für diese Patienten ist Amitriptylin (10–200 mg) oder Gabapentin (3 × 400–800 mg) geeignet. Die
sedierende Nebenwirkung des Amitriptylins
Tabelle 3b: Medikamentöse Therapie der Migräne: Triptane
Medikament*
Kommentar des Autors
Sumatriptan s.c. Tabletten Suppositorien Nasalspray
Zolmitriptan Tabletten Nasalspray
Naratriptan Rizatriptan Almotriptan Eletriptan Frovatriptan
Einzeldosis
Höchstdosis pro 24 h
6 mg 50 mg 25 mg 20 mg
12 mg 200 mg 50 mg 40 mg
2,5 mg 5 mg
2,5 mg 5/10 mg 12,5 mg 40/80 mg 2,5 mg
10 mg 10 mg 10 mg 30 mg 25 mg 160 mg 5 mg
starke Wirksamkeit, viele galenische Zubereitungen
gute Reservesubstanz, besser verträglich
schwächer wirksam, kaum NW schnell wirksam, häufig Wiederkehrkopfschmerz gute Wirksamkeit, weniger NW stärker wirksam, deutlich häufiger NW sehr gut verträglich, sehr lange wirksam
*Anm. der Redaktion: Die Dosisangaben in dieser Tabelle wurden aus den aktuellen Empfehlungen der Schweizerischen Kopfwehgesellschaft (SKG) übernommen; die Kommentare stammen von unserem Autor Volker Busch und sind keine Statements der SKG.
ARS MEDICI 6 ■ 2009 235
FORTBILDUNG
Tabelle 4: Prophylaxe der Migräne
Medikament*
Kommentar des Autors
Metoprolol 100—200 mg pro Tag
gut wirksam (50—75%)
Propranolol 80—160 mg pro Tag
Gewichtszunahme, Müdigkeit häufig, RR- und Frequenzabfall selten
Flunarizin 5—10 mg pro Tag
ähnlich gut wirksam, ähnliche NW, auch gegen Auren wirksam
Topiramat 25—100 mg pro Tag
gut wirksam (50—75%), häufig Gewichtsabnahme, nicht selten Aufmerksamkeits-, Konzentrations- und Wortfindungsstörungen
Valproinsäure 500—1500 mg pro Tag
wirkt oft erst nach vier Wochen, nur bei zirka 50 Prozent der Patienten wirksam, off label
Cave: bei schwerer Therapieresistenz, nach Leberscreening, Schwangerschaft ausschliessen, nur durch Neurologen zu verordnen
* Anm. der Redaktion: Die Dosisangaben in dieser Tabelle wurden aus den aktuellen Empfehlungen der Schweizerischen Kopfwehgesellschaft (SKG) übernommen; die Kommentare stammen von unserem Autor Volker Busch und sind keine Statements der SKG.
kann bei zusätzlichen Schlafstörungen auch ein positiver Effekt sein. Die prophylaktische Therapie der Migräne sollte in jedem Fall um wichtige nicht medikamentöse Verfahren ergänzt werden (Tabelle 3b). Hierzu gehören muskelrelaxative (12), respondente (13) und verhaltenstherapeutische Massnahmen (14, 15) sowie nach einer Untersuchung der eigenen Arbeitsgruppe – mit mässiger Datenlage – Ausdauersportarten (16).
Weitere Therapieverfahren und unwirksame Therapien Akupunktur kann versucht werden, eine offizielle Zulassung für die Migräne besteht jedoch aufgrund der widersprüch-
Mausefallen …
… in der Akuttherapie
■ Zu langes Abwarten/späte Einnahme der Akutmedizin. ■ Zu niedrige Dosen, jedoch zu häufige Einnahmetage. Migräne-
patienten neigen zu einem sogenannten Medikamentenübergebrauchskopfschmerz. Entscheidend für die Entwicklung sind nicht die Dosen, sondern die Einnahmetage pro Monat! Acht bis zehn Tage mit akuten Analgetika sollten nicht überschritten werden.
… in der prophylaktischen Therapie
■ Zu niedrige Dosen und zu kurze Verordnungszeit. Die Wahrscheinlichkeit für eine länger währende Beschwerdelinderung erhöht sich mit länger verordneter Prophylaxe.
■ Ungenügende Berücksichtigung nicht medikamentöser Verfahren. Die genannten Verfahren (Tabelle 5) sind hochevident und entfalten gerade in Verbindung mit einer prophylaktischen Medikation eine hohe Wirksamkeit.
lichen Datenlage derzeit nicht (17). Botulinumtoxininjektionen, manipulative Praktiken/Chirotherapie, Psychoanalyse sowie Homöopathie sind in den wenigen methodisch sauberen Studien zur Migräne widerlegt worden und in der Regel unwirksam (5).
Migräne und Schwangerschaft Die Migräne wird erfahrungsgemäss während der Schwangerschaft in über 50 Prozent der Fälle besser und in nur 5 bis 10 Prozent schlechter. Ursächlich für die Besserung ist wahrscheinlich der stabile Östrogenspiegel während der Schwangerschaft. Grundsätzlich sollte auf eine Medikation während der Schwangerschaft sowie auch in der Stillzeit weitestgehend verzichtet werden (18). Die Migräneattacke selbst stellt keine Gefahr für das Kind dar. Für den Fall heftiger und häufiger Attacken empfiehlt die Schweizerische Kopfwehgesellschaft (SKG) Acetylsalicylsäure (im 1. und 2. Trimenon) oder kurzfristig Paracetamol. In Deutschland wird auch Naproxen (500 mg) empfohlen. Die amerikanischen Leitlinien empfehlen als Antiemetikum Prochlorperazin 5 mg (19); diese Indikation ist in Deutschland off label, in der Schweiz ist die Substanz nicht mehr auf dem Markt. Zur Migräneprophylaxe in der Schwangerschaft empfiehlt die SKG Entspannungsübungen und Magnesium. Andere Fachgesellschaften geben an, dass prophylaktisch in einzelnen Fällen bei schweren und häufigen Attacken Propranolol 40 bis 80 mg erwogen werden kann; nicht jedoch in der Stillzeit, da die Substanz milchgängig ist. In jedem Fall kontraindiziert sind Metoclopramid/Domperidon, Flunarizin, Valproat, Amitriptylin und Metoprolol (20). Für die Triptane ist die Datenlage für eine Kontraindikation schwach (20). Dies spiegelt sich auch im Hinweis im «Arzneimittel-Kompendium der Schweiz» wider, wonach ein Triptan während der Schwangerschaft nicht angewendet werden dürfe, es sei denn, das Medikament «ist klar notwendig». Triptanverordnungen an Schwangere sollten daher nur durch erfahrene Neurologen erfolgen.
236 ARS MEDICI 6 ■ 2009
FORTBILDUNG
Tabelle 5: Nicht medikamentöse Therapieverfahren
Schmerzfreiheit nach2 Stunden im Vergleich zu Plazebo (66 vs. 27%) und eine über 24 Stunden
Massnahme
Bemerkung
anhaltende Schmerzfreiheit erzielten (24). Leider liegt die Substanz erst in einer intravenösen Dar-
Muskelrelaxation (nach Jacobson)
regelmässige Durchführung wichtig ca. 10—15 min pro Tag sind ausreichend
reichungsform vor. Der Neurotransmitter Glutamat spielt in den
Biofeedback
höherer technischer Aufwand, aber sehr wirksam
schmerzverarbeitenden Strukturen des Hirnstamms eine entscheidende Rolle, indem er für die
Stressbewältigungstraining im Rahmen einer Verhaltenstherapie (Psychotherapie)
Verstärkung und Weiterleitung trigeminaler Schmerzsignale sorgt (25). Wahrscheinlich wirkt das
Ausdauersport
regelmässige Durchführung ist wichtig moderate Intensität und Dauer Flüssigkeitshaushalt und regelmässige Kohlenhydrataufnahme beachten
in der Migräneprophylaxe verwendete Propranolol über eine Modulierung von Glutamatrezeptoren (26). In-vitro- und tierexperimentelle Studien konnten bereits zeigen, dass Glutamatrezeptorantago-
nisten die nozizeptive Transmission des N. trigemi-
nus erfolgreich hemmen (25). Der NMDA-Rezeptor-
Antagonist Ketamin war intranasal appliziert bei
Menstruelle Migräne
der Behandlung von Migräneauren ebenfalls wirksam (27).
Die Hälfte aller von Migräne betroffenen Frauen bemerkt eine Eine erste randomisierte dreiarmige Multizenterstudie ergab
Attackenhäufung um die Tage ihrer Menstruation (menstruelle bei 44 Migränepatienten eine dem Sumatriptan ebenbürtige
Assoziierung), 11 Prozent gar ein alleiniges Auftreten aus- klinische Wirksamkeit.
schliesslich zum Zeitpunkt der Menstruation (menstruelle Bin- Die Gabe von NO-Donatoren (wie Nitrate/KHK-Sprays) löst bei
dung). Insbesondere in diesen Fällen bietet sich eine Kurzzeit- Migränepatienten häufig Kopfschmerzen aus. Generell wird
prophylaxe an, bei welcher ein bis zwei Tage vor Beginn der bei der Migräneattacke eine durch Stickoxide verursachte
Periode ein NSAR zweimal täglich und bis zum letzten Tag der Gefässdehnung postuliert (28). Entsprechend hoch sind der-
Regelblutung fortwährend eingenommen wird. Zugelassen zeit die Hoffnungen, durch einen entsprechenden Stickoxid-
für diese Indikation und am aussichtsreichsten ist Naproxen synthase-Inhibitor diese initiale Gefässdehnung zu Beginn der
2 × 500 mg (21). Alternativ können (jedoch nicht zugelassen) Migräneattacke zu vermeiden. In einer doppelblinden Studie
Ibuprofen 400 mg oder Frovatriptan 2 × 2,5 mg versucht wer- wurde ein solcher Inhibitor (LNMMA 546C88) bereits bei
den (22).
15 Migränepatienten erfolgreich im Vergleich zu einer mit
Mittel zweiter Wahl sind Massnahmen, die auf einen gleich- Plazebo behandelten Gruppe getestet (29).
mässig hohen Östrogenspiegel abzielen und hormonelle Adenosin inhibiert unter anderem die Glutamatrezeptoren
Schwankungen beziehungsweise dadurch ausgelöste Attacken- im zentralen Trigeminuskerngebiet sowie an den peripheren
triggerung verhindern. Die genannten Verfahren sollten mit Nervenendigungen die Ausschüttung von Neuropeptiden. Ein
einem Gynäkologen koordiniert werden (Pille ohne Pause, bekannter Adenosinagonist ist auch das Koffein, von dem eine
Drei-Monats-Spritze, Östrogenpflaster usw.).
moderate Linderung von Kopfschmerzen bekannt ist. Beim
Menschen konnte ein hoch selektiver Adenosinrezeptor-
Neue Ansätze in der Migränetherapie
agonist (GR-79236) den Blinkreflex bei einer Gruppe gesunder
Das Neuropeptid CGRP (calcitonin gene related peptide) ist Probanden hemmen. Klinische Phase-II-Studien zum Einsatz
eine körpereigene Substanz, die während der Migräneattacke der Substanzen bei Migränikern fehlen derzeit jedoch noch. ■
freigesetzt wird und eine entscheidende Rolle bei der Entstehung und Aufrechterhaltung des entzündlich-schmerzhaften
Literatur unter www.allgemeinarzt-online.de/downloads/literaturliste.html
Prozesses spielt (23). Mittlerweile konnten erste CGRP-Rezep-
torantagonisten (BIBN 4096BS) entwickelt werden, die in einer
Dr. med. Volker Busch
ersten randomisierten, doppelblinden Multizenterstudie bei
Facharzt für Neurologie, Sportmedizin,
über 120 Migränepatienten eine mehr als doppelt so hohe
Ernährungsmedizin, Naturheilverfahren
Universität für Psychiatrie und Psychosomatik
☞LINK
D-93059 Regensburg
Die aktuellen Empfehlungen der Schweizerischen Kopfwehgesellschaft stehen zur Verfügung unter: www.headache.ch/Therapieempfehlungen
Interessenkonflikte: keine deklariert
Diese Arbeit erschien zuerst in «Der Allgemeinarzt» 16/2008. Die Übernahme erfolgt mit freundlicher Genehmigung von Verlag und Autor. Der Artikel wurde für diese Publikation in der Schweiz überarbeitet und aktualisiert.
238 ARS MEDICI 6 ■ 2009