Transkript
WUNDMANAGEMENT
Chronische Wunden
Interview mit Dr. med. Markus Streit, Chefarzt Dermatologie, Kantonsspital Aarau
Medicos: Wie wird der Begriff chronische Wunde definiert?
Dr. med. Markus Streit: Oft wird eine chronische Wunde als eine akute Wunde verstanden, die nicht nach einem gewissen Zeitraum abgeheilt ist. Bei den meisten chronischen Wunden ist die Wundheilung aber bereits von Anfang an gestört, weil diese durch eine chronische Erkrankung, zum Beispiel eine chronische venöse Insuffizienz, behindert wird. Deshalb ist es sinnvoller, eine chronische Wunde als solche zu definieren, welche die vier Wundstadien nicht regelkonform durchläuft und deshalb nicht innerhalb der erwarteten Zeit abheilt. Dabei sind bestimmte Faktoren wie chronische Erkrankungen bedeutsam, welche dafür verantwortlich sind, dass die Wunde nicht nach etwa vier bis sechs Wochen heilt.
Jede chronische Wunde hat ihre eigene(n) zugrunde liegende(n) Krankheit(en).
Die Ursachen sind sehr vielfältig. Sie reichen von Infektionen, metabolischen Störungen bis hin zu Tumorerkrankungen. Die meisten chronischen Beingeschwüre sind durch eine Gefässerkrankung bedingt, entweder liegt eine venöse, arterielle oder gemischt arteriell-venöse Störung vor. Hier werden bei der Therapie Dermatologen, Angiologen und Gefässchirurgen mit einbezogen. Chronische Fussulzera sind meist diabetisch und damit gemischt neuropathisch-vaskulär bedingt und erfordern neben diabetologischen und gefässchirurgischen unter anderem auch orthopädische Massnahmen. Druckgeschwüre sind in der Regel ein pflegerisches Problem und treten an Druckstellen auf. Chronische Wunden werden aufgrund der Häufigkeit international meist den folgenden Kategorien zugeordnet:
Dr. med. Markus Streit
● chronische Beingeschwüre ● chronische Fussulzera ● Druckgeschwüre (Dekubitus).
Welches sind die wichtigsten Aspekte eines modernen Wundkonzepts bei chronischen Wunden?
Streit: Am Kantonsspital Aarau (KSA) ist schon 2001 ein interdisziplinäres Wundkonzept erarbeitet worden, das sich bewährt hat. Ziel war es, eine einheitliche Wundtherapie zu etablieren, damit die verschiedenen Disziplinen und Berufsgruppen eine einheitliche Sprache bei der Definition, Beurteilung und Dokumentation von Wunden haben. Es geht auch darum, über die Fachgebiete hinweg mit dem gleichen Verständnis nach den Ursachen von Wunden zu suchen und daraus ein rational begründetes Therapieschema zu entwickeln. Deshalb ist im Wundkonzept eine rationale Stufendiagnostik bei Ulcus cruris enthalten, die wir empfehlen. Dann erfolgt im nächsten Schritt die ursächliche Behandlung dieser Krankheit. So ist zum Beispiel bei den häufigen auf einer venösen Insuffizienz basierenden Wunden eine Kompressionstherapie zwingend. Eine weitere Säule eines rational begründeten Therapieschemas ist die optimale lokale, stadiengerechte Wundbehandlung. Diese Empfehlungen orientieren sich am Konzept eines modernen Wundmanagements und sind auch im Einklang mit den Inhalten, welche Wundexperten in ihrer Ausbildung lernen. Ein solches standardisiertes Wundkonzept hilft
3
medicos 3/2009
WUNDMANAGEMENT
nicht nur, die Heilungsdauer von chronischen Wun- Nekrosen und hämorrhagische Krusten finden, gilt
den und die Zahl der nosokomialen Infektionen zu es, diese zu entfernen beziehungsweise zu débridie-
reduzieren, sondern senkt letztlich auch die Kosten, ren. Die entzündliche Phase ist geprägt von einer
und es ermöglicht eine Qualitätskontrolle.
starken Exsudation. Hier ist ein gutes Exsudations-
Unser Wundkonzept werden wir demnächst über- management gefragt. Da eine Wunde zur ungestör-
arbeiten. Unter anderem wird einer der nächsten ten Heilung ein optimal feuchtes Milieu benötigt,
Schritte zur Anpassung des Wundkonzepts die Ein- muss ein Zuviel an Exsudat gebunden werden. Die
führung eines einheitlichen Fotodokumentations- Wunde darf aber dabei nicht austrocknen. Danach
systems sein.
folgt die Regenerationsphase. Hier gilt es, bei der
proliferierenden Wunde die Granulation zu fördern.
Wie erfolgt in Aarau die interdisziplinäre Zusam- Bei einem gut granulierenden Wundgrund kommt
menarbeit?
es dann zur vollständigen Epithelialisierung. Das
Streit: Am wichtigsten ist die gute Vernetzung Débridement gilt als eine der wichtigsten Mass-
der Fachgebiete. Wir haben in Aarau eine Wund- nahmen der Wundbehandlung. Es kann mecha-
gruppe, in der jene Disziplinen vertreten sind, wel- nisch, osmotisch, enzymatisch oder biochirurgisch
che Patienten mit chronischen Wunden betreuen erfolgen. Am einfachsten und effektivsten ist das
wie die Chirurgie, Angiologie, Dermatologie, Spi- mechanische Wunddébridement. Bei ausgedehnten
talapotheke und die Pflege. Eine wichtige Rolle Nekrosen, dicken Fibrinbelägen oder bei einer aus-
spielt unsere Wundexpertin, welche im ganzen Spi- geprägten Lipodermatosklerose ist eine chirurgi-
tal dafür sorgt, dass Wunden nach einheitlichen sche Abtragung im Operationssaal oft unumgäng-
Richtlinien gepflegt werden. Ihre Arbeit wird sehr lich. Bei weniger ausgeprägten Befunden kann eine
geschätzt, insbesondere auch in Abteilungen, die Kürettage ausreichend sein. Beim biochirurgischen
weniger auf die Therapie chronischer Wunden spe- Verfahren werden Maden verwendet. Auch mo-
zialisiert sind. Was auf der Ebene der Pflege sehr gut derne Wundverbände haben eine autolytische Wir-
funktioniert, wäre auch bei den Ärzten wünschens- kung, das heisst im feuchten Milieu findet eine Art
wert. Leider kann es vorkommen, dass Patienten mit oberflächliches Débridement statt.
chronischen Wunden, die wegen eines anderen Lei- Biochirurgie wird hier in Aarau nicht durchgeführt.
dens ins Spital eingewiesen werden, erst verzögert Diese Methode ist meines Erachtens bei tiefgreifen-
eine adäquate Wundtherapie erhalten. Perfekt wäre den Wunden mit Infektionen, die bis zum Knochen
es, eine gemeinsame Wundanlaufstelle zu haben, reichen, sinnvoll. Damit kann man ein destruktives
bei der ein Wunddoktor die Patienten mit chroni- Débridement vermeiden und Extremitäten retten.
schen Wunden an die richtigen Fachgebiete weiter- Sonst ist der Nutzen der Madentherapie im Ver-
leitet.
gleich zu anderen Behandlungsmöglichkeiten nicht
Eine gute Zusammenarbeit mit Spitex und Hausarzt so gross, ist doch die Biochirurgie teuer, aufwendig
ist auch in der Nachbetreuung von Wundpatienten und für den Patienten aufgrund der starken
sehr wesentlich. Im Rahmen meiner dermatologi- Schmerzen sehr belastend. Ich kenne dieses Verfah-
schen Wundsprechstunde betreuen wir vor allem ren noch vom Inselspital Bern her. Dort wurde
Ulcera-cruris-Patienten. Hier arbeiten wir eng mit dieses vor zehn Jahren zur gleichen Zeit wie im
der Spitex und mit dem Hausarzt zusammen, der Universitätsspital Basel eingeführt. Im Allgemeinen
quasi als Zwischenschaltstelle fungiert und den Pati- akzeptieren die Patienten bei ausreichender Schmerz-
enten in der Regel engmaschiger betreut und über- behandlung diese Therapie gut. Oftmals empfindet
wacht als wir. Je nach Diagnose einer chronischen aber das Pflegepersonal diese Methode als Zumu-
Wunde verläuft die Nachbetreuung anders. Druck- tung.
geschwüre werden vor allem von der Spitex weiter Die Vakuumtherapie ist ein effektives Verfahren zur
begleitet. Bei diabetischen Füssen ist die Nachkon- Granulationsförderung, vor allem wenn sie sta-
trolle durch den Hausarzt wichtig.
tionär durchgeführt wird. Sie wird bei uns in Aarau
vor allem auf den chirurgischen Abteilungen durch-
Welche Bedeutung haben die jeweiligen Behandlungs- geführt. Es gibt auch ambulante, kassenpflichtige
methoden? Wann erfolgt zum Beispiel ein Débride- V.A.C.-Therapiegeräte (vacuum assisted closure), die
ment, wann eine Vakuumtherapie?
meiner Erfahrung nach bei chronischen Wunden
Streit: Die Behandlungsmethoden richten sich aber weniger gut zum Erfolg führen. Um eine gute
nach dem Ulkustyp und nach dem Heilungssta- Granulationsförderung zu gewährleisten, scheint
dium. Jedes moderne Wundkonzept basiert auf mir Bewegung weniger günstig, zumal auch eine
einer wundstadiengerechten Therapie. Da sich häu- Kompressionstherapie zusammen mit einem Vaku4 fig in unbehandelten chronischen Wunden initial umsystem nicht optimal durchführbar ist.
medicos 3/2009
WUNDMANAGEMENT
Wann ist eine Spalthauttransplantation oder der Einsatz von Hautäquivalenten sinnvoll?
Streit: Eine Spalthauttransplantation ist bei grossen, chronischen Wunden sinnvoll, die unter konservativer Therapie mehr als drei Monate zur Abheilung benötigen würden. Mit der chirurgischen Deckung kann ein schnellerer Wundverschluss und eine beschleunigte Heilung der Wunde erzielt werden. Allerdings ist die Voraussetzung für den Erfolg einer Spalthauttransplantation ein optimal vorbereitetes Wundbett. Da die Spalthauttransplantation häufig eine Regionalanästhesie erfordert, muss der Patient operationsfähig und -willig sein. Ein Verschluss der Wunde mit Hautäquivalenten aus Zellkulturen ist wegen der Kosten und des Aufwands nur bei therapieresistenten Wunden angezeigt. Epidex® ist ein Produkt, bei welchem ein autologes Transplantat aus Keratinozyten der äusseren Haarwurzelscheide gezüchtet wird. Apligraf® ist ein zweischichtiges epidermo-dermales Hautäquivalent, das aus Vorhautzellen von Neugeborenen gezüchtet wird.
Wie können Wundinfektionen verhindert werden? Wann ist der Einsatz von Antibiotika notwendig?
Streit: Sobald Zeichen einer Infektion wie Fieber, ein sich verschlechternder Allgemeinzustand oder eine Phlegmone in der Wundumgebung vorhanden sind, wird der Einsatz systemischer Antibiotika notwendig. Eine wichtige Massnahme zur Verminderung von Wundinfekten ist das sorgfältig durchgeführte Débridement der Wunde. Durch die Entfernung von Nekrosen oder Fibrinbelägen wird den Bakterien der Nährboden entzogen. Auch bei einer übermässigen bakteriellen Kolonisation kann die Wundheilung gestört werden. Eine kritische Kolonisation beziehungsweise ein «bacterial overload» wird gelegentlich auch als asymptomatische Infektion bezeichnet, da die klassischen klinischen Infektzeichen fehlen. Man spricht dann von einer kritischen bakteriellen Kolonisation, wenn die Mikrobenzahl 105 Mikroorganismen pro Gramm oder Kubikmillimeter Gewebe in einer Biopsie überschreitet. Dieser in Studien erhobene kritische Wert kann in der Routinediagnostik aber nicht bestimmt werden. Ein oberflächlicher Wundabstrich erlaubt aber eine für die klinische Praxis ausreichende Keimidentifikation und eine semiquantitive Aussage bezüglich Keimzahl. Kritisch kolonisierte Wunden heilen nicht nur schlecht, sondern zeigen oft auch verstärktes Exsudat, üblen Geruch, eine Grössenzunahme des Ulkus und Schmerzen. Es spielt nicht nur eine Rolle, welche Keime in einer Wunde vorhanden sind, sondern auch, ob und wie
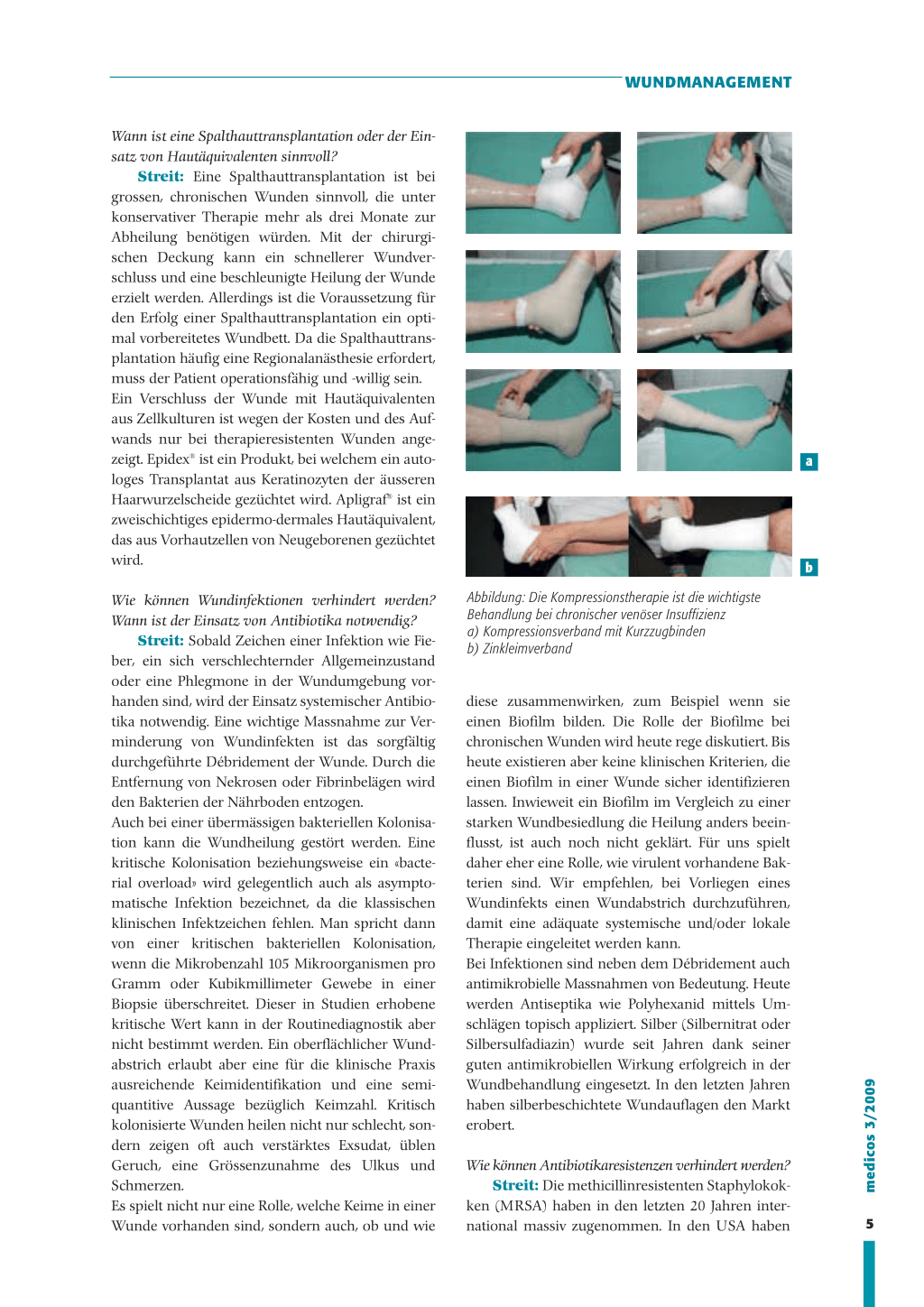
a
Abbildung: Die Kompressionstherapie ist die wichtigste Behandlung bei chronischer venöser Insuffizienz a) Kompressionsverband mit Kurzzugbinden b) Zinkleimverband
b
diese zusammenwirken, zum Beispiel wenn sie einen Biofilm bilden. Die Rolle der Biofilme bei chronischen Wunden wird heute rege diskutiert. Bis heute existieren aber keine klinischen Kriterien, die einen Biofilm in einer Wunde sicher identifizieren lassen. Inwieweit ein Biofilm im Vergleich zu einer starken Wundbesiedlung die Heilung anders beeinflusst, ist auch noch nicht geklärt. Für uns spielt daher eher eine Rolle, wie virulent vorhandene Bakterien sind. Wir empfehlen, bei Vorliegen eines Wundinfekts einen Wundabstrich durchzuführen, damit eine adäquate systemische und/oder lokale Therapie eingeleitet werden kann. Bei Infektionen sind neben dem Débridement auch antimikrobielle Massnahmen von Bedeutung. Heute werden Antiseptika wie Polyhexanid mittels Umschlägen topisch appliziert. Silber (Silbernitrat oder Silbersulfadiazin) wurde seit Jahren dank seiner guten antimikrobiellen Wirkung erfolgreich in der Wundbehandlung eingesetzt. In den letzten Jahren haben silberbeschichtete Wundauflagen den Markt erobert.
Wie können Antibiotikaresistenzen verhindert werden? Streit: Die methicillinresistenten Staphylokok-
ken (MRSA) haben in den letzten 20 Jahren international massiv zugenommen. In den USA haben
medicos 3/2009
5
WUNDMANAGEMENT
wir heute bereits 25 Prozent der Wunden, die mit MRSA besiedelt sind. In der Schweiz ist das Problem noch nicht so relevant. Wir haben am Inselspital Bern in einer Untersuchung bei 100 Ulkuspatienten einen Fall mit MRSA-Besiedlung gefunden. Da in Genf das Problem grösser zu sein scheint, werden in der Schweiz häufiger Untersuchungen zu antibiotikaresistenten Keimen durchgeführt werden müssen. Die SAfW (Swiss Association for Wounds) als Zusammenschluss aller Institutionen, die sich mit Wundmanagement beschäftigen, möchte im Zusammenhang mit dem Aufbau von Wundzentren mehr Daten zu dieser Thematik erheben. Der nosokomiale MRSA verhält sich bezüglich der Wundheilung wahrscheinlich nicht anders als andere Staphylokokken, erfordert aber ein ganz anderes Management. Die Patienten müssen in speziellen Räumen untergebracht und es müssen besondere Desinfektionsmassnahmen ergriffen werden. In Deutschland fordern die Vertreter der Wundgesellschaften generell Wundabstriche für alle Wunden, in der Schweiz ist dies noch nicht der Fall.
ment einer bestimmten chronischen Wunde ist.
Was unsere Bemühungen auch etwas infrage stellt,
ist die Situation, dass viele Wundauflagen nach drei
Monaten von der Krankenkasse nicht mehr bezahlt
werden. Gelingt es nicht, die Wunde nach drei
Monaten zu schliessen, müssen einfache Verbände
angewandt werden.
Im Wundsektor getraut sich im Moment niemand,
eine Eindämmung der Kostenexplosion zu fordern.
Es besteht auch hier das generelle Problem: Je besser
wir Krankheiten abklären und je mehr wir bessere
Behandlungen mit teureren Materialien anbieten
können, umso besser ist zwar unser medizinischer
Service, aber umso höher werden auch die Kosten.
Auch wenn Patienten mit besseren Wundauflagen
schneller geheilt werden, wurde dafür umgekehrt
mehr Geld ausgegeben. Bei chronischen Wunden
haben wir zudem das Problem, dass sie die Tendenz
haben, zu rezidivieren, insbesondere mit steigen-
dem Alter der Patienten. Da die Patienten immer
älter werden und dadurch häufiger Rezidive zeigen,
werden die Kosten auch weiterhin steigen.
●
Wann ist Silber in der Lokalbehandlung chronischer Wunden angezeigt?
Streit: Silber ist ein effizienter antimikrobieller Zusatz in Wundauflagen. Silber bietet den Vorteil, dass Resistenzen kein echtes Problem darstellen. Die verwendeten Mengen an Silber sind toxisch unbedenklich. Da heute Silber enthaltende Verbände nicht viel teurer sind als solche ohne Silber, stellt ein zu häufiger Einsatz kein relevantes Kostenproblem dar. Trotzdem sollte ein Therapeut Wundauflagen mit Silber grundsätzlich nur bei indizierten Behandlungen anwenden.
Die Redaktion dankt Herrn Dr. med. Markus Streit für das interessante Gespräch.
Korrepondenzadresse: Dr. med. Markus Streit Facharzt FMH für Dermatologie und Venerologie Chefarzt Dermatologie Kantonsspital Aarau CH-5001 Aarau Tel: 062 838 41 41 E-Mail: Markus.Streit@ksa.ch
Wie können die enormen Kosten gesenkt werden? Streit: Mit dem Konzept der feuchten Wund-
heilung hat die Wundindustrie in den letzten 20 Jahren einen ungeheuren Auftrieb erhalten. Mit der Entwicklung von Hydrokolloidverbänden und danach mit den stadienadaptierten Wundauflagen in allen Varianten entstand ein neues Feld. Die Therapieoptionen sind dadurch besser und vielfältiger geworden, aber auch teurer. Im Rahmen evidenzbasierter Untersuchungen wurde allerdings aufgezeigt, dass bei venösen Ulzera die Wundauflage unter Kompression keine so wichtige Rolle spielt wie zuerst angenommen. Dies zeigt, dass die Grundbehandlung bei venösen Ulzera vor allem aus der Kompression besteht. Auf der anderen Seite muss aber festgehalten werden, dass es sinnvoll ist, stadiengerecht zu behandeln. Dies bedeutet, dass sich jeder Therapeut immer überlegen sollte, 6 welches das effizienteste und günstigste Manage-
medicos 3/2009