Transkript
FORTBILDUNG
Morbus McArdle – eine selten erkannte Krankheit
Morbus McArdle oder Glykogenose Typ V wird in der Praxis selten und spät erkannt. Eine noch nicht veröffentlichte Studie der McArdle-Klinik in London zeigt, dass etwa 90 Prozent der Betroffenen primär eine Fehldiagnose erhalten. Wachstumsschmerzen und die Charakterisierung, als faul und unsportlich zu gelten, gehören zu den gebräuchlichsten Diagnosen. Viele Betroffene erhalten ihre Diagnose erst nach lebensbedrohenden Zwischenfällen einer Rhabdomyolyse und Myoglobinurie mit dem Risiko eines Nierenversagens. Im Durchschnitt warten Betroffene 38,5 Jahre auf die korrekte Diagnose (1). In fortgeschrittenem Alter verstärkt auftretende Muskelparesen und Schmerzen sind vermutlich Folge einer verspäteten Diagnose beziehungsweise falscher oder kontraproduktiver Beratung.
Monika Weingartz
Die Glykogenose Typ V ist eine autosomal-rezessiv vererbte metabolische Myopathie. Charakteristisch sind rasche Ermüdung sowie Belastungsintoleranz mit Myalgien, Kontrakturen und Krämpfen bis hin zu schweren Rhabdomyolysen mit Myoglobinurie (2). Ursache ist das Fehlen des Enzyms Muskelphosphorylase, bedingt durch Mutationen des PYGM-Gens auf Chromosom 11q13.1. Diese Mutationen können homozygot (beide Allele mit gleicher Mutation) oder kombiniert heterozygot (sog. Compound-Heterozygotie: jedes Allel mit anderer Mutation im gleichen Gen) vorliegen.
MERKSÄTZE
O Bei erhöhtem CK-Wert sollte Morbus McArdle immer in die Diagnostik mit einbezogen werden.
O Bei entsprechender Symptomatik im Kindesalter sollte Morbus McArdle differenzialdiagnostisch in Erwägung gezogen werden.
O Morbus McArdle kann das Risiko einer Reaktion vom Typ einer malignen Hyperthermie auf Narkosemittel erhöhen.
O McArdle-Betroffene haben unter Behandlung mit Statinen ein erhöhtes Risiko von Nebenwirkungen auf die Muskulatur.
Die Muskelphosphorylase ist zur Energieversorgung des Muskels notwendig. Ohne Muskelphosphorylase kann das gespeicherte Glykogen nicht in Glukose umgewandelt werden (daher auch die Bezeichnung Glykogenspeicherkrankheit). Bei körperlicher Anstrengung wie Gehen, Tragen oder auch Hocken ist der Vorrat an Energie im Muskel innerhalb von Sekunden verbraucht. Schmerzen setzen ein; bei weiterer Belastung «in den Schmerz hinein» – ein typischer Ratschlag von Sportlehrern und Physiotherapeuten («no pain, no gain») – beginnt der Muskel, sich selbst zu zerstören. Der Muskel wird hart und blockiert. Die eintretende Myoglobinurie (Dunkelfärbung des Urins) ist ein Indikator für das Risiko einer akuten Niereninsuffizienz. Auch das Risiko eines Kompartmentsyndroms ist stark erhöht.
Extrem hohe Kreatininkinasewerte
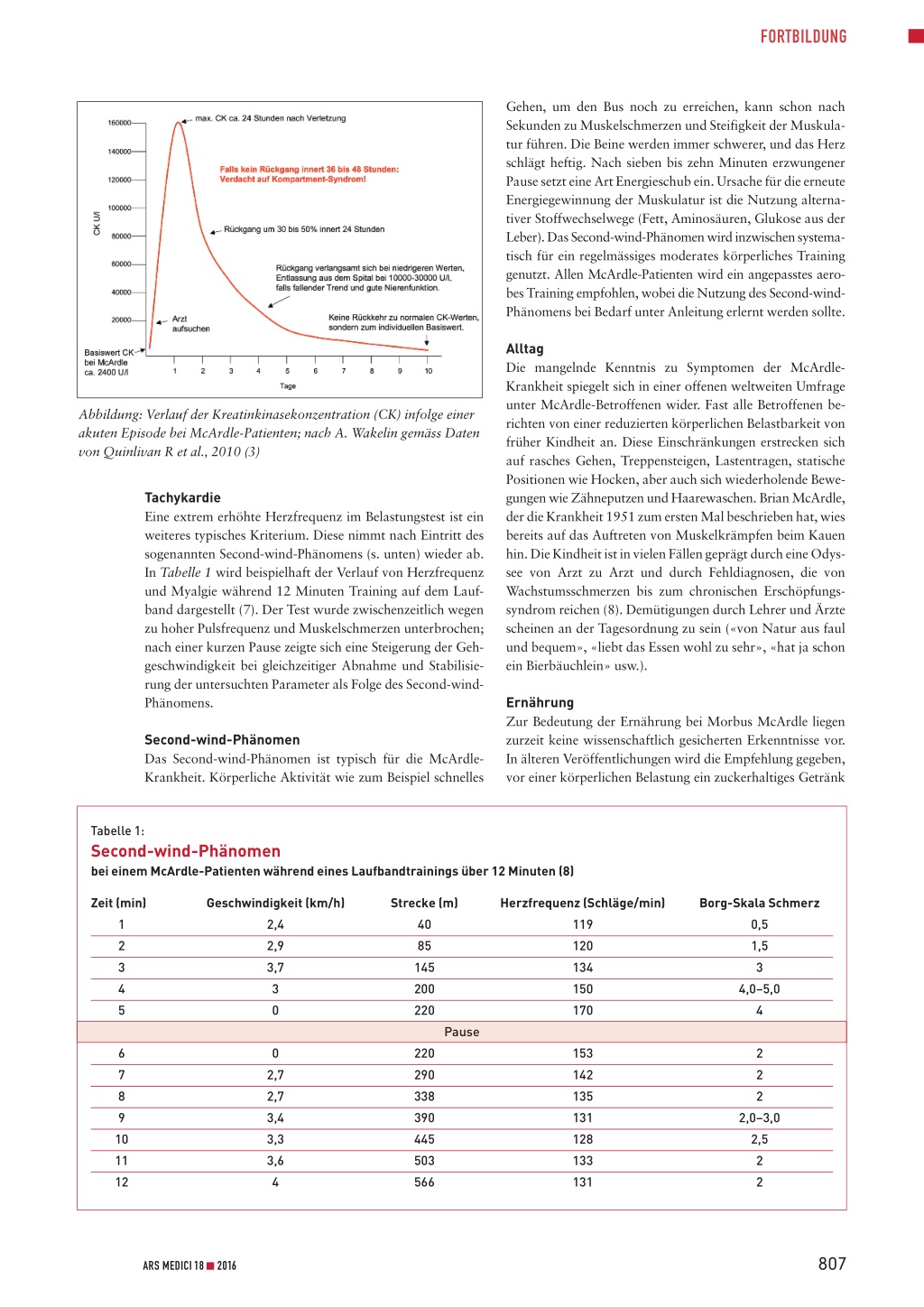
Die Messung der Kreatinkinase (CK) im Blut gibt einen wichtigen Hinweis auf das Ausmass der Muskelzerstörung (siehe Abbildung) (3). Der durchschnittliche Grundwert der CK im Blut von McArdle-Betroffenen ist ungefähr zehnfach höher als der höchste Normalwert. Während einer schwerwiegenden Episode der Muskelzerstörung (Rhabdomyolyse) steigt der CK-Wert sehr schnell. Der höchste CK-Wert ist nach zirka 24 Stunden erreicht. Ein typischer Spitzenwert wäre 100 000 bis 200 000 U/l, in einigen Fällen wird von Werten bis zu 1 Million U/l berichtet. Nach 24 Stunden beginnt der Wert zu sinken, um 30 bis 50 Prozent innerhalb der nächsten 24 Stunden. Der Rückgang wird durch regelmässige Flüssigkeitszufuhr und Ruhe unterstützt. Falls dieser Prozess nach 36 bis 48 Stunden nicht eingesetzt hat, sollte untersucht werden, ob bei der betroffenen Muskelgruppe ein Kompartmentsyndrom vorliegt. Ab ungefähr 10 000 U/l ist ärztliche Betreuung nicht mehr notwendig, sofern der Wert sich eindeutig nach unten entwickelt und die Nierenfunktion in Ordnung ist. Es ist hilfreich, den individuellen CK-Grundwert zu kennen, denn der Normalwert eines Gesunden (0–190 U/l) ist nicht zu erwarten. Der Serumkreatinkinasewert ist bei McArdle-Patienten fast immer erhöht. Bei jedem Patienten, der von Muskelkrämpfen bei Anstrengung berichtet, sollte der Arzt an die Möglichkeit einer metabolischen Myopathie denken. Die Kombination schmerzhafter Krämpfe innerhalb weniger Minuten nach Beginn des Trainings, die unter Ruhe rasch nachlassen, und eines erhöhten Serumkreatinkinasewerts spricht für die Diagnose McArdleKrankheit (3). Belastungsintoleranzen legen den Verdacht auf eine metabolische Myopathie nahe und sollten differenzialdiagnostisch untersucht werden (4–6).
806
ARS MEDICI 18 I 2016
FORTBILDUNG
Gehen, um den Bus noch zu erreichen, kann schon nach Sekunden zu Muskelschmerzen und Steifigkeit der Muskulatur führen. Die Beine werden immer schwerer, und das Herz schlägt heftig. Nach sieben bis zehn Minuten erzwungener Pause setzt eine Art Energieschub ein. Ursache für die erneute Energiegewinnung der Muskulatur ist die Nutzung alternativer Stoffwechselwege (Fett, Aminosäuren, Glukose aus der Leber). Das Second-wind-Phänomen wird inzwischen systematisch für ein regelmässiges moderates körperliches Training genutzt. Allen McArdle-Patienten wird ein angepasstes aerobes Training empfohlen, wobei die Nutzung des Second-windPhänomens bei Bedarf unter Anleitung erlernt werden sollte.
Abbildung: Verlauf der Kreatinkinasekonzentration (CK) infolge einer akuten Episode bei McArdle-Patienten; nach A. Wakelin gemäss Daten von Quinlivan R et al., 2010 (3)
Tachykardie Eine extrem erhöhte Herzfrequenz im Belastungstest ist ein weiteres typisches Kriterium. Diese nimmt nach Eintritt des sogenannten Second-wind-Phänomens (s. unten) wieder ab. In Tabelle 1 wird beispielhaft der Verlauf von Herzfrequenz und Myalgie während 12 Minuten Training auf dem Laufband dargestellt (7). Der Test wurde zwischenzeitlich wegen zu hoher Pulsfrequenz und Muskelschmerzen unterbrochen; nach einer kurzen Pause zeigte sich eine Steigerung der Gehgeschwindigkeit bei gleichzeitiger Abnahme und Stabilisierung der untersuchten Parameter als Folge des Second-windPhänomens.
Second-wind-Phänomen Das Second-wind-Phänomen ist typisch für die McArdleKrankheit. Körperliche Aktivität wie zum Beispiel schnelles
Alltag
Die mangelnde Kenntnis zu Symptomen der McArdleKrankheit spiegelt sich in einer offenen weltweiten Umfrage unter McArdle-Betroffenen wider. Fast alle Betroffenen berichten von einer reduzierten körperlichen Belastbarkeit von früher Kindheit an. Diese Einschränkungen erstrecken sich auf rasches Gehen, Treppensteigen, Lastentragen, statische Positionen wie Hocken, aber auch sich wiederholende Bewegungen wie Zähneputzen und Haarewaschen. Brian McArdle, der die Krankheit 1951 zum ersten Mal beschrieben hat, wies bereits auf das Auftreten von Muskelkrämpfen beim Kauen hin. Die Kindheit ist in vielen Fällen geprägt durch eine Odyssee von Arzt zu Arzt und durch Fehldiagnosen, die von Wachstumsschmerzen bis zum chronischen Erschöpfungssyndrom reichen (8). Demütigungen durch Lehrer und Ärzte scheinen an der Tagesordnung zu sein («von Natur aus faul und bequem», «liebt das Essen wohl zu sehr», «hat ja schon ein Bierbäuchlein» usw.).
Ernährung
Zur Bedeutung der Ernährung bei Morbus McArdle liegen zurzeit keine wissenschaftlich gesicherten Erkenntnisse vor. In älteren Veröffentlichungen wird die Empfehlung gegeben, vor einer körperlichen Belastung ein zuckerhaltiges Getränk
Tabelle 1:
Second-wind-Phänomen
bei einem McArdle-Patienten während eines Laufbandtrainings über 12 Minuten (8)
Zeit (min) 1 2 3 4 5
6 7 8 9 10 11 12
Geschwindigkeit (km/h) 2,4 2,9 3,7 3 0
0 2,7 2,7 3,4 3,3 3,6 4
Strecke (m) 40 85 145 200 220 Pause 220 290 338 390 445 503 566
Herzfrequenz (Schläge/min) 119 120 134 150 170
153 142 135 131 128 133 131
Borg-Skala Schmerz 0,5 1,5 3
4,0–5,0 4
2 2 2 2,0–3,0 2,5 2 2
ARS MEDICI 18 I 2016
807
FORTBILDUNG
Steckbrief Morbus McArdle
Name: Morbus McArdle, Glykogenose Typ V, Glykogenspeicherkrankheit Typ V
Ursache: defekte Muskelphosphorylase, autosomal-rezessiv vererbt Derzeit sind zirka 150 pathogene Mutationen des PYGM-Gens (20 Exons!) bekannt; in Europa vor allem die p.R50X- und die p.G205S-Mutation.
Prävalenz: geschätzt 1:100 000 Die Anzahl der diagnostizierten Betroffenen wird für Deutschland, Österreich und die Schweiz insgesamt auf etwa 300 geschätzt (11). Die Dunkelziffer liegt, auch wegen des häufig relativ milden Verlaufs, wesentlich höher.
Typische Symptome: Leitsymptom: erhöhte CK-Werte im Ruhezustand Second-wind-Phänomen ist pathognomonisch bei Kindern nicht immer erkennbar Belastungsintoleranz Tachykardie bei körperlicher Belastung Muskelschmerzen, Muskelkrämpfe Myoglobinurie chronische Fatigue
Diagnostik: Die Diagnose der ersten Wahl sollte eine genetische Analyse hinsichtlich der beiden häufigsten Mutationen sein (p.R50X und p.G205S). Eine umfangreichere Analyse des PYGM-Gens wird voraussichtlich schon in naher Zukunft praktikabel sein.
Therapie: Zurzeit noch keine Therapie; eine frühzeitige Beratung zum individuellen Management der Krankheit erhöht die Lebensqualität. Vor allem können dauerhafte Schäden bis hin zur Invalidität vermieden werden.
Prognose: keine reduzierte Lebenserwartung in höherem Alter häufiger auftretende Muskelschwächen und Muskelschwund
Kontaktadressen
Universitätskinderspital Zürich – Eleonorenstiftung PD Dr. med. Georg Stettner, georg.stettner@kispi.uzh.ch
Universitätsspital Zürich Klinik für Endokrinologie, Diabetologie und Klinische Ernährung PD Dr. med. Dr. sc. nat. Michel Hochuli, michel.hochuli@usz.ch
Kompetenzzentrum für seltene Krankheiten – Universitäre Medizin Zürich Helpline seltene Krankheiten selten@kispi.uzh.ch, Tel.: 044-266 35 35
Selbsthilfegruppe Morbus McArdle und andere Glykogenosen Selbsthilfegruppe Glykogenose Deutschland e.V. (SHG) www.glykogenose.de Tipp: Notfallausweis in Deutsch und Englisch zum Download verfügbar.
Kompetenzzentrum Muskelkrankheiten Schweizerische Muskelgesellschaft, www.muskelgesellschaft.ch
zu sich zu nehmen, um den Mangel an Glukose auszugleichen. Es ist wohl nicht zuletzt auf diese Empfehlung zurückzuführen, dass ein grosser Teil der Betroffenen übergewichtig ist. Das Second-wind-Phänomen, das heisst die Tatsache, dass der Körper unter Umgehung des primären Stoffwechselweges (Glukose) weitere Energieträger wie Blutfette nutzt, hat zu einer weltweiten «Low carb»-Bewegung unter McArdle-Betroffenen geführt. Über 300 Betroffene tauschen sich seit einigen Jahren über soziale Medien im Internet über Auswirkungen und praktische Durchführung einer ketogenen Diät aus (z.B. https://www.facebook.com/groups/ketosisinmcardles). Die Betroffenen sind überwältigt von den positiven Resultaten (sehr viel stärkere Belastungsfähigkeit, keine Schmerzen etc.). Signifikante Forschungsergebnisse zu langfristigen Effekten der ketogenen Ernährung liegen zurzeit jedoch nicht vor. In Deutschland startet in diesem Sommer eine klinische Studie zum Vergleich von ketogener Diät und einer Ernährung mit komplexen Kohlenhydraten.
Sport
In älteren Empfehlungen rät man zu einer ruhigen, eher sitzenden Lebensweise, um Verletzungen zu vermeiden. Die Folgen sind zunehmende Muskelschwäche, die häufig in höherem Alter einen Rollstuhl erforderlich machen. Es ist inzwischen eine allgemein anerkannte Tatsache, dass regelmässige, moderate, aerobe sportliche Betätigung Grundlage eines positiven aktiven Lebensstils ist. Leider sind Physiotherapeuten in der Regel über die besonderen Bedingungen bei Morbus McArdle nicht informiert, das heisst, die empfohlenen Übungen können – gerade auch bei Kindern – eine schädliche Wirkung haben. Ein besonders gutes Training stellt das Wandern dar. Andrew Wakelin, der Koordinator für Morbus McArdle der britischen Interessengemeinschaft Association for Glycogen Storage Disease (AGSD-UK) bietet seit 2010 Wanderkurse für McArdle-Betroffene in Wales an, unterstützt aber auch die Einrichtung von Wanderkursen in anderen Ländern (www.agsd.org.uk/tabid/2905/default.aspx). Das seit letztem Jahr ebenfalls von Andrew Wakelin organisierte Sommerwochenende für Eltern mit McArdle-Kindern zeigt, dass hier hoher Bedarf besteht.
Diagnostik
Die häufigste diagnostische Methode war bis anhin die Muskelbiopsie, durch die das Fehlen der Muskelphosphorylase nachgewiesen wird. DNA-Analysen sind jedoch inzwischen einfacher und kostengünstiger; vor allem sind sie nicht invasiv. Bei einer molekulargenetischen Untersuchung des PYGM- Gens kann man sich in einer ersten schnellen Analyse auf die Mutationen p.R50X und p.G205S beschränken, da zirka 80 Prozent der Betroffenen in Nordeuropa damit erfasst werden (9).
Versorgung
Weltweit gibt es zurzeit nur ein einziges Center of Excellence für McArdle-Patienten, die McArdle-Klinik in London unter der Leitung von Dr. Ros Quinlivan. Selbst Patienten aus anderen Kontinenten nehmen den weiten Weg auf sich, um sich hier beraten und versorgen zu lassen. In den meisten Fällen wird hier die endgültige Diagnose gestellt. Es ist eine bedauernswerte Tatsache, dass viele Ärzte vom Stellen der Diagnose absehen – mit dem Argument, dass sich eine aufwendige
808
ARS MEDICI 18 I 2016
FORTBILDUNG
Tabelle 2:
Glykogenosen, die von Euromac registriert werden
Defektes Enzym Muskelglykogensynthase Glykogen-Debranching-Enzym Glykogen-Branching-Enzym Muskelphosphorylase Phosphofruktokinase Phosphoglyceratkinase 1 Muskelphosphorylase-B-Kinase Phosphoglyceratmutase Laktatdehydrogenase A Muskelaldolase A Beta-Enolase Phosphoglukomutase 1 Glykogenin I
Glykogenose (Abkürzung) GSD 0 GSD IIIa GSD IV GSD V GSD VII GSD VIII GSD IX GSD X GSD XI GSD XII GSD XIII GSD XIV GSD XV
Andere Bezeichnungen
Morbus Cori, Morbus Forbes Morbus Andersen, Amylopektinose Morbus McArdle Morbus Tarui, PFKM
X-chromosomale Glykogenose
Diagnose bei seltenen Krankheiten, für die es keine Therapie gebe, nicht lohne. Eine Diagnose in früher Kindheit, Versorgung durch fachärztliche Beratung und Anleitung zu individuellem Management der Krankheit kann die Lebensqualität jedoch beachtlich verbessern. Eine neue Studie zeigt einen positiven signifikanten Zusammenhang zwischen der Verfügbarkeit eines Centers of Excellence und der Lebensqualität der Betroffenen (10). Wo ist das Center of Excellence im deutschsprachigen Raum?
Forschung
Im Register Euromac (http://www.euromacregistry.eu) wer-
den McArdle-Patienten und Betroffene anderer neuromus-
kulärer Glykogenosen erfasst (Tabelle 2). Das erklärte Ziel
von Euromac ist die Registrierung möglichst vieler Patienten
zur Erfassung klinischer und epidemiologischer Daten. Die
damit gewonnenen Erkenntnisse bieten eine Basis für um-
fängliche klinische Studien und damit für die Entwicklung
zukünftiger Therapien.
Ausserdem sollen mithilfe des Registers ein verbesserter Zu-
gang für Patienten zu fachspezifischer Betreuung erreicht,
vermehrte Kenntnisse über McArdle und andere neuromus-
kuläre Glykogenosen vermittelt, die Unterstützung der Pa-
tienten beim Umgang mit ihrer Krankheit gefördert sowie
verspätete oder inkorrekte Diagnosen und Beratung vermie-
den werden. Dieser Artikel soll darum mit der dringenden
Bitte an alle Hausärzte abschliessen, eine Registrierung ihrer
Glykogenosepatienten möglichst bald durchzuführen. Vorbe-
haltlich des noch ausstehenden Votums der Ethikkommission
wird künftig Dr. Georg Stettner, Universitätskinderspital
Zürich, die Euromac-Kontaktperson für die Schweiz sein;
über ihn können Sie das Passwort zur Registrierung Ihrer
Patienten erhalten.
O
Dr. Monika Weingartz Vorstandsmitglied SHG Glykogenose Theodor-Heuss-Strasse 5 D-40670 Meerbusch E-Mail: weingartz@glykogenose.de
Literatur: 1. Persönliche Mitteilung: Center for Neuromuscular Disease, National Hospital for
Neurology and Neurosurgery, London, www.cnmd.ac.uk/our_services. 2. Schröter C: Glykogenose Typ V (McArdle-Krankheit). In: vom Dahl S, Lammert F,
Ullrich K, Wendel U: Angeborene Stoffwechselkrankheiten bei Erwachsenen. Springer Berlin, Heidelberg 2014; S. 228. 3. Quinlivan R et al.: McArdle Disease: a clinical review. J Neurol Neurosurg Psychiatry 2010; 81: 1182–1188. 4. Berardo A, diMauro S, Hirano M: A diagnostic algorithm for metabolic myopathies. Curr Neurol Neurosci Rep 2010; 10(2): 118–126. 5. Godfrey R, Quinlivan R: Skeletal muscle disorders of glycogenolysis and glycolysis. Nat Rev Neurol 2016; 12(7): 393–402. 6. Quinlivan R, Jungbluth H: Myopathic causes of exercise intolerance with rhabdomyolysis. Dev Med Child Neurol 2012; 54(10): 886–891. 7. Vissing J, Haller RG: A diagnostic cycle test for McArdle’s disease. Ann Neurol 2003; 54: 539–542. 8. Birch KE: Das McArdle-Handbuch. Eine Einführung der wissenschaftlichen und medizinischen Forschung zur McArdle-Krankheit in einfacher und verständlicher Sprache. Aus dem Englischen übersetzt. Selbsthilfegruppe Glykogenose Deutschland e.V. 2012; S. 31 (zu beziehen unter shg@glykogenose.de). 9. Morbus McArdle. Medizinische Übersicht. Informationen zur Unterstützung einer Primärversorgung von Betroffenen dieser seltenen metabolischen Muskelerkrankung. Selbsthilfegruppe Glykogenose Deutschland e.V. 2015 (zu beziehen unter shg@glykogenose.de). 10. Reason SL: Toward an understanding of McArdle disease: a descriptive cross-sectional study to inform rare disease policy development. Dissertation D'Youville College, Buffalo, New York USA, 2016; in press. 11. vom Dahl S, Lammert F, Ullrich K, Wendel U: Angeborene Stoffwechselkrankheiten bei Erwachsenen. Springer Berlin, Heidelberg 2014; S. IX.
Seltene Krankheit? – Häufiges Problem!
Sind weniger als 1 von 2000 Personen betroffen, spricht man von einer seltenen Krankheit. Zirka 5 bis 6 Prozent der Bevölkerung sind von einer der rund 7000 bekannten seltenen Krankheiten betroffen – was den Begriff «selten» relativiert und uns veranlasst hat, auch über seltene Krankheiten in ARS MEDICI zu berichten. Sie finden alle bisher publizierten Artikel unter: www.arsmedici.ch
Wir danken Frau Dr. Saskia Karg, radiz – Rare Disease Initiative Zürich, klinischer Forschungsschwerpunkt für seltene Krankheiten Universität Zürich (www.radiz.uzh.ch) für ihre Unterstützung.
ARS MEDICI 18 I 2016
809