Transkript
FORTBILDUNG
Pityriasis lichenoides
Nach einem Vortrag der Autorin anlässlich der Zürcher Dermatologischen Fortbildungstage 2016
Die Pityriasis lichenoides ist eine Gruppe chronisch-entzündlicher, selbstlimitierender Hauterkrankungen. Sie umfasst ein Spektrum mit unterschiedlicher Akuität von der Pityriasis lichenoides chronica (PLC) über die Pityriasis lichenoides et varioliformis acuta (PLEVA) bis zur äusserst seltenen, febrilen, ulzero-nekrotischen Mucha-Habermann-Krankheit (FUMHD). Zwischen den Phänotypen bestehen klinische und histologische Übergänge.
MARGUERITE KRASOVEC RAHMANN
Marguerite Krasovec Rahmann
Es kommen drei Ätiologien der Erkrankung in Betracht: L eine entzündliche Reaktion auf ein extrinsisches
Agens, zum Beispiel auf einen Infekt (virale Infektionen der oberen Atemwege, Varizellen, Gastroenteritis, Tonsillitis usw.), auf Medikamente (Antibiotika, PD1-Hemmer) oder auf Impfungen (MMR, Influenza, Hepatitis B) L eine lymphoproliferative Ätiologie (siehe unten: «Pityriasis lichenoides und Lymphome») L eine Immunkomplexvaskulitis. Die Dermatose verläuft schubweise und heilt spontan ab, aber Rezidive sind möglich. Die Dauer der PLC ist länger als die der PLEVA. Pityriasis lichenoides trifft vor allem Kinder (20%) und junge Erwachsene. Im Kindesalter liegt der Erkrankungspeak bei 6,5 Jahren. Die Inzidenz der PLC und der PLEVA ist in dieser Altersgruppe gleich. Im Vergleich zu den adulten Formen sind bei Kindern mit Pityriasis lichenoides die Verläufe länger, die Anzahl der Läsionen grösser, das Gesicht häufiger befallen, postinflammatorische Pigmentierungen häufiger und das Ansprechen auf die Therapie schlechter. Die unterschiedlichen Verlaufsformen derselben Krankheit machen sich auch in der Histologie bemerkbar. Es finden sich epidermale und dermale Veränderungen, insbesondere eine variabel ausgeprägte InterfaceDermatitis, intraepidermale Erythrozyteneinschlüsse
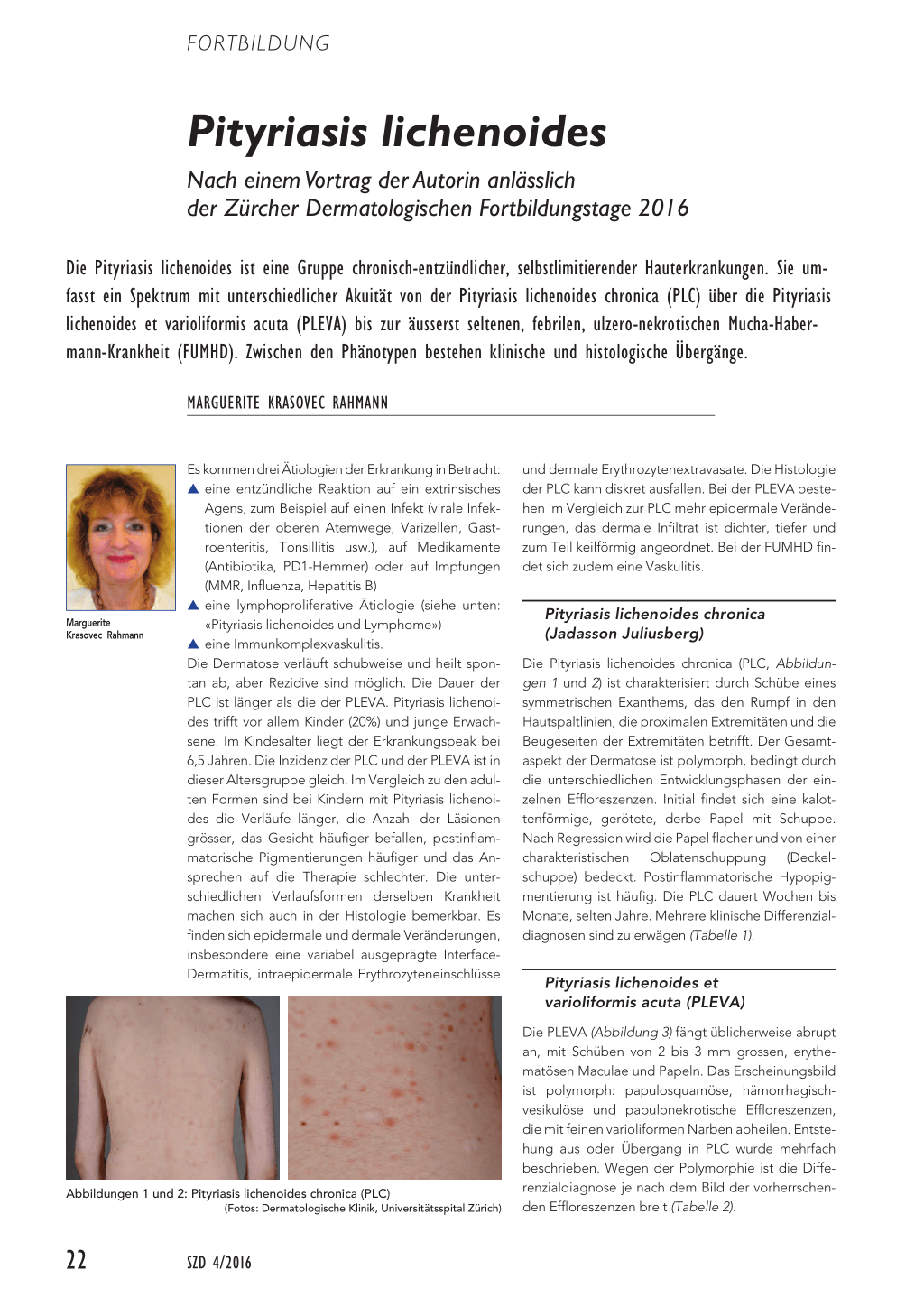
Abbildungen 1 und 2: Pityriasis lichenoides chronica (PLC) (Fotos: Dermatologische Klinik, Universitätsspital Zürich)
und dermale Erythrozytenextravasate. Die Histologie der PLC kann diskret ausfallen. Bei der PLEVA bestehen im Vergleich zur PLC mehr epidermale Veränderungen, das dermale Infiltrat ist dichter, tiefer und zum Teil keilförmig angeordnet. Bei der FUMHD findet sich zudem eine Vaskulitis.
Pityriasis lichenoides chronica (Jadasson Juliusberg)
Die Pityriasis lichenoides chronica (PLC, Abbildungen 1 und 2) ist charakterisiert durch Schübe eines symmetrischen Exanthems, das den Rumpf in den Hautspaltlinien, die proximalen Extremitäten und die Beugeseiten der Extremitäten betrifft. Der Gesamtaspekt der Dermatose ist polymorph, bedingt durch die unterschiedlichen Entwicklungsphasen der einzelnen Effloreszenzen. Initial findet sich eine kalottenförmige, gerötete, derbe Papel mit Schuppe. Nach Regression wird die Papel flacher und von einer charakteristischen Oblatenschuppung (Deckelschuppe) bedeckt. Postinflammatorische Hypopigmentierung ist häufig. Die PLC dauert Wochen bis Monate, selten Jahre. Mehrere klinische Differenzialdiagnosen sind zu erwägen (Tabelle 1).
Pityriasis lichenoides et varioliformis acuta (PLEVA)
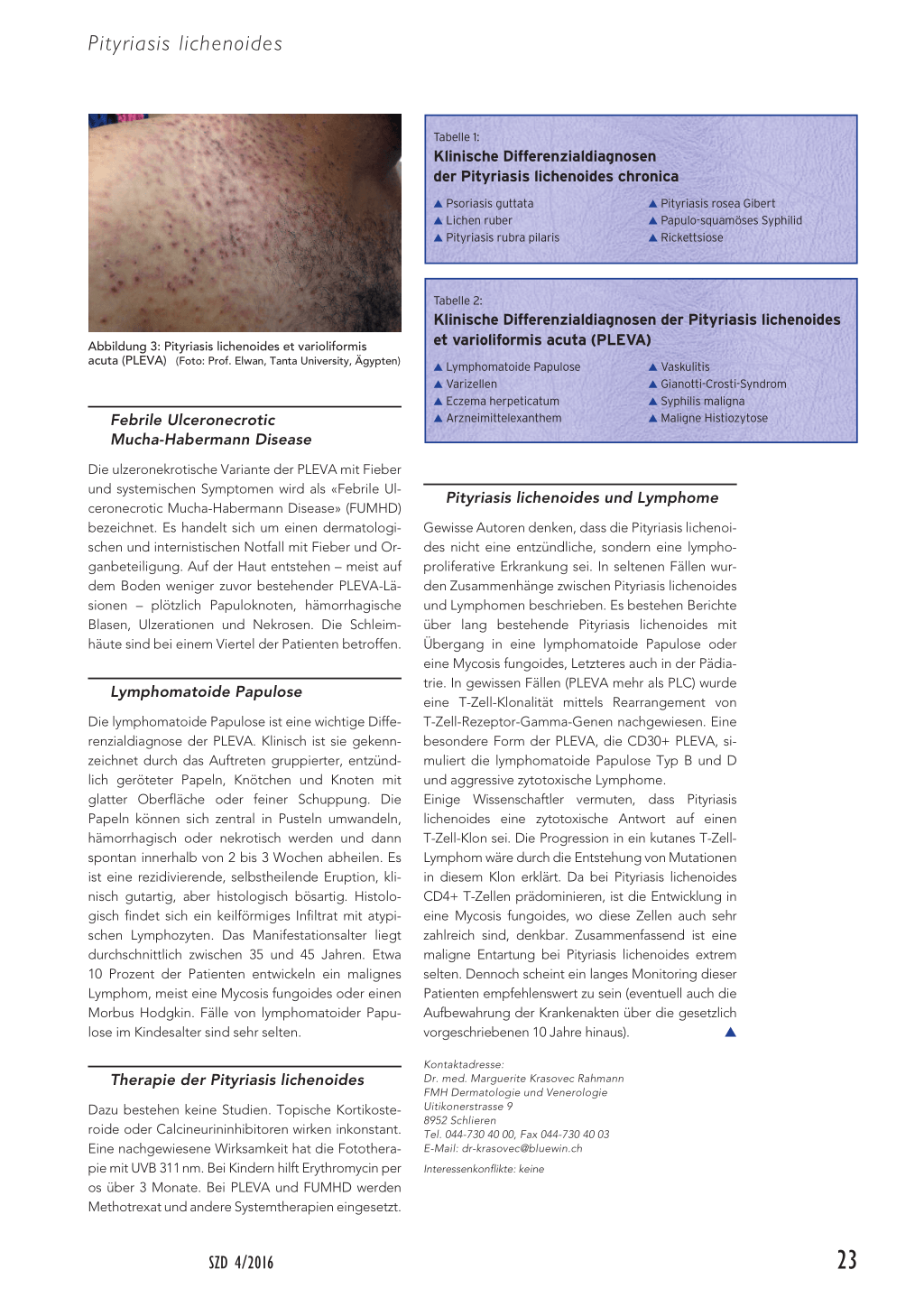
Die PLEVA (Abbildung 3) fängt üblicherweise abrupt an, mit Schüben von 2 bis 3 mm grossen, erythematösen Maculae und Papeln. Das Erscheinungsbild ist polymorph: papulosquamöse, hämorrhagischvesikulöse und papulonekrotische Effloreszenzen, die mit feinen varioliformen Narben abheilen. Entstehung aus oder Übergang in PLC wurde mehrfach beschrieben. Wegen der Polymorphie ist die Differenzialdiagnose je nach dem Bild der vorherrschenden Effloreszenzen breit (Tabelle 2).
22 SZD 4/2016
Pityriasis lichenoides
Tabelle 1:
Klinische Differenzialdiagnosen der Pityriasis lichenoides chronica
L Psoriasis guttata L Lichen ruber L Pityriasis rubra pilaris
L Pityriasis rosea Gibert L Papulo-squamöses Syphilid L Rickettsiose
Abbildung 3: Pityriasis lichenoides et varioliformis acuta (PLEVA) (Foto: Prof. Elwan, Tanta University, Ägypten)
Febrile Ulceronecrotic Mucha-Habermann Disease
Die ulzeronekrotische Variante der PLEVA mit Fieber und systemischen Symptomen wird als «Febrile Ulceronecrotic Mucha-Habermann Disease» (FUMHD) bezeichnet. Es handelt sich um einen dermatologischen und internistischen Notfall mit Fieber und Organbeteiligung. Auf der Haut entstehen – meist auf dem Boden weniger zuvor bestehender PLEVA-Läsionen – plötzlich Papuloknoten, hämorrhagische Blasen, Ulzerationen und Nekrosen. Die Schleimhäute sind bei einem Viertel der Patienten betroffen.
Lymphomatoide Papulose
Die lymphomatoide Papulose ist eine wichtige Differenzialdiagnose der PLEVA. Klinisch ist sie gekennzeichnet durch das Auftreten gruppierter, entzündlich geröteter Papeln, Knötchen und Knoten mit glatter Oberfläche oder feiner Schuppung. Die Papeln können sich zentral in Pusteln umwandeln, hämorrhagisch oder nekrotisch werden und dann spontan innerhalb von 2 bis 3 Wochen abheilen. Es ist eine rezidivierende, selbstheilende Eruption, klinisch gutartig, aber histologisch bösartig. Histologisch findet sich ein keilförmiges Infiltrat mit atypischen Lymphozyten. Das Manifestationsalter liegt durchschnittlich zwischen 35 und 45 Jahren. Etwa 10 Prozent der Patienten entwickeln ein malignes Lymphom, meist eine Mycosis fungoides oder einen Morbus Hodgkin. Fälle von lymphomatoider Papulose im Kindesalter sind sehr selten.
Tabelle 2:
Klinische Differenzialdiagnosen der Pityriasis lichenoides et varioliformis acuta (PLEVA)
L Lymphomatoide Papulose L Varizellen L Eczema herpeticatum L Arzneimittelexanthem
L Vaskulitis L Gianotti-Crosti-Syndrom L Syphilis maligna L Maligne Histiozytose
Pityriasis lichenoides und Lymphome
Gewisse Autoren denken, dass die Pityriasis lichenoi-
des nicht eine entzündliche, sondern eine lympho-
proliferative Erkrankung sei. In seltenen Fällen wur-
den Zusammenhänge zwischen Pityriasis lichenoides
und Lymphomen beschrieben. Es bestehen Berichte
über lang bestehende Pityriasis lichenoides mit
Übergang in eine lymphomatoide Papulose oder
eine Mycosis fungoides, Letzteres auch in der Pädia-
trie. In gewissen Fällen (PLEVA mehr als PLC) wurde
eine T-Zell-Klonalität mittels Rearrangement von
T-Zell-Rezeptor-Gamma-Genen nachgewiesen. Eine
besondere Form der PLEVA, die CD30+ PLEVA, si-
muliert die lymphomatoide Papulose Typ B und D
und aggressive zytotoxische Lymphome.
Einige Wissenschaftler vermuten, dass Pityriasis
lichenoides eine zytotoxische Antwort auf einen
T-Zell-Klon sei. Die Progression in ein kutanes T-Zell-
Lymphom wäre durch die Entstehung von Mutationen
in diesem Klon erklärt. Da bei Pityriasis lichenoides
CD4+ T-Zellen prädominieren, ist die Entwicklung in
eine Mycosis fungoides, wo diese Zellen auch sehr
zahlreich sind, denkbar. Zusammenfassend ist eine
maligne Entartung bei Pityriasis lichenoides extrem
selten. Dennoch scheint ein langes Monitoring dieser
Patienten empfehlenswert zu sein (eventuell auch die
Aufbewahrung der Krankenakten über die gesetzlich
vorgeschriebenen 10 Jahre hinaus).
L
Therapie der Pityriasis lichenoides
Dazu bestehen keine Studien. Topische Kortikosteroide oder Calcineurininhibitoren wirken inkonstant. Eine nachgewiesene Wirksamkeit hat die Fototherapie mit UVB 311 nm. Bei Kindern hilft Erythromycin per os über 3 Monate. Bei PLEVA und FUMHD werden Methotrexat und andere Systemtherapien eingesetzt.
Kontaktadresse: Dr. med. Marguerite Krasovec Rahmann FMH Dermatologie und Venerologie Uitikonerstrasse 9 8952 Schlieren Tel. 044-730 40 00, Fax 044-730 40 03 E-Mail: dr-krasovec@bluewin.ch
Interessenkonflikte: keine
SZD 4/2016
23