Transkript
Schwerpunkt
Arterielle Hypertonie im pädiatrischen Alter
Kinderkardiologische Aspekte
Von Dr. med. Renzo Ghisla*, Dr. med. Thomas Seiler*
Die essenzielle Hypertonie ist im pädiatrischen Alter deutlich seltener als bei den Erwachsenen. Bei Vorliegen hoher Blutdruckwerte muss immer nach einer sekundären Form der Hypertonie gesucht werden.
arteriellen Hypertonien erst nach Jahren und somit manchmal zu spät zur Abklärung und Therapie gelangen. Zu spät, da bereits eine «fixierte arterielle Hypertonie» vorliegt, die medikamentös, interventionell oder operativ nicht mehr zu normalisieren ist.
Die Normwerte des Blutdruckes sind alters- und geschlechtsabhängig Prävalenz der kindlichen und lassen sich anhand einer einfachen Formel oder von Normkurven Hypertonie
definieren. Eine Hypertonie liegt vor, wenn die gemessenen Blutdruck-
werte an drei unterschiedlichen Tagen in Folge oberhalb der 95. Per-
zentile für das Alter liegen. Bei Vorliegen einer kardial bedingten,
sekundären Hypertonie wird die Diagnose durch die Bildgebung
(Echokardiografie, MRI, Herzkatheteruntersuchung u.a.) erhärtet. Die
Therapie der sekundären Hypertonie ist genesespezifisch. Eine wirk-
same medikamentöse Behandlung lässt sich mit vier Medikamenten-
klassen (Diuretika, Betablocker, Kalziumantagonisten, ACE-Hemmer)
gut umsetzen. Interventionell oder operativ lässt sich eine primäre
Herzmissbildung, die zur sekundären Hypertonie führt, insbesondere
die Aortenisthmusstenose, in der Regel gut behandeln.
A rterielle Hypertonien, insbesondere die essenzielle Hypertonie, sind im pädiatrischen Alter seltener als bei Erwachsenen. Je jünger die Kinder, desto häufiger sind Hypertonien sekundär bedingt: Von 636 Kindern und Jugendlichen bis 18 Jahre zeigten 55 Prozent eine sekundäre Hypertonie renal-parenchymatöser (68%), endokriner (11%) oder renovaskulärer (10%) Genese. Unter 15 Jahren hatten 98 Prozent der Kinder einen sekundären Hypertonus (1). Ein Teil bleibt aber unerkannt, was aus fachlicher Sicht schwer verständlich ist. Der Grund liegt darin, dass die Blut-
druckmessung in der pädiatrischen Praxis häufig ein schwieriges Unterfangen darstellt. Das Alter des Kindes, die Unruhe, das Schreien und die nicht allzu seltenen Messungen des Blutdruckes am «falschen» Arm sind die häufigsten Ursachen. Der Blutdruck sollte immer am rechten Arm gemessen werden. Bei einer Aortenisthmusstenose ist der Abgang der linken Arteria subclavia oft beteiligt, und es finden sich dann am linken Arm falschniedrige Werte. Falschpositive und falschnegative Messungen beobachtet man ohnehin häufig. Es wundert nicht, dass immer wieder Kinder mit schweren
In den letzten Jahren scheint sich in den westlichen Industriestaaten eine tendenzielle Zunahme in der Prävalenz der kindlichen Hypertonie abzuzeichnen, wie der Vergleich zweier US-amerikanischer Prävalenzstudien ergibt. Während Sinaiko et al. 1989 nach einem Blutdruckscreening (zweimalige Messung) bei rund 15 000 Schülerinnen und Schülern im Alter von 10 bis 15 Jahren noch eine Prävalenz von 1,1 Prozent ermittelten (2), beobachtete eine 2004 durchgeführte Studie (Blutdruckscreening mit je drei Messungen bei über 5000 Schulkindern im Alter von 13,5 +/- 1,7 Jahren) bereits eine Prävalenz von 4,5 Prozent. Die meisten dieser Kinder waren allerdings übergewichtig. Dies bestätigt das bekannte Phänomen, dass übergewichtige Kinder ein deutlich erhöhtes Risiko für Hypertonie und somit langfristig auch für die Entwicklung kardiovaskulärer Erkrankungen haben.
Definition: Blutdruckwerte – Perzentilen/mmHg
Die nachfolgende Tabelle (Tabelle 1) zeigt, dass Blutdruckwerte unterhalb der 90. Perzentile als Normwerte gelten, Werte zwischen der 90. und 95. Perzentile bezie-
*Ostschweizer Kinderspital, 9006 St. Gallen
13 • Pädiatrie 2/09
Schwerpunkt
Tabelle 1
Normal Hochnormal (Prähypertonie) Pathologisch
Kinder < 90. Perzentile 90.–95. Perzentile > 95. Perzentile
Erwachsene (mmHg) < 130/85 130–139/85–89 Bei Jugendlichen > 120/80 > 140/90
hungsweise Werte über 120/80 mmHg bei Jugendlichen werden dagegen als Prähypertonie definiert. Werte, die über der 95. Perzentile liegen, sind per definitionem pathologisch und weisen auf eine bestehende Hypertonie hin (7). Pathologische Werte müssen durch mindestens drei unabhängige Messungen bestätigt werden. Diese dürfen zwar zeitlich verschoben sein, müssen aber unter identischen Bedingungen erfasst werden. Untersuchungen zeigten, dass die Prävalenz der erfassten pathologischen Werte abhängig ist von der Anzahl der durchgeführten Messungen: Wird nur eine Messung durchgeführt, liegt die Hypertonieprävalenz mit 5 Prozent deutlich höher als bei drei Messungen (Prävalenz 1%) (4). Zudem sollten pathologische Werte durch eine ambulante 24-Stunden-Blutdruckmessung (ab dem Schulalter) bestätigt werden. Als ergänzende Untersuchung gilt die Blutdruckmessung unter körperlicher Belastung.
Normwerte
Normwerte für die zirkadiane Variabilität des Blutdrucks im Kindesalter lassen sich entweder bestimmen oder sind tabellarisch verfügbar: 1. Zur einfachen Bestimmung von Normwerten beziehungsweise zur Frühdiagnose der kindlichen Hypertonie im Praxisalltag ist die Formel von Somu S. et al. geeignet, die zwar vereinfachend ist, sich aber als praktisch und sehr hilfreich erwiesen hat. Hiermit lassen sich
die Werte der 95. Perzentile in Bezug auf das Alter, aber unabhängig vom Geschlecht errechnen (Tabelle 2). 2. Normative Werte für systolische und diastolische Blutdruckmessungen bei Kindern mit alters- und grössenkorrigierten Perzentilen für Jungen und Mädchen («Bloodpressure Levels for Boys and Girls by Age and Height Percentile») wurden im «The Fourth Report on the Diagnosis, Evaluation and Treatment of High Blood Pressure in Children and Adolescents» (6) publiziert. Die tabellarische Darstellung ist wenig übersichtlich, dafür genau und enthält auch Normwerte für das Säuglingsalter.
Diagnostik
Die Blutdruckmessung gehört zur allgemeinen Untersuchung im Kindesalter und sollte bei pädiatrischen Entwicklungsbeurteilungen ab dem Alter von 2 bis 21/2 Jahren regelmässig vorgenommen werden. Im Säuglingsalter mindestens einmal. Bereits diese einfache Anforderung stresst aber die Kollegen und Kolleginnen in der Praxis. Hierzulande besteht kein einheitlicher Konsens darüber. In der ambulanten kinderkardiologischen Sprechstunde hat sich die Messung des Blutdruckes mittels eines Dopplerstiftes bewährt. Die Dopplermessung ist einfach und kann von geübten Untersuchern sehr schnell durchgeführt werden. Die Werte liegen leicht über denjenigen, die man mit klassischen Messmethoden
erhält, zeigen aber eine gute Korrelation, wenn sie um zirka 5 Prozent nach unten korrigiert werden. Während der kurzen Untersuchungszeit kann das Kind meist gut abgelenkt und beruhigt werden. Die allgemeinen Kriterien, die für eine genaue Blutdruckmessung erforderlich sind, können so sehr häufig eingehalten werden. Der grosse Nachteil dieser Methode liegt allerdings darin, dass man nur systolische Blutdruckwerte erhält. Für die Diagnose einer Aortenisthmusstenose ist dies jedoch häufig dann ausreichend, wenn die Messung auf mindestens zwei (z.B. rechter Arm, rechtes Bein), besser jedoch auf vier Extremitäten erweitert werden kann. Wenn ein Herzgeräusch auskultiert wird, gehört neben der Messung von Atemund Herzfrequenz auch die Blutdruckmessung in Ruhe zur klinischen Abklärung. Dies unabhängig vom Alter! Eine ergänzende echokardiografische Abklärung wird darüber Klarheit geben, ob ein Herzfehler oder eine Herzerkrankung vorliegt. Wird eine Aortenisthmusstenose bestätigt, werden zudem genaue Angaben über den Stenosegradienten, Form, Länge und Diameter der Stenose gemacht. Wertvolle Informationen über die Dimension der Aorta ascendens, die dilatiert, und des Aortenbogens, der hypoplastisch angelegt sein kann, werden ergänzend erfasst. Die EKG-Ableitung, eventuell eine Fahrradbelastung und eine 24-Stunden-Blutdruckmessung schliessen den Kreis der einfachen Abklärungen ab. Erst anhand dieser Untersuchungen wird man über zusätzliche Abklärungen (z.B. MRI, Herzkatheteruntersuchung etc.) entscheiden können. Häufig genügen aber die einfach erfassten Informationen, um den therapeutischen Weg bestimmen zu können.
Häufigkeit der kardialen Genese (9)
Tabelle 2: Formel von Somu S. et al. (5)
Systolischer Blutdruck (95. Perzentile)
Alter (Jahre) 1–17 Jahre
Diastolischer Blutdruck (95. Perzentile)
1–10 Jahre 11–17 Jahre
mmHg 100 + (Alter in Jahren x 2)
60 + (Alter in Jahren x 2) 70 + (Alter in Jahren)
Aortenisthmusstenosen treten in 6 bis 10 Prozent der Herzfehler auf (entspricht ca. 50–60 Fällen pro Jahr in der Schweiz). Es sind verschiedene Formen mit verschiedener Ausprägung und klinischer Relevanz bekannt. Am häufigsten wird die klassische, kurze und umschriebene Aortenisthmusstenose mit oder ohne Bogenhypoplasie, mit oder ohne
Pädiatrie 2/09 • 14
Schwerpunkt
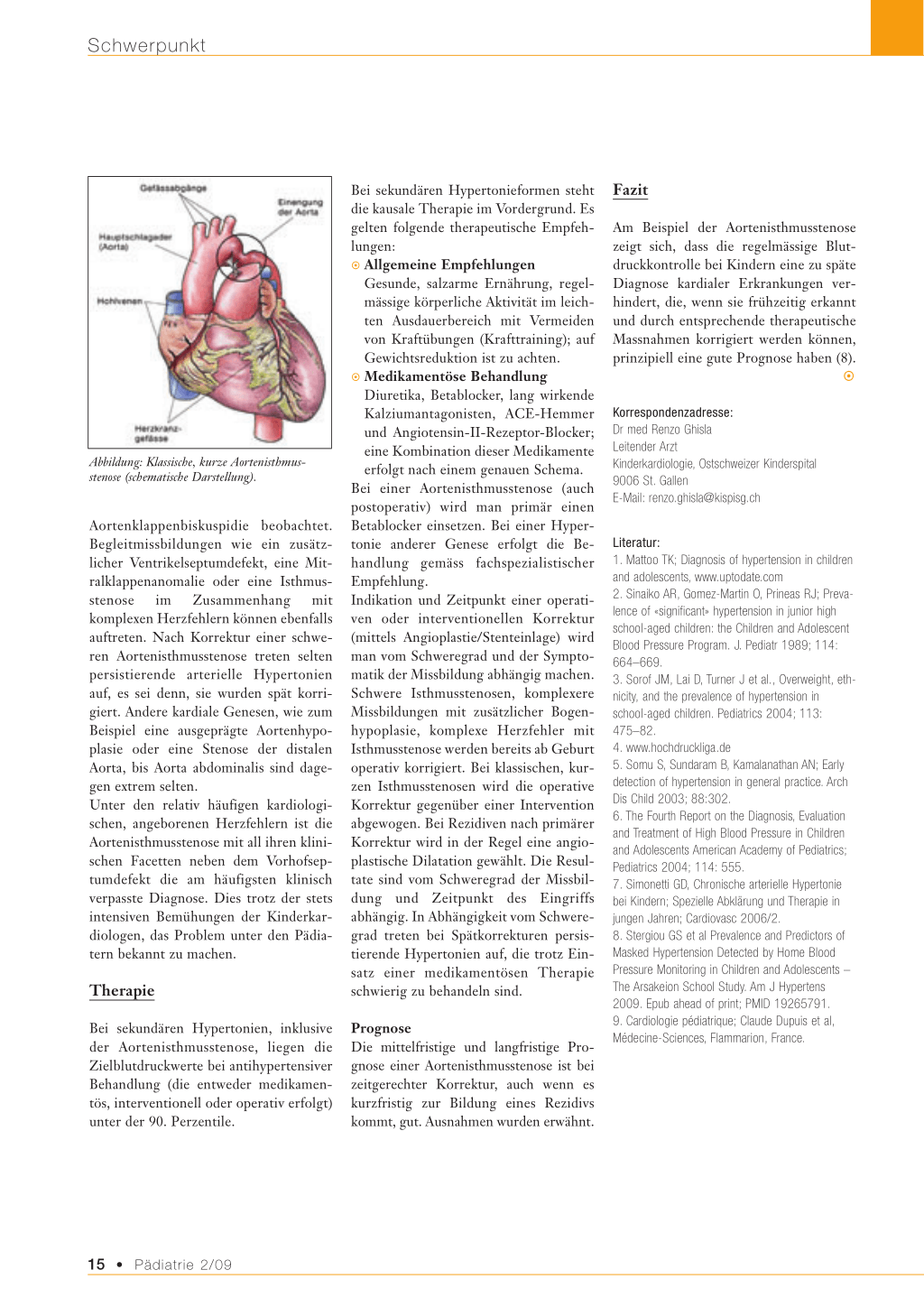
Abbildung: Klassische, kurze Aortenisthmusstenose (schematische Darstellung).
Aortenklappenbiskuspidie beobachtet. Begleitmissbildungen wie ein zusätzlicher Ventrikelseptumdefekt, eine Mitralklappenanomalie oder eine Isthmusstenose im Zusammenhang mit komplexen Herzfehlern können ebenfalls auftreten. Nach Korrektur einer schweren Aortenisthmusstenose treten selten persistierende arterielle Hypertonien auf, es sei denn, sie wurden spät korrigiert. Andere kardiale Genesen, wie zum Beispiel eine ausgeprägte Aortenhypoplasie oder eine Stenose der distalen Aorta, bis Aorta abdominalis sind dagegen extrem selten. Unter den relativ häufigen kardiologischen, angeborenen Herzfehlern ist die Aortenisthmusstenose mit all ihren klinischen Facetten neben dem Vorhofseptumdefekt die am häufigsten klinisch verpasste Diagnose. Dies trotz der stets intensiven Bemühungen der Kinderkardiologen, das Problem unter den Pädiatern bekannt zu machen.
Therapie
Bei sekundären Hypertonien, inklusive der Aortenisthmusstenose, liegen die Zielblutdruckwerte bei antihypertensiver Behandlung (die entweder medikamentös, interventionell oder operativ erfolgt) unter der 90. Perzentile.
Bei sekundären Hypertonieformen steht die kausale Therapie im Vordergrund. Es gelten folgende therapeutische Empfehlungen:
Allgemeine Empfehlungen Gesunde, salzarme Ernährung, regelmässige körperliche Aktivität im leichten Ausdauerbereich mit Vermeiden von Kraftübungen (Krafttraining); auf Gewichtsreduktion ist zu achten. Medikamentöse Behandlung Diuretika, Betablocker, lang wirkende Kalziumantagonisten, ACE-Hemmer und Angiotensin-II-Rezeptor-Blocker; eine Kombination dieser Medikamente erfolgt nach einem genauen Schema. Bei einer Aortenisthmusstenose (auch postoperativ) wird man primär einen Betablocker einsetzen. Bei einer Hypertonie anderer Genese erfolgt die Behandlung gemäss fachspezialistischer Empfehlung. Indikation und Zeitpunkt einer operativen oder interventionellen Korrektur (mittels Angioplastie/Stenteinlage) wird man vom Schweregrad und der Symptomatik der Missbildung abhängig machen. Schwere Isthmusstenosen, komplexere Missbildungen mit zusätzlicher Bogenhypoplasie, komplexe Herzfehler mit Isthmusstenose werden bereits ab Geburt operativ korrigiert. Bei klassischen, kurzen Isthmusstenosen wird die operative Korrektur gegenüber einer Intervention abgewogen. Bei Rezidiven nach primärer Korrektur wird in der Regel eine angioplastische Dilatation gewählt. Die Resultate sind vom Schweregrad der Missbildung und Zeitpunkt des Eingriffs abhängig. In Abhängigkeit vom Schweregrad treten bei Spätkorrekturen persistierende Hypertonien auf, die trotz Einsatz einer medikamentösen Therapie schwierig zu behandeln sind.
Prognose Die mittelfristige und langfristige Prognose einer Aortenisthmusstenose ist bei zeitgerechter Korrektur, auch wenn es kurzfristig zur Bildung eines Rezidivs kommt, gut. Ausnahmen wurden erwähnt.
Fazit
Am Beispiel der Aortenisthmusstenose zeigt sich, dass die regelmässige Blutdruckkontrolle bei Kindern eine zu späte Diagnose kardialer Erkrankungen verhindert, die, wenn sie frühzeitig erkannt und durch entsprechende therapeutische Massnahmen korrigiert werden können, prinzipiell eine gute Prognose haben (8).
Korrespondenzadresse: Dr med Renzo Ghisla Leitender Arzt Kinderkardiologie, Ostschweizer Kinderspital 9006 St. Gallen E-Mail: renzo.ghisla@kispisg.ch
Literatur: 1. Mattoo TK; Diagnosis of hypertension in children and adolescents, www.uptodate.com 2. Sinaiko AR, Gomez-Martin O, Prineas RJ; Prevalence of «significant» hypertension in junior high school-aged children: the Children and Adolescent Blood Pressure Program. J. Pediatr 1989; 114: 664–669. 3. Sorof JM, Lai D, Turner J et al., Overweight, ethnicity, and the prevalence of hypertension in school-aged children. Pediatrics 2004; 113: 475–82. 4. www.hochdruckliga.de 5. Somu S, Sundaram B, Kamalanathan AN; Early detection of hypertension in general practice. Arch Dis Child 2003; 88:302. 6. The Fourth Report on the Diagnosis, Evaluation and Treatment of High Blood Pressure in Children and Adolescents American Academy of Pediatrics; Pediatrics 2004; 114: 555. 7. Simonetti GD, Chronische arterielle Hypertonie bei Kindern; Spezielle Abklärung und Therapie in jungen Jahren; Cardiovasc 2006/2. 8. Stergiou GS et al Prevalence and Predictors of Masked Hypertension Detected by Home Blood Pressure Monitoring in Children and Adolescents – The Arsakeion School Study. Am J Hypertens 2009. Epub ahead of print; PMID 19265791. 9. Cardiologie pédiatrique; Claude Dupuis et al, Médecine-Sciences, Flammarion, France.
15 • Pädiatrie 2/09