Transkript
DIABETES UND ERNÄHRUNG
Diabetes mellitus und Ernährung
CHRISTOPH HENZEN
Beim Diabetes-Typ-1 ist speziell die Kenntnis des Kohlenhydratgehaltes der Ernährung wichtig. Denn nach dieser richtet sich die Insulintherapie. Im Übrigen gelten für Menschen mit Diabetes mellitus die gleichen Empfehlungen wie für Menschen ohne Diabetes: Ein gesunder Lebensstil mit ausgewogener Ernährung und regelmässiger körperlicher Aktivität ist entscheidend. Dies hat auch langfristig Auswirkungen auf die Lebensqualität.
Einführung
Für Menschen mit Diabetes mellitus gelten im Prinzip die gleichen Empfehlungen wie für Menschen ohne Diabetes. Ein gesunder Lebensstil mit ausgewogener Ernährung und regelmässiger körperlicher Aktivität ist entscheidend. Das heisst, dass es eigentlich keine diabetesspezifische Ernährung gibt. Unter Berücksichtigung der unterschiedlichen Pathophysiologie und Therapie des Diabetes mellitus vom Typ 1 oder Typ 2 kommt der Ernährung bei Diabetikern aber ein hoher Stellenwert zu. Für den Typ-1-Diabetiker ist vor allem die Kenntnis des Kohlenhydratgehaltes wichtig. Für den Typ-2-Diabetiker dagegen steht das Wissen um die Kaloriendichte im Mittelpunkt und geht damit Hand in Hand mit dem prioritären Ziel der Ernährung in der westlichen Welt, nämlich dem Erreichen und Halten des Normgewichtes entsprechend einem Body-Mass-Index (BMI) von 20,0 bis 24,9, der mit der niedrigsten Mortalität assoziiert ist, wie eine kürzlich publizierte Studie an fast 1,5 Millionen weissen Erwachsenen gezeigt hat (1). Der Weg zu diesem Ziel führt nur über das Gleichgewicht zwischen der täglichen Kalorienzufuhr und dem Energiever-
brauch. Mit der Berechnung der basalen Stoffwechsellage, das heisst ein HbA1c-
metabolischen Rate, zum Beispiel nach Wert unter 7 Prozent, um damit das Risiko
der Harris-Benedict-Formel zur Berech- der diabetischen mikro- und makrovasku-
nung des Grundumsatzes, multipliziert lären Komplikationen möglichst gering zu
mit einem Faktor für die körperliche Akti- halten, und eine gute Lebensqualität.
vität, lässt sich der Energieverbrauch Letzteres umfasst beispielsweise, mög-
ermitteln und mittels Essprotokoll die lichst keine schweren Hypoglykämien zu
tägliche Kalorienaufnahme auf einfache erleiden. Aufgrund von Langzeitstudien,
Weise errechnen. Daraus können die in- welche Typ-1-Diabetiker über mehr als 40
dividuellen Empfehlungen bezüglich Er- Jahre nachkontrolliert haben, formulierte
«Wenn wir jedem Individuum das
richtige Mass an Nahrung und Bewe-
gung zukommen lassen könnten, hätten
wir den sichersten Weg zur Gesundheit
»gefunden.
Hippokrates
Edwin Gale folgende Kriterien zum «How to survive diabetes»: HbA1c um 7 Prozent, schlank bleiben, normaler Blutdruck, regelmässige sportliche Aktivität, niedriger Insulinbedarf und
hohes HDL-Cholesterin (2).
nährung und körperlicher Aktivität defi- Diese Ziele sind jedoch nur mit einer in-
niert werden, oder wie es bereits Hippo- tensivierten Insulintherapie – oder einem
krates vor über 2000 Jahren formuliert extrem strengen Kohlenhydratregime,
hat: «Wenn wir jedem Individuum das was nicht mehr zeitgemäss ist – zu errei-
richtige Mass an Nahrung und Bewegung chen, das heisst, es braucht eine funktio-
zukommen lassen könnten, hätten wir nelle Insulintherapie mit Basis/Bolus-Sys-
den sichersten Weg zur Gesundheit ge- tem oder eine Insulinpumpe. Damit eine
funden.»
intensivierte Insulintherapie umgesetzt
Ernährung beim Typ-1-Diabetes
werden kann, ist die genaue Kenntnis des Kohlenhydratgehalts der Nahrungsmittel
Das Therapieziel beim Typ-1-Diabetes Voraussetzung: Das Essens- oder Bolusin-
sind eine gut kontrollierte diabetische sulin wird pro 10 g Kohlenhydrate (KH) do-
7 1/15
DIABETES UND ERNÄHRUNG
Tabelle 1: Effekte einer intensiven Lebensstiländerung
Auswahl positiver Effekte einer Gewichtsabnahme von mindestens 5 Prozent oder vermehrte körperliche Aktivität von mindestens 500 kcal/Woche beim Diabetes Typ 2.
Mortalität Diabetesrisiko HbA1c Triglyzeride HDL-Cholesterin Blutdruck systolisch Assoziierte Tumoren Herzinfarkt-Rezidiv Apoplexie
-50% -50% -1,5% -30% +10% -10 mmHg -40% -53% -17%
siert (z.B. 1,0 E bei rasch wirkendem Insulin pro 10 g KH, 80 g KH benötigen dann pro Mahlzeit einen Bolus von 8 E). Dabei wird offensichtlich: Je genauer der Kohlenhydratfaktor und je genauer die Kohlenhydratmenge bestimmt sind, umso präziser kann die Bolusinsulindosierung gewählt werden, und umso geringer fällt der postprandiale Blutzuckeranstieg aus. Die Kohlenhydratfaktoren können beispielsweise in einem Kurs in Funktioneller Insulintherapie (FIT) ermittelt werden: So ist meistens der Insulinbedarf pro KH-Menge morgens am höchsten, mittags am niedrigsten, und am Abend liegt er irgendwo dazwischen, was mit Mahlzeitentests individuell definiert werden kann. Zur Bestimmung der KH-Menge braucht es genaue Kenntnisse über den Kohlenhydratgehalt der Nahrungsmittel und in aller Regel das wiederholte Abwägen der Portionen, womit das Kohlenhydratschätzen verifiziert werden kann. Für die Umrechnung von der Kohlenhydratmenge auf die Bolusinsulindosis gibt es eine Reihe von Hilfsmitteln, wie beispielsweise einen in die Insulinpumpen integrierten Bolusrechner. Bei der Bolusabgabe mit einem Insulinpen oder einer Insulinpumpe spielt der glykämische Index eine gewisse Rolle. Der glykämische Index gibt an, wie rasch KH aus dem Darm ins Blut resorbiert werden: So werden beispielsweise kohlensäurehaltige, gesüsste Getränke oder Cornflakes sehr rasch aufgenommen und weisen einen hohen glykämischen Index über 100 auf, während die Resorption von Ballaststoffen (Gemüse oder Vollkornproduk-
te) oder die Kombination mit Fett und Eiweiss («Pizzaeffekt») deutlich langsamer ablaufen (mit einem Index unter 100). Die Kenntnis von Anpassungsregeln in speziellen Situationen, wie beispielsweise der Reduktion der Insulindosis bei ungewohntem Alkoholkonsum oder einer verzögerten Bolusabgabe bei eiweiss- und fettreichen Mahlzeiten, ist ein wichtiger Bestandteil der Instruktion beim Typ-1Diabetes und trägt wesentlich bei zu einer gut kontrollierten Stoffwechsellage und zur Vermeidung von Hypoglykämien. Zusammenfassend lässt sich festhalten, dass der schlanke Typ-1-Diabetiker bezüglich seiner Ernährung nicht eingeschränkt ist. Voraussetzungen dafür sind aber eine genaue Kenntnis des Kohlenhydratgehaltes von Nahrungsmitteln und die entsprechende Applikation von Bolusinsulin.
Ernährung beim Typ-2-Diabetiker
Es gibt eine Vielzahl von Mythen und Vorurteilen bezüglich Übergewicht und Adipositas, die aber durchaus Eingang in die Fachliteratur und öffentliche Presse finden, obwohl keine Evidenz dafür existiert (3). Beispielsweise ist nicht belegt, dass eine rasche Gewichtsabnahme langfristig schlechter herauskommt als eine allmähliche, dass Stillen gegen Adipositas schützt, oder dass der Konsum von Früchten und Gemüsen zu weniger Gewichtszunahme führt. Eindeutig ist die parallele Zunahme der Häufigkeit von Diabetes Typ 2 und Adipositas: So ist die Diabetesprävalenz von bis zu 15 Prozent in jenen US-Gliedstaaten am höchsten, welche die höchste Prävalenz von Adipositas (= BMI > 30 kg/m2) aufweisen. In der Schweiz haben 4 Prozent der Bevölkerung einen Typ-2-Diabetes, und 53 Prozent der Erwachsenen sind übergewichtig (BAG: Sechster Schweizerischer Ernährungsbericht 2012). Je höher der BMI ausfällt, umso höher ist die Mortalität, was vor allem für Diabetiker, aber auch für Kinder und Jugendliche zutrifft, wie die Nurses-Health-Study und Studien bei Pima-Indianer-Kindern ergeben haben (4, 5). Für den übergewichtigen Typ-2-Diabetiker sind somit die Kalorienreduktion und die Steigerung des Kalorienverbrauchs zur Gewichtsabnahme zentral. Verschie-
dene Diabetespräventionsstudien zeigen, dass bereits eine relativ bescheidene Gewichtsabnahme von 5 Prozent und/ oder vermehrte körperliche Aktivität von 500 kcal/Woche das Risiko hochsignifikant reduzieren, dass sich aus dem Stadium des Prädiabetes ein manifester Diabetes entwickelt (6). Die Lebensstiländerung ist dabei der pharmakologischen Therapie mit Metformin oder Glitazonen überlegen und wirkt sich auch positiv auf die übrigen kardiovaskulären Risikofaktoren aus, das heisst, der Blutdruck senkt sich um rund 10 mmHg, und das Risiko kardiovaskulärer Ereignisse wird um bis zu 50 Prozent gesenkt, ebenso verbessern sich der HbA1c-Wert, das LDL-Cholesterin und zahlreiche Marker von Herz- und Kreislaufleiden (Tabelle 1). Eine effektive und sichere medikamentöse Therapie der Adipositas gibt es zurzeit nicht. Die Liste der pharmakologischen Misserfolge ist lang und wahrscheinlich darauf begründet, dass die Kontrollmechanismen der Nahrungsaufnahme beim Menschen und die verschiedenen Netzwerke aus Hypothalamus- und Darmhormonen sehr komplex und effektiv sind in der Anlage von Vorräten und der Energiespeicherung. Neuere Forschungsansätze untersuchen die Bedeutung der Darmbakterien, der sogenannten Mikrobiota, die bei adipösen und schlanken Menschen unterschiedlich zusammengesetzt sind und aufgrund der grossen Biomasse (ca. 1014 Bakterien und damit zahlenmässig mehr, als der Mensch Körperzellen hat!) möglicherweise Einfluss auf das Körpergewicht und die Insulinresistenz nehmen können. Eine viel diskutierte kürzlich publizierte Studie hat gezeigt, dass grosse Mengen von künstlichem Süssstoff bei Mäusen über die Veränderung der Darmbakterienzusammensetzung eine Insulinresistenz und Prädiabetes verursachen können (7). Im Weiteren beeinflusst auch die Art der Nahrungsaufnahme die Gewichtszunahme, das heisst, die zu rasche Aufnahme von Kalorien in Form flüssiger und energiedichter Nahrungsmittel (wie beispielsweise Erdbeermilch oder Schokolade, die im Gegensatz zur «Steinzeitdiät» kaum gekaut werden) ist der Grund, warum die physiologischen
1/15
8
DIABETES UND ERNÄHRUNG
Tabelle 2: Lebensstiländerungen, die eine Progredienz von einem Prädiabetes zu einem manifesten Diabetes mellitus verhindern können (13)
Gewichtsreduktion Körperliche Aktivität Fettanteil Gesättigte Fettsäuren Fasern
5% oder mehr mindestens 30 Minuten täglich weniger als 30% der täglichen Kalorienaufnahme weniger als 10% mehr als 15 g pro 1000 kcal
Regelmässige und häufige Einnahme von Vollkornprodukten, Früchten, Gemüse, Light-Produkten und pflanzlichen, einfach ungesättigten Fettsäuren (gemäss Ernährungsprotokoll).
Fazit
Zusammenfassend kann festgehalten werden, dass beim Typ-2-Diabetes die Kalorienbilanz und ein langfristiger gesunder Lebensstil viel wichtiger sind als die Zusammensetzung der Ernährung. Tabelle 2 zeigt die aus verschiedenen Studien zusammengestellten Empfehlungen, die eine Gewichtszunahme und die Entwicklung eines Diabetes mellitus verhindern.
Korrespondenzdresse: PD Dr. Christoph Henzen Chefarzt Medizin Bereich II Endokrinologie-Diabetologie Luzerner Kantonsspital 6000 Luzern 16 E-Mail: christoph.henzen@luks.ch
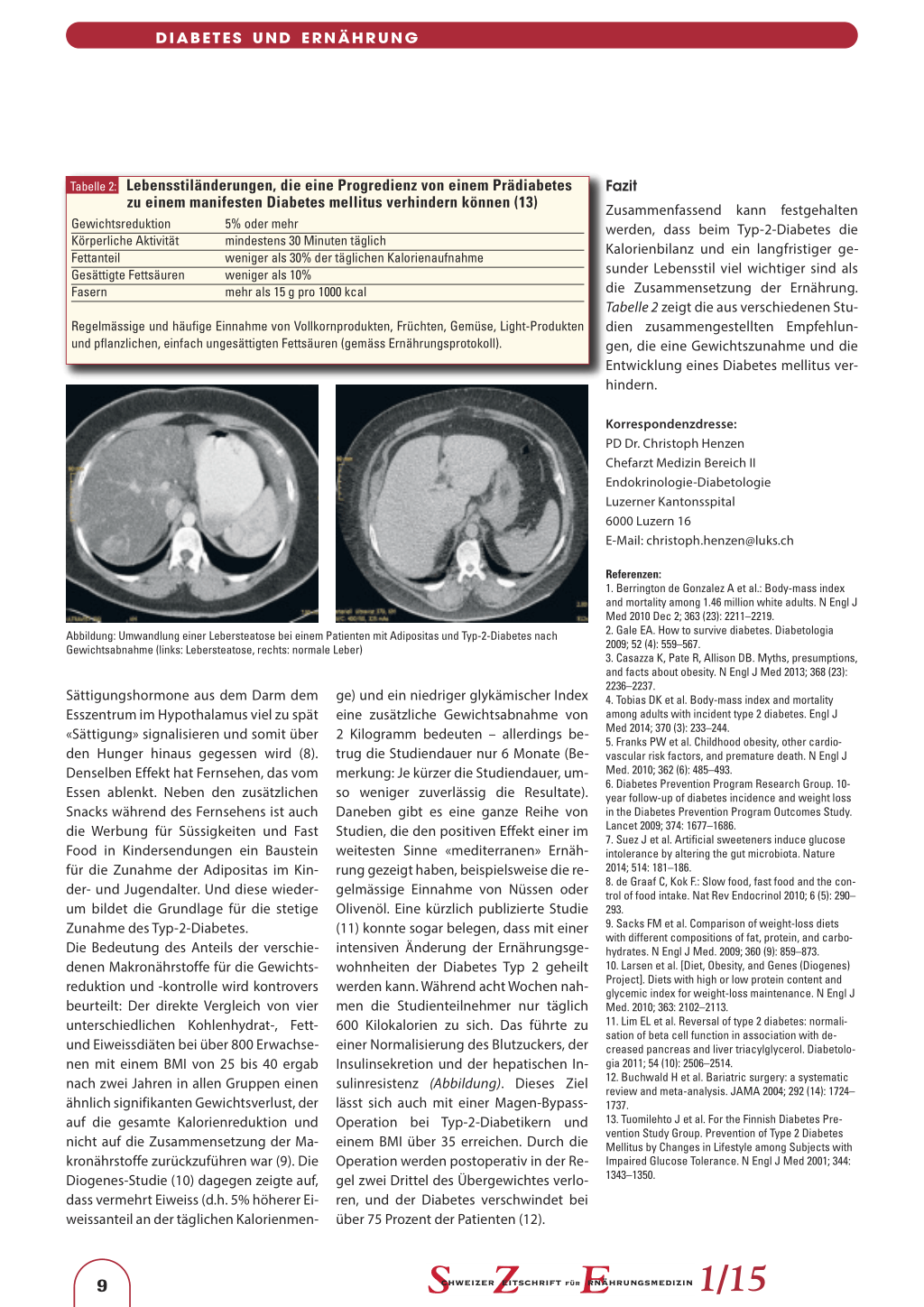
Abbildung: Umwandlung einer Lebersteatose bei einem Patienten mit Adipositas und Typ-2-Diabetes nach Gewichtsabnahme (links: Lebersteatose, rechts: normale Leber)
Sättigungshormone aus dem Darm dem Esszentrum im Hypothalamus viel zu spät «Sättigung» signalisieren und somit über den Hunger hinaus gegessen wird (8). Denselben Effekt hat Fernsehen, das vom Essen ablenkt. Neben den zusätzlichen Snacks während des Fernsehens ist auch die Werbung für Süssigkeiten und Fast Food in Kindersendungen ein Baustein für die Zunahme der Adipositas im Kinder- und Jugendalter. Und diese wiederum bildet die Grundlage für die stetige Zunahme des Typ-2-Diabetes. Die Bedeutung des Anteils der verschiedenen Makronährstoffe für die Gewichtsreduktion und -kontrolle wird kontrovers beurteilt: Der direkte Vergleich von vier unterschiedlichen Kohlenhydrat-, Fettund Eiweissdiäten bei über 800 Erwachsenen mit einem BMI von 25 bis 40 ergab nach zwei Jahren in allen Gruppen einen ähnlich signifikanten Gewichtsverlust, der auf die gesamte Kalorienreduktion und nicht auf die Zusammensetzung der Makronährstoffe zurückzuführen war (9). Die Diogenes-Studie (10) dagegen zeigte auf, dass vermehrt Eiweiss (d.h. 5% höherer Eiweissanteil an der täglichen Kalorienmen-
ge) und ein niedriger glykämischer Index eine zusätzliche Gewichtsabnahme von 2 Kilogramm bedeuten – allerdings betrug die Studiendauer nur 6 Monate (Bemerkung: Je kürzer die Studiendauer, umso weniger zuverlässig die Resultate). Daneben gibt es eine ganze Reihe von Studien, die den positiven Effekt einer im weitesten Sinne «mediterranen» Ernährung gezeigt haben, beispielsweise die regelmässige Einnahme von Nüssen oder Olivenöl. Eine kürzlich publizierte Studie (11) konnte sogar belegen, dass mit einer intensiven Änderung der Ernährungsgewohnheiten der Diabetes Typ 2 geheilt werden kann. Während acht Wochen nahmen die Studienteilnehmer nur täglich 600 Kilokalorien zu sich. Das führte zu einer Normalisierung des Blutzuckers, der Insulinsekretion und der hepatischen Insulinresistenz (Abbildung). Dieses Ziel lässt sich auch mit einer Magen-BypassOperation bei Typ-2-Diabetikern und einem BMI über 35 erreichen. Durch die Operation werden postoperativ in der Regel zwei Drittel des Übergewichtes verloren, und der Diabetes verschwindet bei über 75 Prozent der Patienten (12).
Referenzen: 1. Berrington de Gonzalez A et al.: Body-mass index and mortality among 1.46 million white adults. N Engl J Med 2010 Dec 2; 363 (23): 2211–2219. 2. Gale EA. How to survive diabetes. Diabetologia 2009; 52 (4): 559–567. 3. Casazza K, Pate R, Allison DB. Myths, presumptions, and facts about obesity. N Engl J Med 2013; 368 (23): 2236–2237. 4. Tobias DK et al. Body-mass index and mortality among adults with incident type 2 diabetes. Engl J Med 2014; 370 (3): 233–244. 5. Franks PW et al. Childhood obesity, other cardiovascular risk factors, and premature death. N Engl J Med. 2010; 362 (6): 485–493. 6. Diabetes Prevention Program Research Group. 10year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study. Lancet 2009; 374: 1677–1686. 7. Suez J et al. Artificial sweeteners induce glucose intolerance by altering the gut microbiota. Nature 2014; 514: 181–186. 8. de Graaf C, Kok F.: Slow food, fast food and the control of food intake. Nat Rev Endocrinol 2010; 6 (5): 290– 293. 9. Sacks FM et al. Comparison of weight-loss diets with different compositions of fat, protein, and carbohydrates. N Engl J Med. 2009; 360 (9): 859–873. 10. Larsen et al. [Diet, Obesity, and Genes (Diogenes) Project]. Diets with high or low protein content and glycemic index for weight-loss maintenance. N Engl J Med. 2010; 363: 2102–2113. 11. Lim EL et al. Reversal of type 2 diabetes: normalisation of beta cell function in association with decreased pancreas and liver triacylglycerol. Diabetologia 2011; 54 (10): 2506–2514. 12. Buchwald H et al. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004; 292 (14): 1724– 1737. 13. Tuomilehto J et al. For the Finnish Diabetes Prevention Study Group. Prevention of Type 2 Diabetes Mellitus by Changes in Lifestyle among Subjects with Impaired Glucose Tolerance. N Engl J Med 2001; 344: 1343–1350.
9 1/15